[导读] 来源:医学界肿瘤频道;作者:玉酱
领域内大咖——陈功教授、袁瑛教授及章真教授为你解读2020版最新结直肠癌指南!
4月25日晚线上举办的中国临床肿瘤学会(CSCO)结直肠癌指南更新发布会上,中山大学附属肿瘤医院结直肠科副主任陈功教授、浙江大学医学院附属第二医院肿瘤内科主任袁瑛教授及复旦大学附属肿瘤医院放疗科章真教授分别为大家解读了新版指南中非转移性结肠癌的治疗、转移性结肠癌的治疗及直肠癌治疗这3部分。
陈功教授:
非转移性结肠癌的治疗
术前诊断
结肠癌分期诊断的主要目的是判断是否属于可根治性切除疾病。
T分期:主要甄别是否为T4b(侵犯周围脏器或结构),推荐检查为增强CT;
N分期:甄别是否存在无法切除的区域肿大淋巴结,或区域外转移淋巴结,推荐检查为增强CT;
M分期:排除肝、肺、腹盆腔等远转移,推荐检查为胸、腹、盆腔增强CT。
可切除非转移性结肠癌的治疗
1. 内镜治疗策略
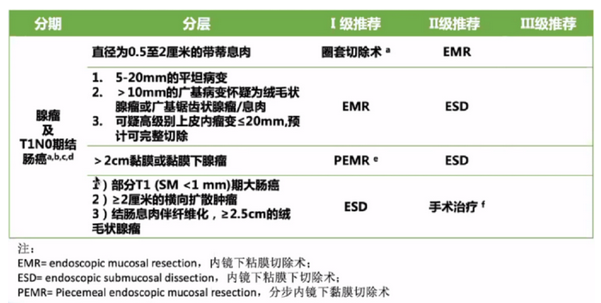
说明:
a 所有无蒂息肉或怀疑癌变的息肉,均建议在明确病理后再决定是否镜下切除。各种特殊内镜检查方法有助于判断息肉的良恶性。
b 在T1癌(黏膜下层,SM)内镜治疗后,不仅局部行结肠镜检查,同时需检测肿瘤标志物(癌胚抗原,CEA)、腹部超声、胸部和腹部CT。
c 治愈性内镜下切除T1结肠癌的组织学确定标准:
黏膜下浸润<1000μm的病变;
无淋巴血管侵犯情况;
肿瘤分化好;
肿瘤距切缘≥1mm。
d 当切缘无法判断阴性还是阳性时,建议3~6个月之内复查内镜。如果切缘阴性可在内镜治疗后1年内复查。
e 较大的病变可能需要PEMR,但PEMR局部复发率较高,需加强监测。
2. 息肉镜下切除术后处理策略
说明:
b 预后良好具备以下全部因素:
标本完整切除;
切缘阴性且组织学特征良好(包括:1/21级分化,无血管/淋巴管浸润)。
c 预后不良具备以下因素之一:
标本破碎,切缘未能评估或阳性(距切缘1mm内存在肿瘤或电刀切缘可见肿瘤细胞);
具有预后不良的组织学特征:3/4级分化或血管/淋巴管浸润。
d 需告知患者:广基癌性息肉发生不良预后事件的比例会显著增加,包括疾病复发、死亡率和血源性播散,主要与内镜下切除后切缘阳性有较大关系。
e 预后不良者建议行结肠切除和区域淋巴清扫。
f 所有局部切除术或结肠切除术均可选择传统开腹手术,或腹腔镜、机器人手术,取决于当地技术和设备可获得性。
3. 初始可切除无转移结肠癌的手术治疗策略
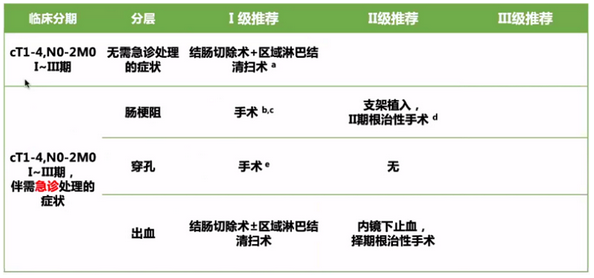
说明:
a 根治性手术方式是结肠切除+区域淋巴结整块清扫。肿瘤血管起始部的根部淋巴结及清扫范围外的可疑转移淋巴结,也应切除或活检。只有完全切除的手术才能认为是根治性的。
b 可选手术方式包括:I期切除吻合,或I期切除吻合+近端保护性造口,或I期肿瘤切除近端造口远端闭合,或造瘘术后II期切除。
c 梗阻者不建议腹腔镜手术。
d 肠道支架通常适用于远端结肠的病灶,且放置后能使近端结肠减压,从而择期结肠切除时能I期吻合的病例。
e 视腹腔污染程度选择方式,充分冲洗引流。
4. 辅助化疗及常用方案
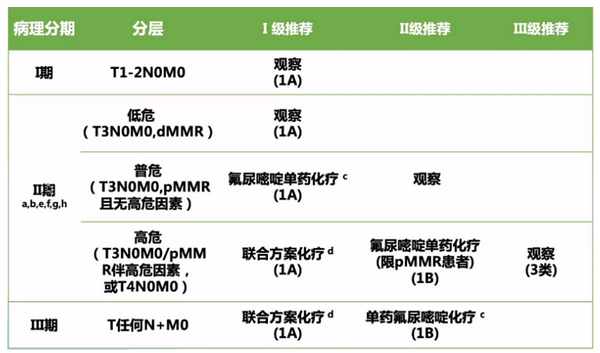
II期患者高危因素为:
T4(IIB、IIC期)、组织学分化差(3/4级,不包括高度微卫星不稳定即MSI-H者);
脉管浸润、神经浸润;
肠梗阻、肿瘤部位穿孔;
切缘阳性或情况不明、切缘安全距离不足;
送检淋巴结不足12枚。
II期低危:T3N0M0,错配修复缺陷(dMMR);
II期普危:T3N0M0,错配修复正常(pMMR)且无高危因素;
II期高危:T3N0M0/pMMR伴高危因素,或T4N0M0。
不可切除非转移性结肠癌的治疗
适用人群:无法切除的T4b,M0。
分层因素:是否有症状,原发灶是否潜在可切。
主要手段:
转化治疗或姑息性治疗;
外科治疗:局部外科、姑息性手术、内镜下治疗、支架等;
介入治疗;
同步放化疗。

袁瑛教授:
转移性结肠癌治疗要点
2020版CSCO指南更新要点
转移灶潜在可切除组治疗中,所有的单纯两药化疗均从I级推荐改为II级推荐;
针对BRAF V600E突变患者,姑息二线治疗增加达拉非尼+曲美替尼+西妥昔单抗治疗推荐;
姑息三线治疗增加新药曲氟尿苷替匹嘧啶(TAS-102);
针对HER2扩增,姑息三线治疗增加抗HER2靶向治疗;
调整FOLFOXIRI中5-氟尿嘧啶(5-FU)推荐剂量。
同时性转移性结肠癌
1. 初始可切除患者的治疗
治疗原则:根治性手术切除+围手术期化疗。
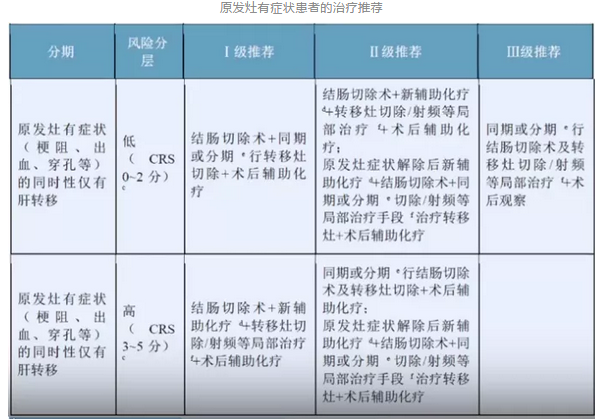
说明1:治疗目标为R0切除,争取治愈。
说明2:R0手术显著提高肝转移患者的5年生存率
CSCO指南认为
可切除的转移性结肠癌,外科手术切除是潜在根治方法;
技术要求:足够的残留肝脏体积,切缘达到R0切除。
说明3:可切除患者的复发风险评分(CRS)越高,说明新辅助化疗获益越大。
说明4:围手术期化疗原则
新辅助化疗疗程一般限于2~3个月;
新辅助化疗:以单纯化疗为主;
一般不推荐靶向药物;
术前、术后辅助化疗总时长为6个月(双周方案12周期、3周方案8周期);
如术前没有化疗,术后推荐奥沙利铂+氟尿嘧啶类方案;如术前已用含伊立替康方案且有效,术后可继续沿用。
2. 初始不可切除患者的治疗原则
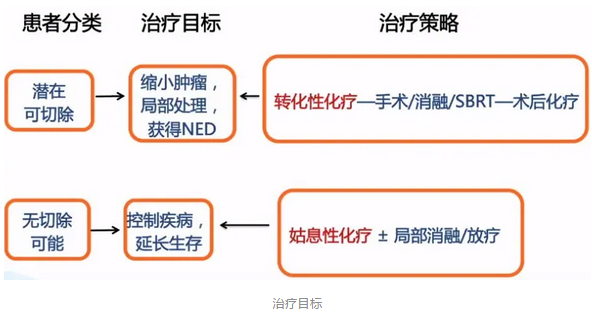

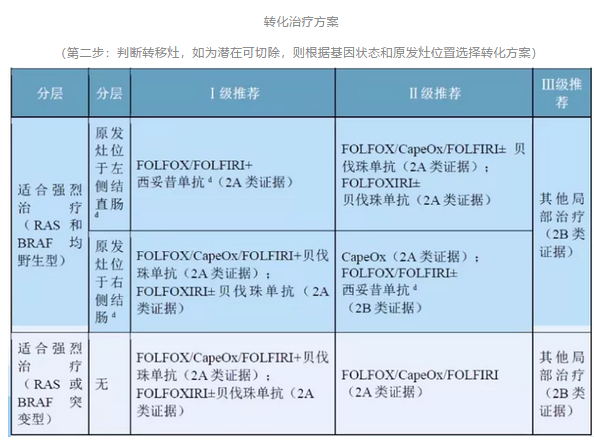
说明1:有关治疗方案选择
对于RAS/BRAF突变型患者的FOLFOXIRI±贝伐珠单抗治疗,2020版修订内容为:5-FU推荐剂量为2400~3200mg/m2。
说明2:关于三药方案FOLFOXIRI
CSCO指南指出:
选择性患者可使用FOLFOXIRI±贝伐珠单抗方案;
适合中国人的剂量有待进一步探索;
推荐化疗前进行UGT1A1酶*6和*28的检测以指导用药。
3. 初始不可切除转移性结直肠癌(CRC)的姑息化疗
3.1 姑息治疗一线方案
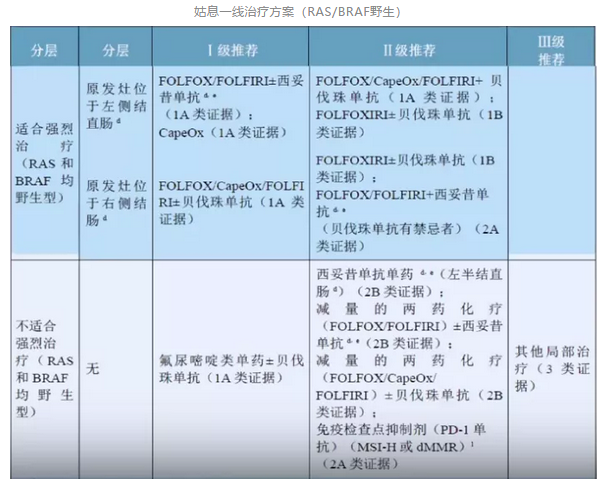
说明1:原发肿瘤部位对预后有影响,右半结肠癌生存率显著低于左半结肠癌。
说明2:原发肿瘤部位与RAS野生型患者疗效的关系
CSCO指南指出,III期回顾性研究亚组分析表明:
RAS基因野生型患者,抗EGFR单抗(西妥昔单抗)疗效与肿瘤部位存在明显相关性,未观察到抗VEGF单抗(贝伐珠单抗)疗效与部位存在明显关联;
在左侧结肠癌,西妥昔单抗在客观缓解率(ORR)和总生存(OS)上均优于贝伐珠单抗,而在右侧结肠癌,西妥昔单抗虽在ORR上可能有一定优势,但OS不如贝伐珠单抗。
说明3:RAS野生型患者,联合西妥昔单抗时,推荐FOLFOX/FOLFIRI,不推荐使用卡培他滨联合西妥昔单抗治疗。
说明4:关于BRAF突变患者的姑息一线治疗
CSCO指南指出:
BRAF突变患者姑息一线治疗不推荐西妥昔单抗治疗;
BRAF突变患者的最佳治疗方案尚不明确,以两药化疗±贝伐珠单抗为主;
适合强烈治疗的患者可考虑三药化疗±贝伐珠单抗。
说明5:维持治疗
CSCO指南指出:
以下情况可考虑进入维持治疗或暂停全身系统治疗,以降低持续高强度联合化疗的毒性反应:a 潜在可切除组若接受转化治疗超过半年后转移灶仍无法R0切除;b 姑息治疗组一线治疗3~6个月后疾病有效或稳定;
维持治疗可采用毒性较低的5-FU/LV或卡培他滨单药联合靶向治疗;
靶向维持治疗中,贝伐珠单抗的数据比较完善。
3.2 姑息治疗二线方案
2020版指南新增:BRAF V600E突变,推荐西妥昔单抗+维莫非尼+伊立替康或西妥昔单抗+达拉非尼+曲美替尼(III级推荐)。
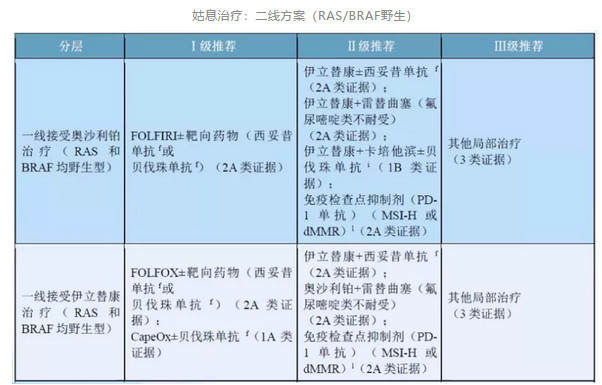
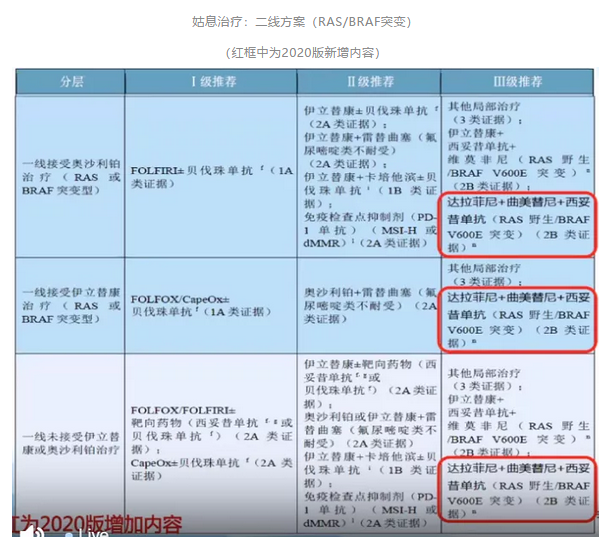
说明1:靶向药物的跨线使用
CSCO指南指出:
若一线化疗联合贝伐珠单抗治疗,二线可考虑更换化疗方案联合继续贝伐珠单抗治疗;
姑息一线化疗联合西妥昔单抗治疗,二线继续行西妥昔单抗治疗的依据不足。
说明2:雷替曲塞的使用
CSCO指南将雷替曲塞用于:
氟尿嘧啶类不耐受患者;
姑息治疗二线;
姑息治疗三线:既往未接受雷替曲塞治疗的患者(III级推荐)。
3.3 姑息治疗三线方案
2020版指南新增:
TAS-102于2019年8月被CFDA批准作为标准治疗失败后的三线用药;
对于RAS/BRAF野生型伴HER2扩增CRC,推荐抗HER2的靶向治疗。

结肠癌的随访
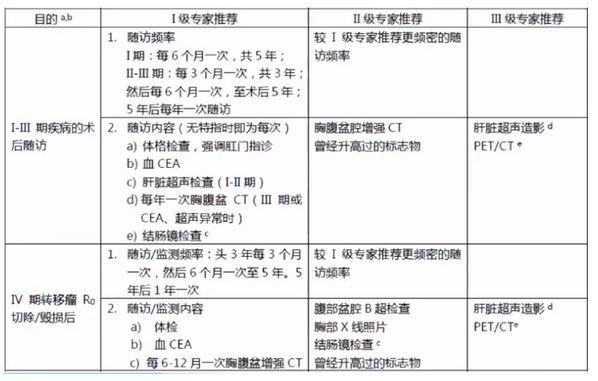
随访原则:
随访/监测的主要目的是发现那些还可接受潜在根治为目的治疗的转移复发;
没有高级别循证医学证据来支持什么样的随访/监测策略为最佳;
若患者身体状况不允许接受一旦复发就需要的抗癌治疗,不主张对其进行常规肿瘤随访/监测;
肠镜检查:推荐术后1年内进行结肠镜检查,若术前因肿瘤梗阻无法行全结肠镜检查,术后3~6个月复查;
PET/CT仅推荐用于临床怀疑复发,但常规影像学阴性的时候,比如持续CEA升高;不推荐将PET列为常规随访/监测手段。
章真教授:
直肠癌治疗的指南解读与更新
非转移性直肠癌的治疗原则
1. cT1-2N0直肠癌的治疗原则
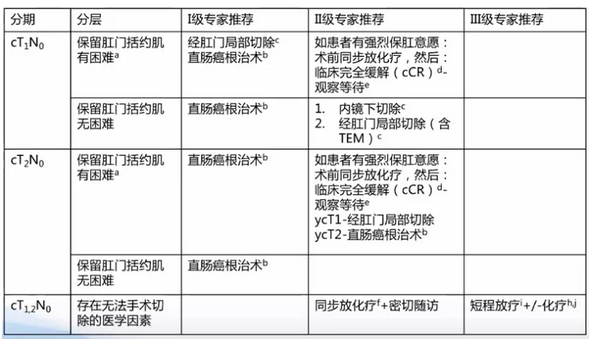
说明1:
治疗原则:根治性手术。
考虑点:肛门括约肌是否保留,若保肛有困难,患者对保肛有强烈愿望:
cT1N0:经肛门局部切除;临床完全缓解(cCR)-观察等待
cT2N0:术前同步放化疗后
①CR-观察等待
②cycT1-经肛门局部切除
③ycT2-直肠癌根治术
局部切除术后病理检查具有以下情况之一时,需要挽救性直肠癌根治术:
肿瘤组织学分化差、脉管浸润、切缘阳性、肿瘤浸润超过黏膜下肌层外1/3(m3级)SM>1mm,或T2期肿瘤;
如不接受挽救性手术,应行放化疗。
说明2:
cCR共识:
肛门指诊:原肿瘤区域正常,无肿瘤性肿块可触及;
内窥镜:白色、扁平的黏膜斑痕,伴周围毛细血管扩张,无肿瘤性溃疡或结节,黏膜活检为癌细胞阴性;
盆腔高分辨率MRI显示无肿大的淋巴结征象等。
2. cT3/cT4 N+直肠癌的多学科综合治疗策略
此章节内容适用于经MRI评估肿瘤下极距肛缘10cm以下的中低位直肠癌。

说明1:术前新辅助放化疗
术前放化疗优于术后放化疗;
术后放化疗仅在术前因综合治疗禁忌等原因未行新辅助放化疗者。
说明2:分层治疗-参考欧洲肿瘤内科学会(ESMO)危险度分层
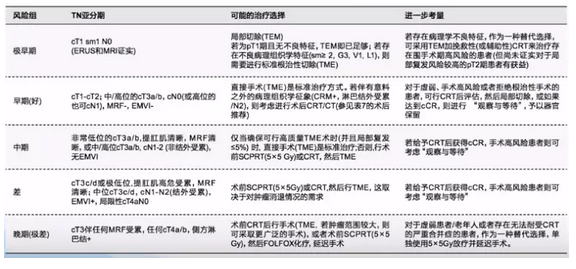
说明3:长程放疗与短程放疗
CSCO指南建议行多学科讨论是否采用短程放疗,主要考虑期降期的必要性和可能的长期毒性反应。
说明4:术前放化疗中的药物选择
CSCO指南指出:
对5-FU和卡培他滨推荐等级相同;
卡培他滨口服方案在同步放化疗中使用较为便利;
不建议临床试验以外直肠癌放疗同时应用奥沙利铂;
不建议临床试验以外直肠癌放疗同时应用下列四药:伊立替康、贝伐珠单抗、西妥昔单抗、帕尼单抗。
说明5:新辅助放疗后至手术的间隔时间
CSCO指南指出,长程放化疗后,等待5~12周再行手术治疗。
说明6:放疗技术
CSCO指南同等推荐三维放疗(3D-CRT)或调强放疗(IMRT),有条件者可选择IMRT。
说明7:新辅助放化疗后的术后辅助化疗
CSCO指南指出:
参考结肠癌治疗策略,推荐围手术期化疗6个月;
已行术前新辅助放化疗者,总辅助治疗时间推荐为6个月;
接受新辅助放化疗,术后病理显示退缩程度大于ypStage II的患者,与其充分沟通后,可考虑氟尿嘧啶类单药辅助化疗。
说明8:保肛意愿强烈之新辅助放化疗
保肛有困难且保肛意愿强烈的患者,经新辅助放化疗达cCR者,可采用等待观察策略。提高新辅助治疗肿瘤退缩方案:强化同期化疗,巩固化疗。
转移/复发性直肠癌的治疗原则
1. 同时性转移性直肠癌的治疗
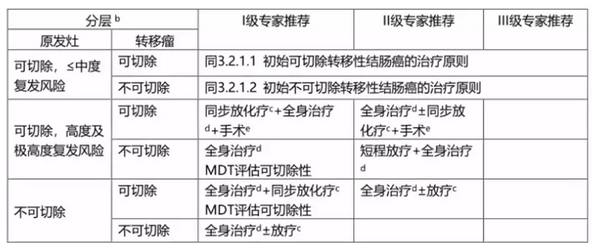
说明:治疗选择
MDT讨论如有治愈可能,局部治疗;
全身系统治疗;
转移灶的局部处理,包括手术、放疗、射频微波消融等;
直肠原发瘤与远处转移瘤:同期切除或分期切除。
2. 术后复发转移性直肠癌的治疗
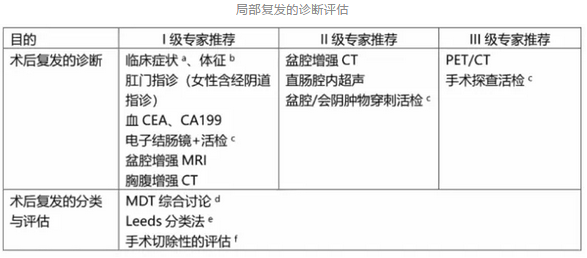

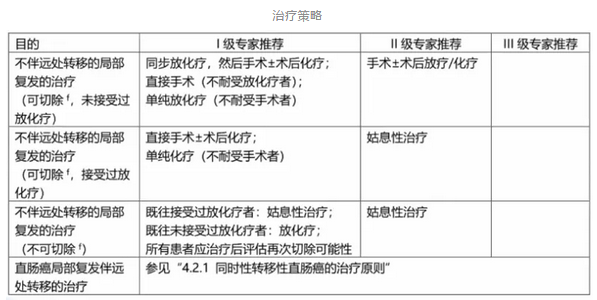
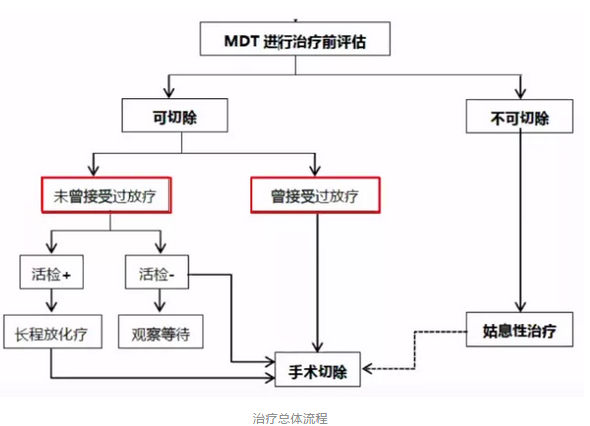
直肠癌的随访
随访原则:
随访/监测的主要目的是发现那些还可接受潜在根治为目的治疗的转移复发;
没有高级别循证医学证据来支持什么样的随访/监测策略为最佳;
若患者身体状况不允许接受一旦复发就需要的抗癌治疗,不主张对其进行常规肿瘤随访/监测;
PET/CT不推荐为常规随访/监测,仅推荐用于临床怀疑复发,但常规影像学阴性的时候,比如持续CEA升高。



































共0条评论