[导读] 来源:CCMTV消化频道;作者:盛莉莉
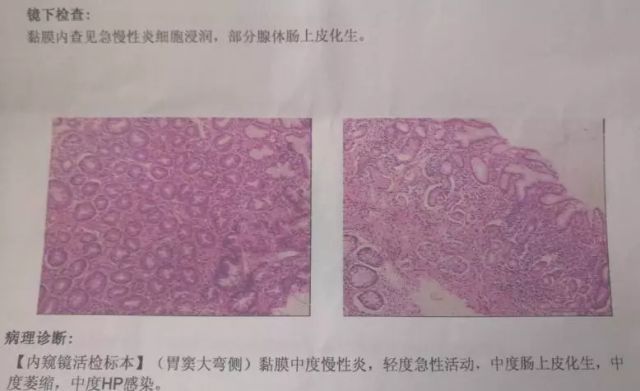
病理报告
病理报告就是对手术中或检查中取出的活体组织进行一系列处理后,在显微镜下的组织形态报告;它对医生和病人都是至关重要的,临床上是否作治疗和作什么样的治疗往往就取决于病理报告的结果。
到目前为止,病理诊断仍是最可信赖、最准确的诊断手段,素有“金标准”之称,也是判断可疑组织性质的最后依赖。因此,病理诊断又称“最后诊断”,病理医生被称为“医生的医生”。

那么,病理报告是如何做出来、都有哪些内容、怎么读懂它呢?
下面我们来详细了解一下!
一、什么是病理报告?
病理报告通常分为两种:
指手术过程中取下病变部位部分组织,固定后立即送至病理科经快速冰冻切片染色,由病理医生在显微镜下观察,并将结果告知手术医生,以便于判断切除范围的病理报告。
通常用于对肿瘤患者的肿块切除和癌变组织是否发生浸润进行诊断,并要求30分钟内出结果。
指手术或检查中,将从患者体内取下的组织固定、取材、脱水、包埋、切片等步骤后,根据疾病情况通过HE染色、特殊染色、免疫组织化学、荧光原位杂交等技术对疾病进行确诊,并为临床后续治疗提供信息的病理报告。
二、病理报告如何做出来的?
一份病理报告的“出炉”需要经过活检、切片、病理组织技术处理和读片几个过程,而从组织标本到制成一张经过染色的病理切片,整个过程需要经过固定、取材、脱水、包埋、切片、染色、封片七大步骤。
常见的“组织细胞切片”主要有术中冰冻和石蜡包埋两种:
术中冰冻切片——从切除肿瘤组织到出病理结果,整个过程不超过30分钟。然后手术医生依据术中病理结果,判断是否需要进行第二次扩大范围的手术或者终止手术。
石蜡包埋切片——要经过取材、固定、脱水、包埋、切片(4微米)、脱蜡、染色等有10多个步骤几十道工序,一般三四天才能完成病理诊断报告,所以多是术后或检查后应用。

病理科的切片制作,几乎全凭手工;观看组织细胞、形成病理报告,靠的就是显微镜下一双眼睛。
有经验的病理诊断医师,在显微镜下进行仔细观察,就是读片的过程。

一线医师分为几组进行诊断:慢检——手术大体标本;快检——从胃镜、肠镜、气管镜下取出的标本。
术中冰冻标本30分钟内必须出结果,手术医师还在手术台上等着病理诊断结果确定下一步手术方案,若是恶性肿瘤,切缘有没有癌细胞,需不需要扩大手术范围,若是良性,关闭缝合,结束手术。

然后就是出报告。至此,一份报告才算完工。
三、病理诊断有四种类型
根据诊断的明确程度,病理诊断分为4种类型:
诊断确定,直截了当地书写病理诊断,没有描述,干脆利落,简洁明了,如:“中分化鳞状细胞癌”。
指疾病诊断基本明确,但不能完全肯定,或有所保留的诊断。
根据明确程度的不同,经常在诊断名称冠以“符合…”、“考虑为…”、“倾向于…”、 “疑似…”或“…可能性大”等字样。
如“胃窦低分化癌,倾向于腺癌”,表明“低分化癌”是肯定的,但“腺癌”是意向性诊断,需要进一步工作才能解决。
这种表述的病理诊断,临床医生不能作为完全可靠的依据,应根据病理诊断,结合自己掌握的实际临床情况,做出自己的诊断进行治疗;或者再进一步检查或观察。
指送检组织不能满足对各种疾病或病变的诊断要求,如全为血块、坏死或仅有正常组织等。因而按所观察到的形态进行描述。
如“见纤维脂肪组织增生,少许淋巴细胞浸润”。
这是由送检标本的质量及其本身性质所决定的,如需确诊,还需进一步检查或重新取标本。
指送检组织过小,或因外力破坏了正常结构,或标本处理、切片制作、染色等存在问题等,导致病变无法辨认,所以只能说明不能诊断的原因而不下诊断,建议临床医生再取活检确诊。
四、病理报告包含有四项内容
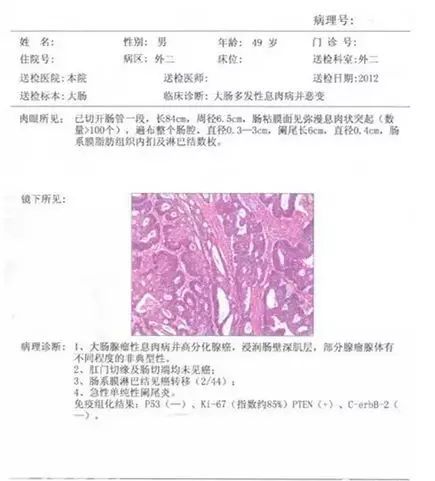
1.基本信息:患者信息和送检信息。
2.肉眼所见:包括活检组织的全貌、活检部位、可疑癌肿的形状、边缘是否清楚以及活检组织的大小,如直径或长度、重量等。
3.镜下所见:是在分子水平上对活检组织进行比较专业的描述。
4.病理诊断:病理科医生会给出一个专业性的诊断,以判定活检标本的性质,可以有一项,也可以有多项描述。
如果报告结果是恶性,病理科医生会根据对切片的观察,确定该恶性肿瘤的严重程度。
病理科医生还会对某些疑难病理提出可供参考的报告结果或者提出有助于确定诊断的下一步检查,比如需要相关的免疫组织化学检查。
五、常见诊断术语解读
炎症分为特异性炎症和非特异性炎症两种:
特异性炎症是指由特定致病因素所引起的疾病,如结核、梅毒等。
非特异性炎症是指由一般病原体或理化因素引起的病变,常见于鼻咽粘膜、胃肠粘膜、子宫颈粘膜等处的慢性炎症。
肿瘤分良性肿瘤、恶性肿瘤及交界性肿瘤,按照组织来源又分为上皮源性和间叶源性肿瘤:
上皮源性的肿瘤如果是良性的一般称为瘤,如腺瘤、乳头状瘤;如果是恶性的即为癌,如鳞状上皮细胞癌。
间叶源性的肿瘤良性的也称为瘤,如脂肪瘤等;恶性的称为肉瘤,如脂肪肉瘤、滑膜肉瘤。
良性肿瘤细胞分化成熟,术后很少复发,对机体危害小。
恶性肿瘤分化不成熟,易发生转移,术后易复发,对机体危害大。
简单地说就是瘤组织的成熟程度,恶性肿瘤或多或少都有向正常细胞分化的特点,一般分为以下几种:
瘤细胞分化越接近正常细胞,则越成熟,通常称为高分化,称之为I级。
如果瘤细胞分化太差,极不成熟,但仍保留某些来源组织的痕迹,则称为低分化,或称为III级。
界于两者之间的称为中分化、或称为II级。
但是,有时候肿瘤细胞分化太差,根本找不到来源组织的征象,则称为未分化。
分化越高,其成熟度越好,预后相对好;相反,分化越低,其成熟度越差,预后差。
也称不典型增生,非典型增生、上皮内瘤变等,是上皮细胞由于长期受慢性刺激出现的不正常增生。
例如,宫颈异型增生就是指宫颈上皮细胞部分或部分发生异型和不典型增生,分为轻度、中度和重度三级,重度非典型性增生属于癌前病变。胃粘膜,肠道、支气管、宫颈、乳腺等病变有异型增生均要注意。级别越高,发展为浸润癌的机会越多。
即不能完全肯定是癌症,或对癌症的诊断有所保留,需进一步特殊检查(例如特殊染色、免疫组化、分子病理等)。
此类报告中,多会出现“考虑为”、“倾向于”、“提示为”、“可能为”、“符合为”、“不排除”等字样,或者诊断加“?”。
并不是癌,但继续发展下去,有癌变可能。
例如:黏膜白斑,交界痣,慢性萎缩性胃炎的重度萎缩,胃粘膜中重度肠化、子宫颈糜烂,结直肠的多发性腺瘤性息肉,某些良性肿瘤等。
例如:“直肠管状腺瘤伴中-重度不典型增生,局部癌变可能,建议做免疫组化进一步确诊”。
原位癌就是刚形成不久的初生癌,如宫颈原位癌、胃原位癌、皮肤原位癌等等。是上皮的恶性肿瘤局限在了皮肤或粘膜内,还没有通过皮肤或粘膜下面的基底膜侵犯到真皮组织,更没有发生浸润和远处转移的状态。
因此,原位癌有时也被称为“浸润前癌”或“0期癌”,严格意义上而言,它还算不上真正的癌症。
因为没有转移,如果在这个阶段发现,是完全可以治愈的。
所显示的病变不足以诊断为某种疾病,不能做出明确和基本明确的病理学诊断时,所以只能进行形态描述。
对送验活检标本过于细小、破碎、未及时固定出现组织自溶、严重挤压变形、被烧灼干涸等,因无法制作病理切片,故无法做出病理学诊断。



















共0条评论