[导读] 编译整理:强子
众所周知,潘氏细胞(Paneth cell)是位于小肠及近端结肠隐窝基底处的独特上皮细胞,在抵抗多种微生物、调节宿主免疫方面发挥了重要作用。潘氏细胞化生是一种常见现象,尤其可见于胃肠道慢性炎症,因此可视为慢性炎症的表现。最近有研究称,结肠潘氏细胞化生中K-ras突变更为多见、微卫星标志物常见杂合性缺失,这说明潘氏细胞化生可能是一种肿瘤前病变。主要或完全由恶性潘氏细胞构成的癌在胃肠道很少见,这种癌与潘氏细胞化生之间的关系也所知甚少。近日,MD Anderson癌症中心Luo等人报道了一例发生于胃食管交界处、以潘氏细胞为主的癌。为帮助大家更好的了解这一肿瘤,我们将该文要点编译介绍如下。
病例展示
患者男性,70岁,白人,既往有高血压、高脂血症,服用阿司匹林治疗。因疲倦、气短逐渐加重、咖啡色稀便入急诊。急诊上消化道内镜检查发现消化道溃疡,选择停止阿司匹林、加用泮托拉唑保守治疗。2月后随访上消化道内镜,在距离门齿40cm胃食管交界处发现一处25mm大小黏膜下结节,向食管侧突出2cm。未见Barrett食管或黏膜病变。取活检,活检标本中,鳞-柱状黏膜交界下方可见怪异、成角的腺体增生,局灶拥挤,伴硬化性间质。诊断为腺癌,后行内镜下黏膜切除。此后随访至文章发表,患者无病生存已7个月。
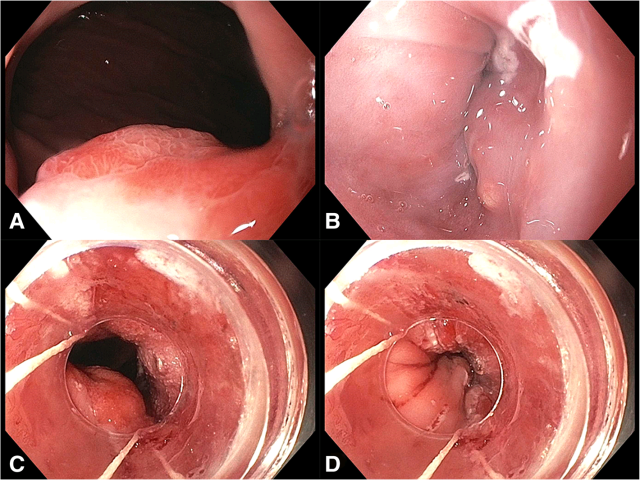
图1. 上消化道内镜所见,左上为从胃内观,右上为从食管观;左下为内镜下切除后扩张食管观察,右下为内镜下切除后食管闭合状态下观察。
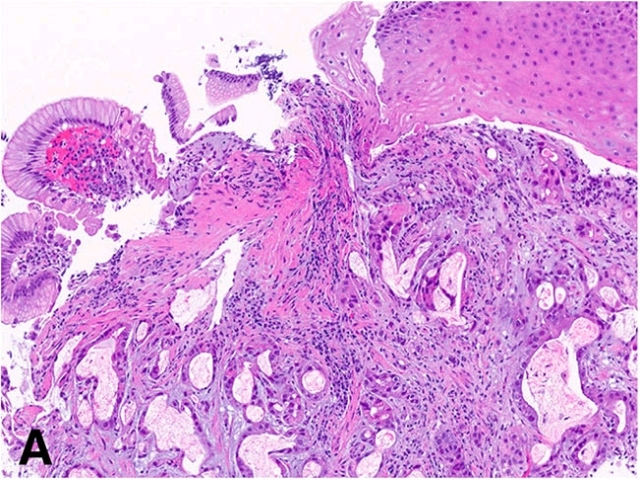
图2. 活检标本组织学所见。
组织学所见
内镜下黏膜切除标本中,可见腺癌侵入黏膜下层。肿瘤分化程度不等,自实性、小腺体构成的低分化区至腺体囊性扩张、内衬扁平上皮的高分化区均可见。腺体大部分腔面可见伴部分结晶的嗜酸性分泌。整体分布方面,低分化区紧贴上皮,高分化区则位置相对较深,呈逐渐过渡样。
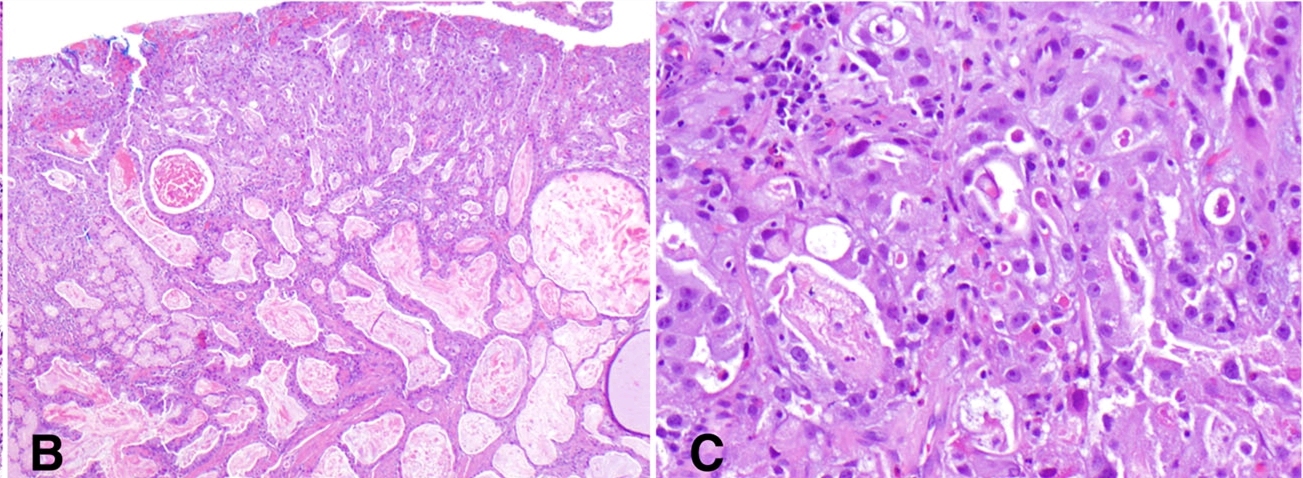
图3. 内镜下切除标本,低倍镜可见上半部分为低分化成分,下半部分为高分化、囊性扩张的成分;低分化成分瘤细胞形成小腺体、或实性生长。

图4. 高分化成分高倍观,腺体囊性扩张,细胞形态温和,腺腔内可见颗粒状嗜酸性分泌物。
尽管分化程度不等,但不同区域的细胞形态近似。胞质丰富,核浆比低,胞质嗜酸性、粗糙颗粒状;细胞核位于中央,类似潘氏细胞或胃肠道神经内分泌细胞。颗粒状胞质有类似管腔分泌的地方,提示有主动分泌。低分化区的瘤细胞呈显著恶性表现,如细胞核多形性、可见红染的显著核仁;相反,高分化区的瘤细胞形态更为良性表现。未见核分裂或坏死。
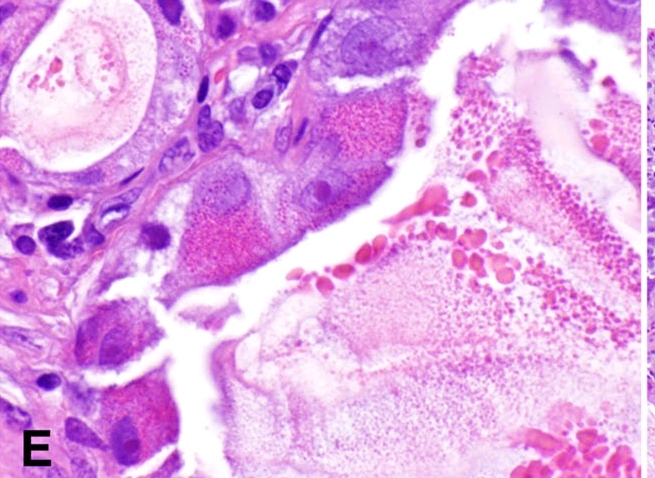
图5. 瘤细胞形态学高倍观,胞质丰富,粗糙颗粒状。
黏膜局灶糜烂并有修复、再生改变,如局限于隐窝内的柱状上皮假复层表现。腺癌局灶侵入腺上皮,但未见潘氏细胞化生,也未见Barrett食管中特征性的杯状细胞。周围黏膜呈反应性增生,胃底腺扩张,应为质子泵抑制剂治疗所致。
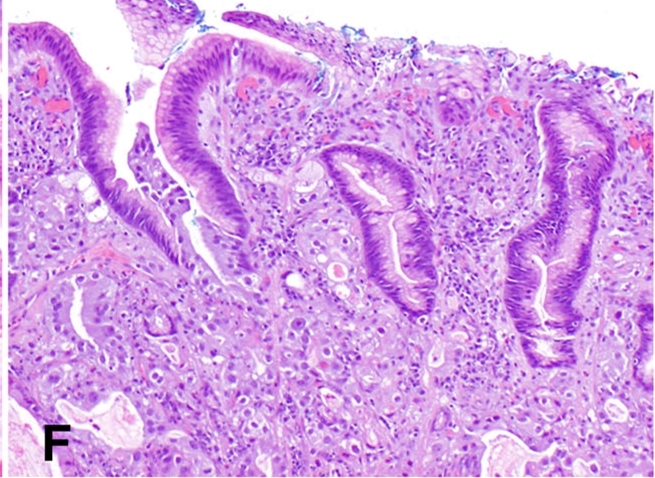
图6. 肿瘤上方鳞-柱状上皮交界处黏膜,呈反应性改变,可见肠上皮化生。
为进一步确定肿瘤细胞来源,行特殊染色及免疫组化检测:瘤细胞及管腔内分泌物均弥漫强阳性表达溶菌酶,淀粉酶消化后PAS弥漫强阳性;Syn、CgA可以显示有散在神经内分泌细胞,但肿瘤细胞为阴性。胞质强阳性表达溶菌酶、不表达神经内分泌标记,支持是潘氏细胞分化。Ki-67增殖指数及p53阳性结果近似,低分化区着色比例约40%,高分化区极少许阳性。肿瘤细胞mammoglobin阴性,β-catenin为细胞膜着色;Her-2/neu在低分化区细胞核及细胞质均有着色,高分化区完全为阴性。
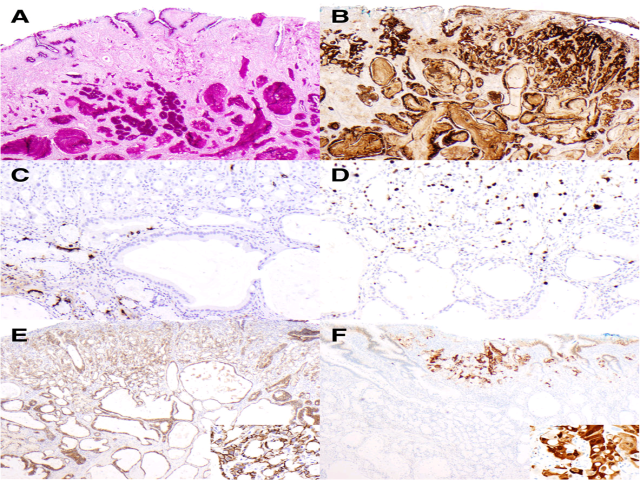
图7. 特殊染色及免疫组化结果:(A)淀粉酶消化后的PAS染色,瘤细胞及分泌物弥漫强阳性;(B)免疫组化溶菌酶:瘤细胞及分泌物弥漫强阳性;(C)免疫组化CgA,可见残余正常神经内分泌细胞;(D)Ki-67,低分化区域(上方)阳性比例约40%,高分化区域(下方)仅极少许阳性;(E)β-catenin,瘤细胞的细胞膜着色,且与分化无关;(F)Her-2/neu,低分化区细胞核与细胞质着色,高分化区无着色。
小结
本例瘤细胞及腺腔内分泌物弥漫强阳性表达溶菌酶,因此该例腺癌完全由细胞学为恶性表现的潘氏细胞构成,Syn、CgA阴性排除了形态学与此类似的神经内分泌分化可能。据本文作者所述,这是第一例发生于胃食管交界处、完全由恶性潘氏细胞构成的腺癌病例。
需要注意的是,本例病变由两种形态构成,高分化、瘤细胞形态温和的部分类似扩张的胃底腺,如仅有这些成分,可能会误判为胃底腺息肉、或质子泵抑制剂治疗所致。囊性扩张伴分泌的腺体也类似分泌性癌,但免疫组化mammoglobin阴性排除了这一可能。
完全由恶性潘氏细胞构成的腺癌其临床意义尚不明确,治疗上也无特殊方案,靶向治疗及相关预后标记等方面,正在研究中。
点击下载英文文献
参考文献
Luo W,Hofstetter WL.Gastroesophageal junction Paneth cell carcinoma with extensive cystic and secretory features - case report and literature review[J].Diagnostic pathology,2019,14(1):1.
DOI:10.1186/s13000-018-0775-z




















共0条评论