[导读] 编译整理:强子
子宫内膜异位相关卵巢肿瘤(一)
子宫内膜异位相关卵巢肿瘤(二)
子宫内膜异位相关卵巢肿瘤(三)
子宫内膜异位相关卵巢肿瘤(四)
三.子宫内膜异位相关卵巢肿瘤
4. Müllerian型黏液样/混合型上皮性(浆黏液性)肿瘤
呈显著Müllerian型黏液样(宫颈样)或混合型Müllerian上皮分化的卵巢肿瘤曾用过多种名称,但目前可能最好将其归为Müllerian型黏液样/混合型上皮性肿瘤,同时目前的WHO分类中将其称为浆黏液性肿瘤。对于具体肿瘤来说,呈黏液分化、或其他类型分化(如子宫内膜样、鳞状、浆液性/纤毛状、透明细胞、靴钉细胞、嗜酸性、中间型等)的细胞比例不一,因此肿瘤的组织学表现也差异很大,偶有鳞状分化为主的病例。因此,目前的证据表明该组肿瘤可能是由不同分化方向细胞、不同比例构成的一组谱系性病变。该组肿瘤约50%的病例与子宫内膜异位有关,常见双侧卵巢受累(约20-30%的病例),且可有ARID1A突变。
该组肿瘤一般呈囊性,囊壁多为薄的纤维性和/或肌性,由于细胞学具有非典型(多为轻度),且大体及镜下均可见乳头状结构,因此大部分会归为交界性肿瘤;也可能会出现微乳头状上皮增生。10-20%的肿瘤会查见间质微浸润,罕见情况下可出现非浸润性腹膜种植,但并不意味着预后不良。与卵巢其他类型的子宫内膜异位相关肿瘤一样,该组肿瘤中同时存在的子宫内膜异位也可出现非典型特征,常伴黏液分化。
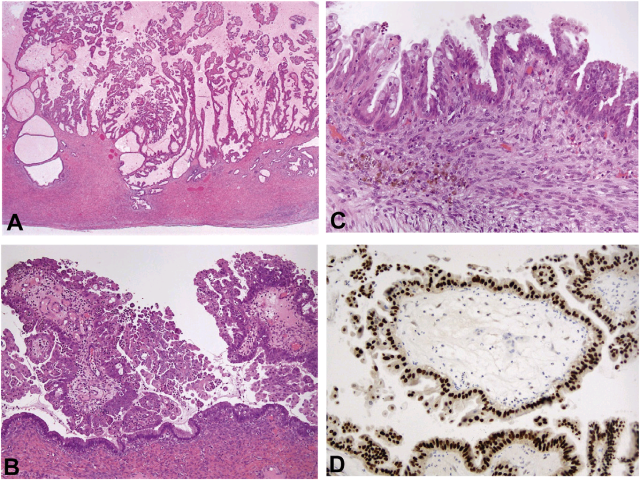
图10. (A)交界性Müllerian型/混合型上皮性肿瘤,低倍观可见囊内乳头状结构;(B)乳头衬覆细胞为比例不一的子宫内膜样细胞、黏液样细胞、嗜酸性细胞。(C)周围的非典型子宫内膜异位灶具有局灶的黏液分化。(D)瘤细胞、包括微乳头状区域免疫组化ER强阳性。
本组肿瘤中恶性者罕见,且常与交界性肿瘤有关。该组肿瘤大部分预后良好,偶有分期较高者会导致死亡。最近有研究表明,即使在富有经验的妇科病理专家之间,该组肿瘤诊断的一致性也很差,而免疫组化及分子遗传学检测又表明该组肿瘤大部分会表现为子宫内膜样癌的表型,少见情况下表现为低级别浆液性癌表型。因此,该组肿瘤是否真的为单独一种类型,还是最好将其归为其他类型,目前还有待进一步研究。
交界性Müllerian型/混合型上皮性肿瘤与更常见的原发胃型/肠型交界性黏液性肿瘤的鉴别非常关键。倾向于前者的特点有:肿瘤为双侧,有Müllerian型上皮的谱系表现,伴子宫内膜异位,间质出现特征性中性粒细胞浸润,无肠型分化(即无杯状细胞、潘氏细胞、神经内分泌细胞)。
免疫组化方面该组肿瘤一般为CK7、PAX8、ER、PR、vimentin阳性,而WT1、CEA不表达或仅局灶阳性,一般也不表达胃肠道标记物如CK20、CDX2。可有基底细胞,且可通过免疫组化p63、34βE12、CK17进行检测。相反,原发胃型/肠型交界性黏液性肿瘤一般为CK7、CK20相应表达,PAX8结果不一,同时ER、PR、vimentin阴性而CDX2阳性。
将交界性Müllerian型/混合型上皮性肿瘤与其他类型卵巢子宫内膜异位相关肿瘤联系起来的重要特征之一是ARID1A突变和/或BAF250a蛋白表达缺失,这在交界性Müllerian型/混合型上皮性肿瘤中的发生率约为1/3,与卵巢子宫内膜样癌中发生率近似。KRAS、PIK3CA、PTEN、ARIDIA突变等也有报道。
5. 卵巢子宫内膜间质肉瘤、中胚层腺肉瘤、癌肉瘤
该组肿瘤相对罕见,且更多见于子宫,因此在卵巢做出该组肿瘤诊断之前需先排除子宫内膜原发肿瘤的可能。不过,卵巢原发子宫内膜间质肉瘤、中胚层(Müllerian源性)腺肉瘤、癌肉瘤/恶性混合型Müllerian肿瘤均有文献报道,且可能与卵巢子宫内膜异位有关。子宫外低级别子宫内膜间质肉瘤具有与子宫的相同肿瘤类似遗传学表现,如JAZF1/SUZ12重排,提示可能有相同发病机理。
卵巢原发中胚层腺肉瘤形态学表现与子宫对应肿瘤近似,如可见性索样成分、高级别肉瘤样生长。该组肿瘤很大一部分的分期较高,且可播散至腹膜,总体预后不良。需要说明的是,以往该组肿瘤被视为混合性上皮-间质肿瘤,但最近有研究表明仅有间质细胞出现分子遗传学改变,而上皮并无克隆性改变。该组肿瘤分子遗传学改变所知有限,且大部分来源于对子宫肿瘤的研究。
卵巢及输卵管原发癌肉瘤临床极具侵袭性,临床分期常较高。大部分肿瘤可见浆液性上皮分化,偶有发生于BRCA种系性突变、或伴输卵管浆液性上皮内癌的病例,说明该组肿瘤可能与输卵管-卵巢高级别浆液性癌具有发病机制方面的相关性。不过,部分肿瘤会伴子宫内膜异位,因此可能需归为卵巢子宫内膜异位相关肿瘤。免疫组化及分子遗传学相关研究也主要见于子宫相应肿瘤,目前认为这组肿瘤实际可能是伴间质分化的癌。
6. 子宫内膜和卵巢同时发生子宫内膜样癌
高达20%的卵巢子宫内膜样癌会同时伴有子宫内膜的子宫内膜样癌,卵巢透明细胞癌中这一相关性要弱一些。肿瘤局限于两个器官内者,则预后相对好,这说明这种情况下两处肿瘤相互无关。不过需要注意的是,无脉管侵犯而经输卵管播散的病例可在卵巢形成“点滴样转移(drop-like metastasis)”,这种情况下其临床行为更像独立发生的低分期肿瘤。
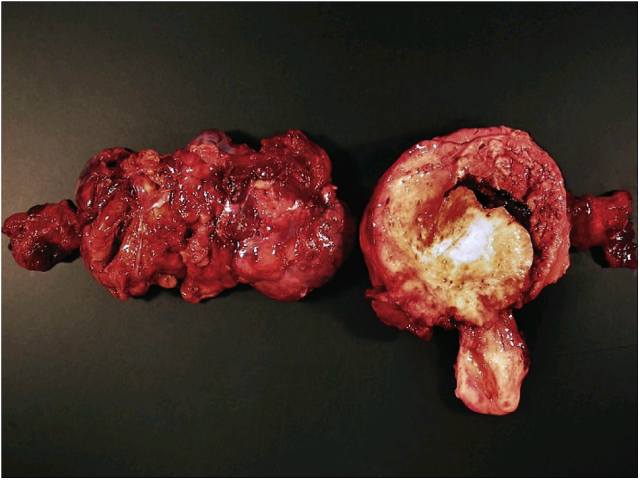
图11. 子宫内膜及卵巢同时发生子宫内膜样癌的大体表现。
大量临床病理学特征可用于鉴别卵巢和子宫内膜同时出现肿瘤时属于双原发、还是子宫内膜原发而转移至卵巢。倾向于双原发的特征有:(1)肿瘤组织学为低级别;(2)二者镜下表现不同;(3)子宫肿瘤并无肌层侵犯、脉管侵犯、输卵管受累。相反,倾向于子宫内膜癌转移至卵巢的特征则有:(1)肿瘤组织学为高级别;(2)二者镜下表现类似;(3)两处肿瘤大小有较大差异;(4)双侧卵巢受累;(5)肿瘤在卵巢内呈表浅和/或浸润性生长;(6)子宫肿瘤具有显著肌层侵犯、脉管侵犯、和/或输卵管侵犯。卵巢存在子宫内膜异位、子宫存在子宫内膜增生,则分别支持卵巢来源、子宫内膜来源。
全文完
点击下载英文文献
参考文献
Matias-GuiuX.Endometriosis-associated ovarian neoplasia[J].Pathology,2018,50(2):190-204.
DOI:10.1016/j.pathol.2017.10.006















共0条评论