整理作者:强子
从免疫组化入手梳理鼻腔鼻窦小圆细胞肿瘤诊断(上)
从免疫组化入手梳理鼻腔鼻窦小圆细胞肿瘤诊断(下)
三.鳞状分化标志物阳性的肿瘤
需要说明的是,仅高分子量CK阳性不足以证明为鳞状分化;即使对于最特异的鳞状标志(如p63、p40)来说,也会与某些非鳞状细胞肿瘤发生交叉反应,如p63在NK/T细胞淋巴瘤、嗅母细胞瘤、横纹肌肉瘤、小细胞神经内分泌癌、鼻窦未分化癌中可出现程度不等的阳性。同时,p63和p40还是基底细胞/肌上皮细胞分化的标志,因此判读中应注意定位。即使鳞状分化标志物的确为阳性,也要注意将治疗和预后不同于鳞状细胞癌的病例区分出来,如造釉细胞瘤样Ewing家族肿瘤、NUT中线癌、鼻咽癌/淋巴上皮样癌等。
表2. 鳞状分化标志物在不同肿瘤中的表达模式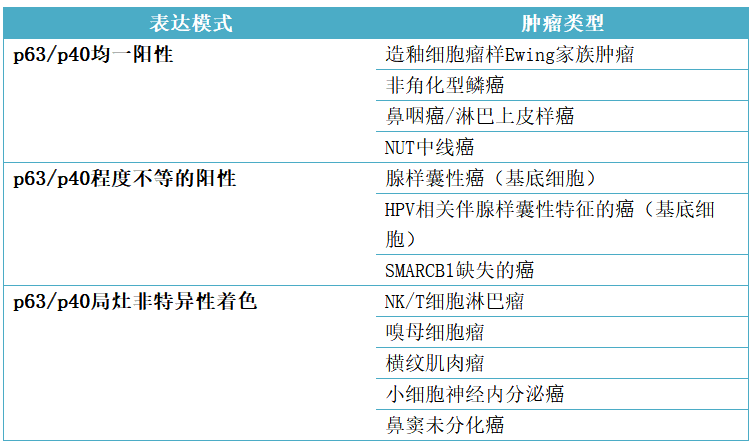
1.非角化型鳞状细胞癌
鳞状细胞癌约占鼻腔鼻窦恶性肿瘤的40-50%,其生物学行为主要取决于病变部位及确诊时的分期。非角化型鳞状细胞癌镜下呈巢状或较宽的缎带状,边缘呈推挤状。尽管名为非角化型鳞状细胞癌,但局灶可以出现角化。免疫组化方面一般广谱CK、高分子量CK、p63、p40均为弥漫强阳性;约20%可检出HPV,但其治疗和预后意义尚不明确。
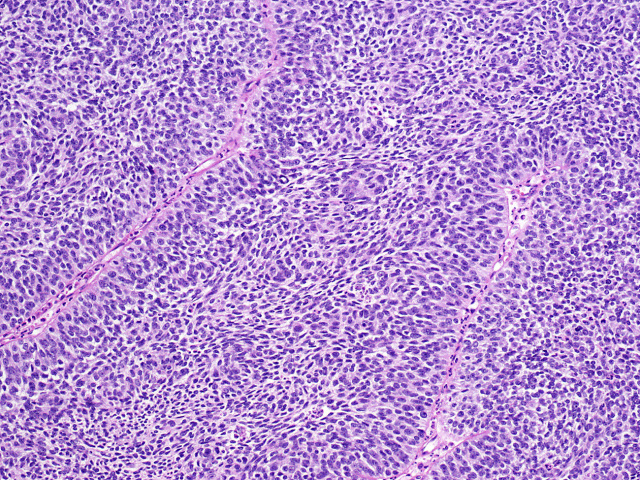
图5. 非角化型鳞状细胞癌,恶性肿瘤细胞排列呈较宽的缎带状,无明显角化。
2.鼻咽癌/淋巴上皮样癌
尽管从定义上来说,鼻咽癌主要位于鼻咽,但也可扩展至鼻腔、鼻窦;淋巴上皮样癌形似鼻咽癌,且极少原发于鼻腔鼻窦,因此应结合临床及影像学排除是否为鼻咽癌侵及鼻腔鼻窦处。这类肿瘤最多见于东南亚、东北非;即使进展期肿瘤,经放疗后生存率也可达80-90%。其中需考虑为小圆细胞肿瘤的是非角化型,HE切片上呈淋巴上皮样结构,细胞合体样,细胞核空泡状,可见显著核仁,肿瘤细胞间有大量淋巴细胞。免疫组化上一般广谱CK、高分子量CK、p63、p40均为弥漫阳性,低分子量CK可仅为局灶阳性。这类肿瘤一般为EBV相关,因此原位杂交检测EBV编码小RNA有助于明确诊断。
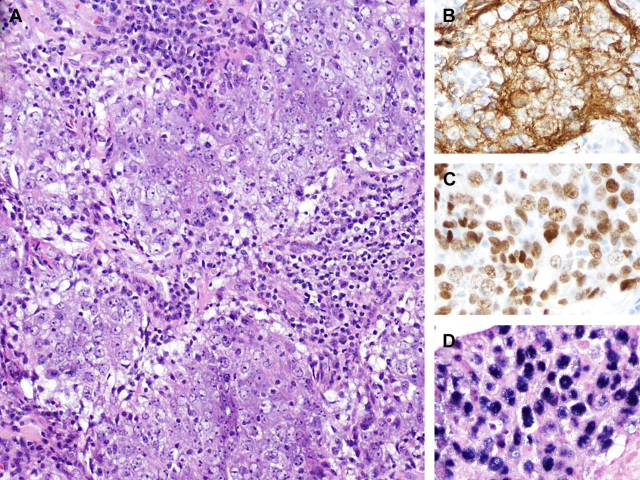
图6. 鼻咽癌/淋巴上皮样癌,肿瘤间可见大量淋巴细胞,瘤细胞呈合体样,细胞核呈空泡状(图A),免疫组化AE1/AE3(图B)、p40(图C)均为阳性、原位杂交EBV编码小RNA阳性(图D)。
3.NUT中线癌
NUT中线癌主要发生于年轻成人,大部分病例累及中线部位,根据定义该肿瘤具有NUT基因的异常,免疫组化上表现为细胞核表达NUT1蛋白。HE染色切片中主要表现为小圆细胞,可出现局灶突然角化。除NUT1外,大部分病例免疫组化还表达广谱CK、EMA、p63、p40。
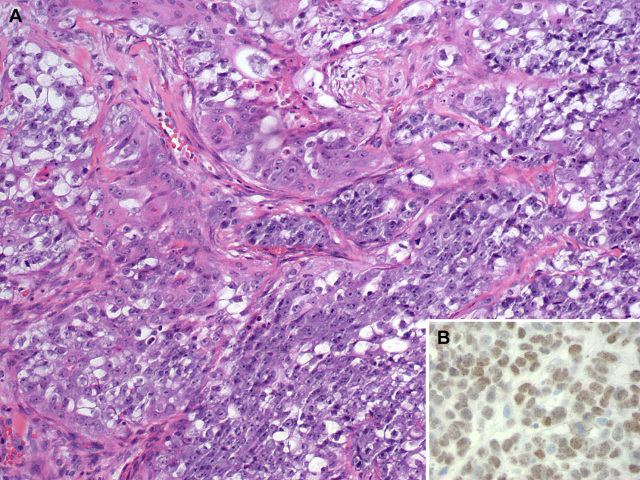
图7. NUT中线癌,HE染色可见未分化的原始细胞呈片状排列,免疫组化中细胞核NUT1弥漫性阳性。
4.造釉细胞瘤样Ewing家族肿瘤
造釉细胞瘤样Ewing家族肿瘤由于散在上皮分化,因此需与其他Ewing家族肿瘤区分开来。形态学上该肿瘤具有很好的上皮分化,如外周栅栏状的巢状结构、散在基底膜样物质,偶见显著角化;因此免疫组化上会相应出现广谱CK、p63及p40的弥漫阳性。该肿瘤本质是一种肉瘤,具有与经典Ewing家族肿瘤相同的EWSR1基因改变;免疫组化上也具有CD99的膜阳性,也正是因为这一点,所以鼻腔鼻窦处小圆细胞肿瘤鉴别时免疫组化应记得加做CD99;偶有Syn、CgA阳性,但S100罕见阳性。
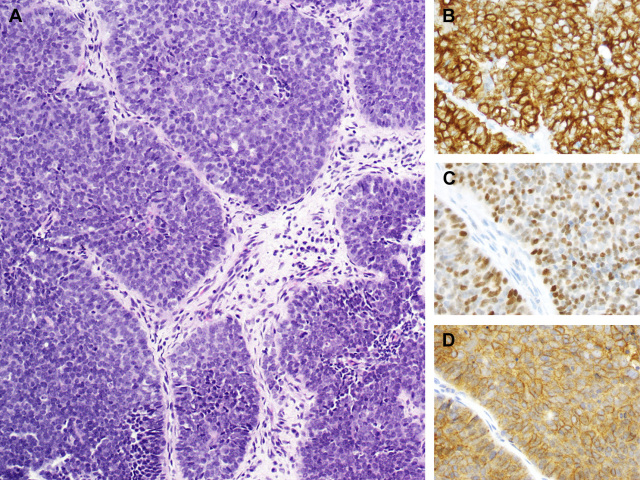
图8. 造釉细胞瘤样Ewing家族肿瘤,细胞呈巢状排列,细胞巢周围栅栏状,虽然免疫组化上AE1/AE3(图B)及p40(图C)强阳性,但CD99细胞膜阳性(图D)。
四.神经内分泌分化标志物阳性的肿瘤
鼻腔鼻窦处小圆细胞肿瘤中,唯一良性的是垂体腺瘤,且该肿瘤为神经内分泌分化标志物阳性。需要说明的是CD56和NSE并非神经内分泌分化的特异性标志;Syn及CgA特异性强,但也会与非神经内分泌肿瘤出现交叉反应。
表3. 神经内分泌分化标志物在不同肿瘤中的表达模式
1.嗅母细胞瘤
嗅母细胞瘤起自嗅神经,由于穿过筛板,因此在影像学上形成特征性的哑铃状。其预后取决于临床Kadish分期及组织病理Hyams分级。低级别嗅母细胞瘤呈分叶状,肿瘤细胞均匀一致,染色质斑块状,可见显著神经毡,偶见被显著血管性间质分割的Homer-Wright假菊型团。高级别嗅母细胞瘤则呈弥漫性生长,可见Flexner-Wintersteiner菊型团,神经毡较少,细胞核显著多形性,核分裂多见,可见坏死。免疫组化一般表达Syn和CgA,支持细胞表达S100。偶有CK表达,但EMA阴性;大部分嗅母细胞瘤不表达p63及p40。
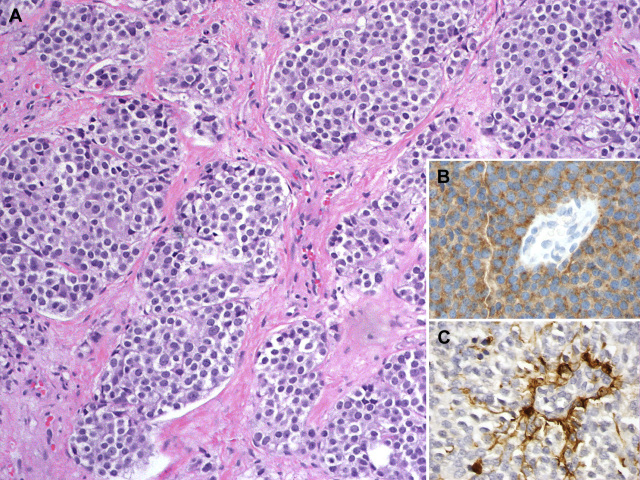
图9. 嗅母细胞瘤,肿瘤呈分叶状,瘤细胞形态均一,染色质颗粒状;免疫组化Syn阳性(图B),支持细胞表达S100(图C)。
2.垂体腺瘤
垂体腺瘤一般发生于颅内,但2%可通过直接蔓延而累积鼻腔鼻窦;罕见情况下,蝶窦异位垂体组织也可以发生垂体腺瘤,其本质是良性肿瘤。HE切片上表现为形态温和的细胞,胞质嗜酸性、颗粒状,一般无核分裂。免疫组化中广谱CK及CgA、Syn表现为弥漫性或逗点状阳性;并非所有肿瘤均表达垂体激素,催乳素也仅有60%病例阳性。
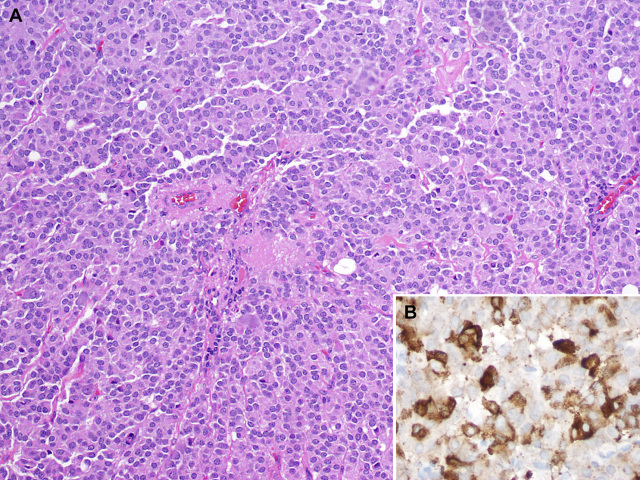
图10. 垂体腺瘤,HE切片中为形态温和的细胞,胞质嗜酸性、颗粒状,染色质斑块状,未见核分裂;免疫组化催乳素阳性。
3.小细胞神经内分泌癌
鼻腔鼻窦处原发的神经内分泌癌罕见,且大部分为小细胞型。该肿瘤生物学行为极具侵袭性,且容易出现颅内转移。HE染色切片中与肺部小细胞癌几乎无法区分,均为小至中等的细胞呈片状排列,胞质极少,胞核深染、呈铸型状,大量核分裂。免疫组化表达广谱CK及低分子量CK,且多为逗点状阳性,而高分子量CK阴性。神经内分泌标志阳性程度不一,但Syn或CgA至少会有一项为明确阳性。P63常出现弱阳性或斑片状阳性的异常表达,TTF-1一般不表达。
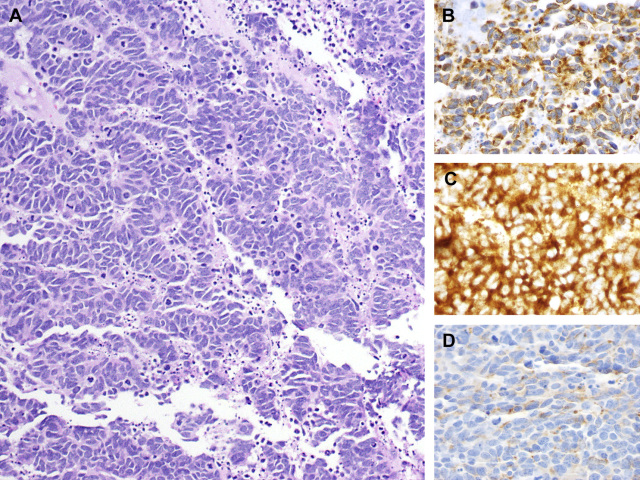
图11. 小细胞癌,细胞核呈铸型状,可见大量核分裂及凋亡;免疫组化AE1/AE3呈逗点状阳性(图B),Syn(图C)及CgA(图D)均有着色。
从免疫组化入手梳理鼻腔鼻窦小圆细胞肿瘤诊断(上)
从免疫组化入手梳理鼻腔鼻窦小圆细胞肿瘤诊断(下)
点击下载英文文献
参考文献
Rooper LM.Sinonasal Small Round Blue Cell Tumors: An Immunohistochemical Approach[J].Surgical pathology clinics,2017,10(1):103-123.
DOI:10.1016/j.path.2016.10.005






















共0条评论