[导读] 编译整理:强子
肝细胞腺瘤诊断要点
肝细胞腺瘤为细胞学非典型轻微或缺失的高分化肿瘤。高倍镜下,瘤细胞与背景肝细胞的形态几乎一致。炎症性腺瘤中常见散在的轻度细胞核增大,但核浆比仍接近正常,且细胞核为圆形,细胞核轻度深染。
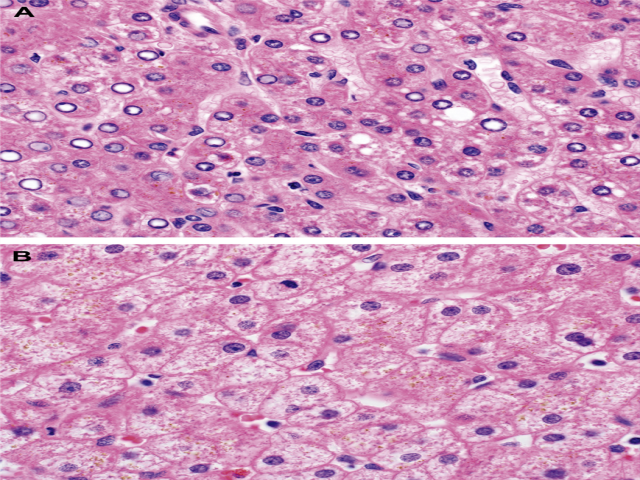
图1. 肝细胞腺瘤,本例几乎无细胞学非典型,但核浆比稍有升高(上);同一病例中的背景肝脏组织学表现见下图。
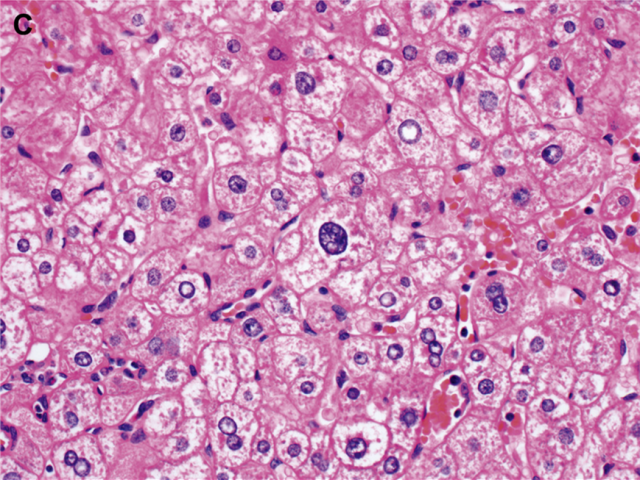
图2. 本例为炎症性肝细胞腺瘤,散在轻度细胞学非典型,个别瘤细胞的细胞核较大、深染,但核浆比一般仍保持正常。
从形态学来说,强烈提示肝细胞癌的表现有:瘤细胞内有大量Mallory-Denk小体或嗜酸性包涵体,粗梁状生长,小细胞改变。除雄激素相关腺瘤外,出现假腺样/肝细胞菊型团及胆汁沉积也属于非典型表现。“结节内结节”的生长方式几乎总是提示恶性转化为肝细胞癌。特殊染色不可有网状纤维染色缺失,但需要记住的是,显著脂肪变性区域可有局灶的网状纤维染色缺失。
肝细胞腺瘤诊断中,免疫组化非常关键。Ki-67增殖指数一般为2%或更低。Ki-67染色的最佳用法是将肿瘤和背景肝脏做比较:肉眼观察并无实质性差异。Glypican 3应为阴性,但脂褐素常与glypican 3出现交叉反应,因此任何阳性结果都必须结合HE所见进行解读。Glypican 3阴性并无更多意义,因为很多高分化肝细胞癌这一指标也是阴性。
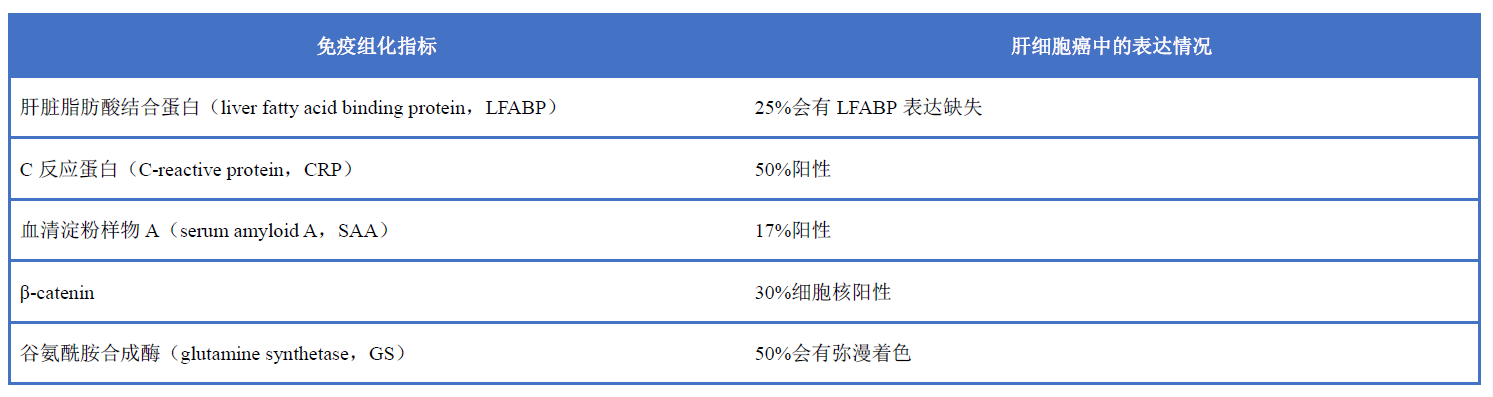
有作者提倡用CD34作为辅助,肝窦弥漫着色倾向于肝细胞癌,散在着色倾向于肝细胞腺瘤。不过,有时腺瘤也可呈弥漫性着色、而部分肝细胞癌可能并无这一特点。因此这一区别有时候帮助不大,尤其活检标本中。因此CD34的免疫组化结果必须慎重解读。有研究发现,CD34弥漫阳性的腺瘤是β-catenin活化型腺瘤或未分类腺瘤的可能性更大。此外,用于肝细胞腺瘤亚型判断的指标(肝脂肪酸结合蛋白、β-catenin、谷氨酰胺合成酶、C反应蛋白、血清淀粉样物A)在肝细胞腺瘤和肝细胞癌的鉴别中没有帮助。
肝细胞腺瘤亚型概述
关于肝细胞腺瘤亚型区分的意义,有几点需要注意。首先,肝细胞腺瘤亚型的区分具有临床意义,因为不同亚型肝细胞腺瘤的恶性转化风险不同(β-catenin活化型腺瘤具有恶性转化风险)、肿瘤出血的风险不同(β-catenin活化型腺瘤、炎症性腺瘤、hedgehog活化型腺瘤、精氨基琥珀酸合成酶阳性腺瘤具有出血风险)。其次,肿瘤大小和临床特征仍是大部分单位对肝细胞腺瘤治疗选择的重要依据,但组织学分类在某些情况下有助于治疗方案的确定,如:影像学特征不明确,后续无法定期MRI随访,相关合并症导致无法手术切除,肿瘤大于5cm而患者不愿手术。HNF1-α失活型腺瘤的恶性转化风险较低,因此确定为这一亚型则可放心的持续随访检测而无需手术切除。
如前所述,少数病例通过形态及免疫组化无法区分肝细胞腺瘤和高分化肝细胞癌,这主要是由于腺瘤也会有超出常规、但尚不足以明确为高分化肝细胞癌的细胞学非典型。其他病例中,还可能出现网状纤维染色缺失并不明确、或Ki-67增殖指数明确高出背景肝脏的情况。肝细胞腺瘤与高分化肝细胞癌鉴别困难的情况主要见于穿刺活检标本,但有时候即使在切除标本也会遇到。寻求会诊有助于明确诊断。
尽管腺瘤亚型和影像学特点之间有一定相关性,但准确的亚型区分可能只有通过组织做病理形态或分子分析才可做出,仅影像学无法做出亚型区分。如果临床诊疗要求必须做出腺瘤亚型区分时,一般组织学检查和免疫组化检测即可满足要求,但分子检测可提供有效帮助。
目前,大部分临床中心对腺瘤的处理并不是每一例都取决于组织学分型,而更多的是根据肿瘤大小、影像学特点及临床表现来指导后续处理及随访策略。如果临床特征及影像学表现都是典型的肝细胞腺瘤,且随访期间影像学表现稳定,则可能无需活检。活检一般用于临床或影像学表现非典型的情况下,或经过一段时间肿瘤有增大的病例。
对于实在无法区分出肝细胞腺瘤还是肝细胞癌的病例,病理报告中的措辞具体取决于病例的情况、取决于可疑恶性的程度,具体用语可有非典型肝细胞腺瘤、恶性潜能未定的高分化肝细胞肿瘤、高分化肝细胞肿瘤等,并做备注。相关备注中应明确指出为什么未能准确区分的原因。这样的病例中,重复活检可能有帮助,尤其首次活检较小或碎片状时。充分活检后仍无法鉴别肝细胞腺瘤和高分化肝细胞癌时,即使肿瘤小于5cm也可以考虑手术切除。
亚型判定
对于肝细胞腺瘤的诊断来说,免疫组化确定肝细胞腺瘤亚型之前,一定要先明确腺瘤诊断、并排除肝细胞癌。肝细胞腺瘤分类所用的免疫组化指标,每一种都可能在部分肝细胞癌中出现异常表达,因此无助于肝细胞腺瘤和肝细胞癌的鉴别。这些指标也无助于确定肝细胞癌是否来自肝细胞腺瘤。
表1. 在肝细胞癌中常见阳性的肝细胞腺瘤区分免疫组化指标
已有诸多文献表明,肝细胞腺瘤在遗传学和组织学方面具有异质性。根据相关遗传学改变,肝细胞腺瘤可分为四种亚型,且日常病理工作中已有免疫组化标记用于相关分类,具体为:HNF1-α失活型腺瘤,炎症性腺瘤,β-catenin活化型腺瘤,未分类腺瘤。
这一分类和形态学的相关性,主要体现在HNF1-α失活型腺瘤和炎症性腺瘤。形态学和基因型的对应则主要体现在雌激素相关腺瘤,但与其他情况下的腺瘤对应的不是那么好。具体来说:根据免疫组化及遗传学分析,发生于糖原贮积性疾病背景下的肝细胞腺瘤几乎都是炎症性腺瘤或未分类腺瘤,但也有些看上去不那么像雌激素过量情况下发生的炎症性腺瘤;雄激素过量情况下发生的HNF1α失活型腺瘤和炎症性腺瘤一般也不会有雌激素过量情况下相应腺瘤的典型形态学表现;第三,无雌激素暴露风险个体发生的HNF1α失活型腺瘤一般并无特征性的脂肪变性。
上述结果都表明,肝细胞腺瘤的形态学表现取决于其潜在危险因素和遗传学特点;因此,本文所述的形态学-遗传学相关性也主要是针对大量雌激素作为潜在危险因素情况下的腺瘤。此外,每一种腺瘤的出血风险、恶性转化风险也主要是指雌激素相关腺瘤的情况下,但目前还不清楚雌激素过量之外腺瘤的相关风险,推测是相似的,但仍有待明确证实。
——未完待续——
往期回顾:
形态与分子结合诊断的典范-肝细胞腺瘤(一)
















共0条评论