[导读] 编译整理:强子
详解乳腺病理中的非典型(一)
详解乳腺病理中的非典型(二)
详解乳腺病理中的非典型(三)
详解乳腺病理中的非典型(四)
详解乳腺病理中的非典型(五)
上皮非典型与细胞核大小
如前所述,Nottingham分级方案的关键部分就是细胞核多形性,其评估和分级是根据肿瘤细胞细胞核大小与参考细胞进行比较、并结合其他特征。其中肿瘤细胞细胞核与参考细胞细胞核大小的比较,是最客观的标准,但也有一定局限性。首先,正常的上皮细胞的细胞核大小和形态也会有一定变化,具体和其在乳腺中的位置、患者年龄及激素状态(月经状态及月经周期、妊娠情况、泌乳情况、是否应用外源性激素)有关。相关形态学还会出现增生及化生性改变。因此,与肿瘤细胞细胞核进行比较的参考上皮细胞细胞核就不是标准的,可能会导致肿瘤分级时出现观察者间的变异。其次,从分级的角度来说,红细胞的大小视为等同于终末导管小叶单位中良性上皮细胞细胞核的大小,这一点可能也不是很合适。红细胞和淋巴细胞大小的相关数据,是来自细胞学制片的相关研究,组织学的福尔马林固定、石蜡包埋、HE染色切片中,相关大小是不同的。
本文原作者尚未发表的工作中,测量了HE染色切片中正常上皮细胞细胞核、红细胞和淋巴细胞的大小,且在癌症基因组图谱(The Cancer Genome Atlas,TCGA)数据库中找出了10例有40倍全景数字切片的浸润性乳腺癌病例。所选病例中在同一切片中有肿瘤、终末导管小叶单位中的正常上皮细胞、淋巴细胞、红细胞。通过相关软件对所有未重叠、可以容易识别出边界的细胞核进行分析,机器计算细胞核轮廓上位置最远两点之间的距离,详见下表。
表1. 正常上皮细胞细胞核、淋巴细胞、红细胞大小数据
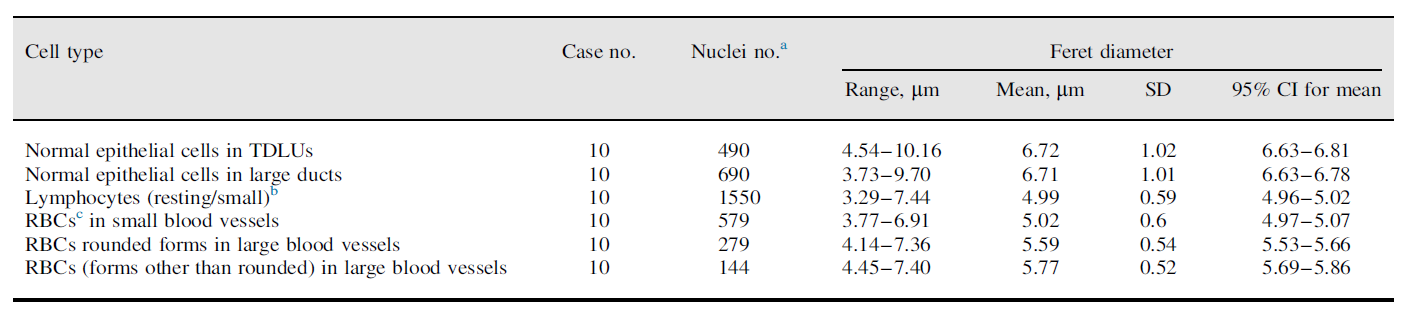
备注:图中大小数据,计算的是细胞核轮廓上位置最远两点之间的距离。红细胞无细胞核,因此其形态标记为整个细胞、相应直径的计算也是如此;正常红细胞应为双面凹的圆盘状,HE染色组织学切片中,则可表现为圆形或椭圆形、卵圆形、拉长、扁平等结构。活化淋巴细胞体积较大,但存在更为丰富的胞质、细胞核呈开放表现,HE染色组织中,静息或非活化淋巴细胞的细胞核呈深紫色至蓝色,染色质致密聚集,细胞膜轮廓清晰,胞质少而淡蓝色。
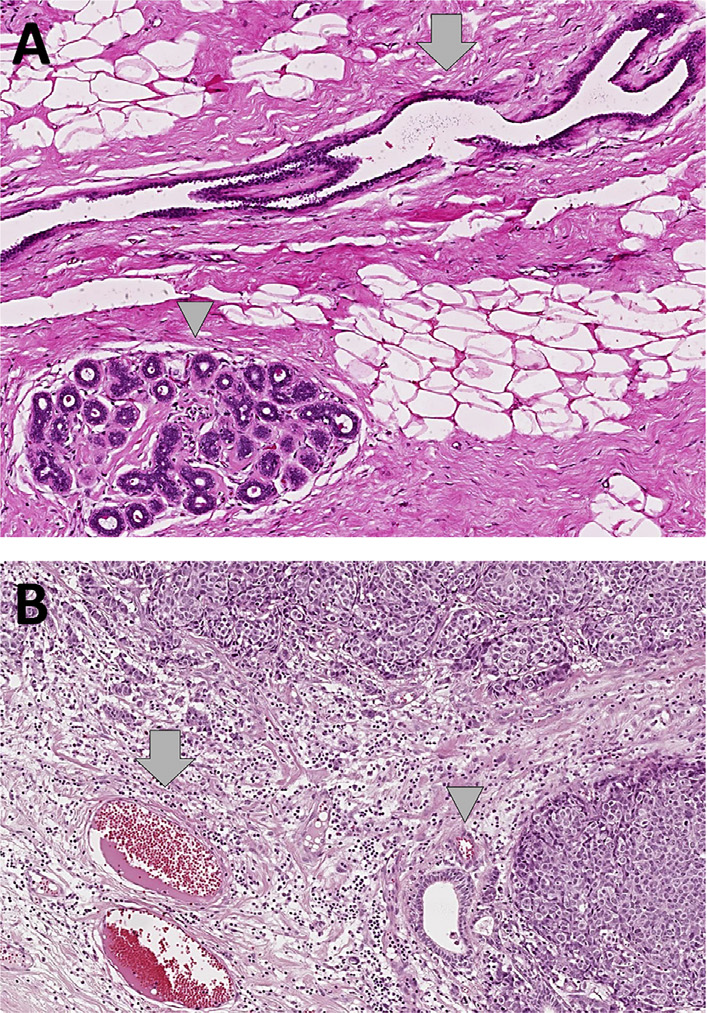
图1. 供比较细胞核大小的切片中所测定的数据。(上)大导管(箭头所示)及终末导管小叶单位(三角形箭头)中可见正常上皮。(下)肿瘤外大血管(箭头所示)、肿瘤内小血管(三角形箭头所示)中均可见红细胞;
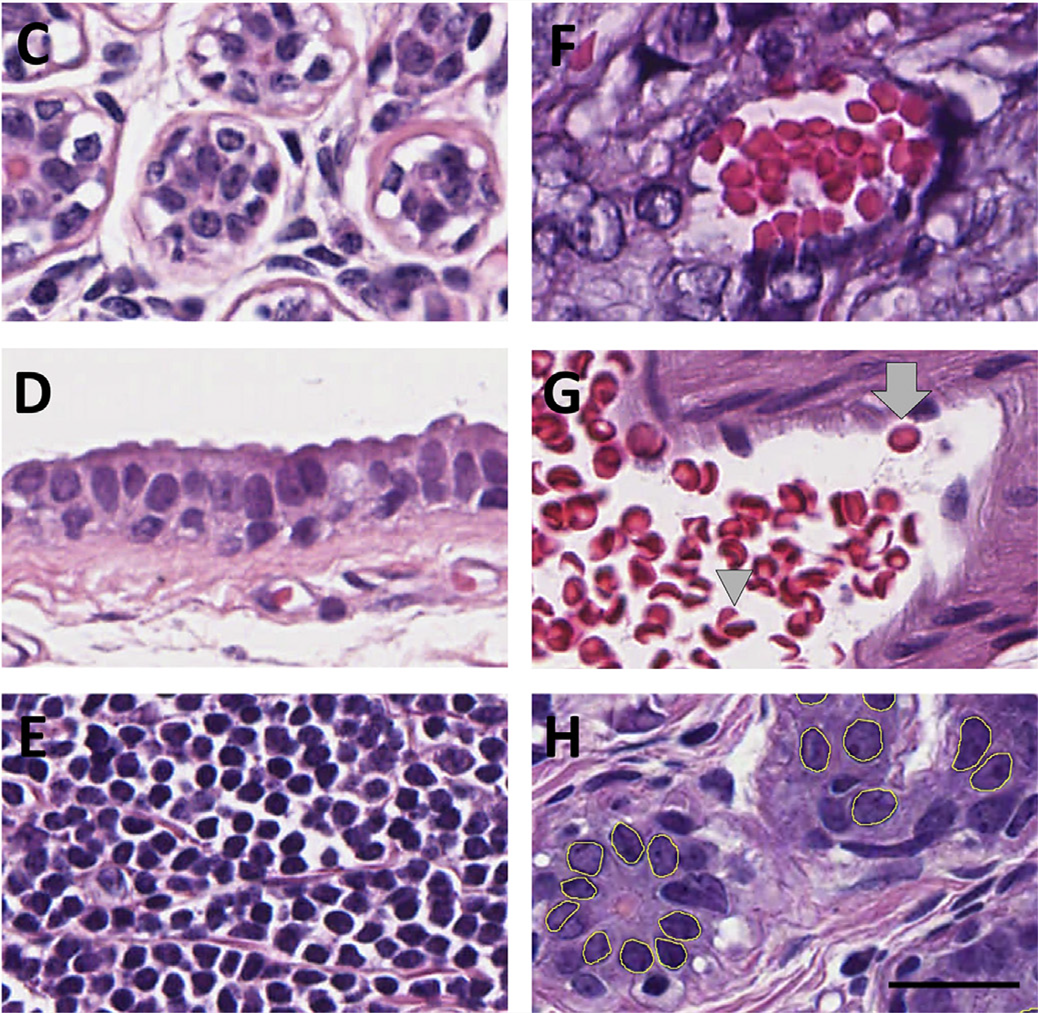
图2. (左上)终末导管小叶单位中的正常上皮细胞;(左中)大导管中的正常上皮细胞;(左下)非活化的淋巴细胞;(右上)肿瘤内小血管中的红细胞;(右中)肿瘤外大血管中的红细胞,这种情况下可见红细胞形态不一,具体将其分为圆形(箭头所示)、非圆形(如三角形所示的平坦型)两种。(右下)软件标注的终末导管小叶单位内正常上皮细胞的细胞核,标尺为20μm。
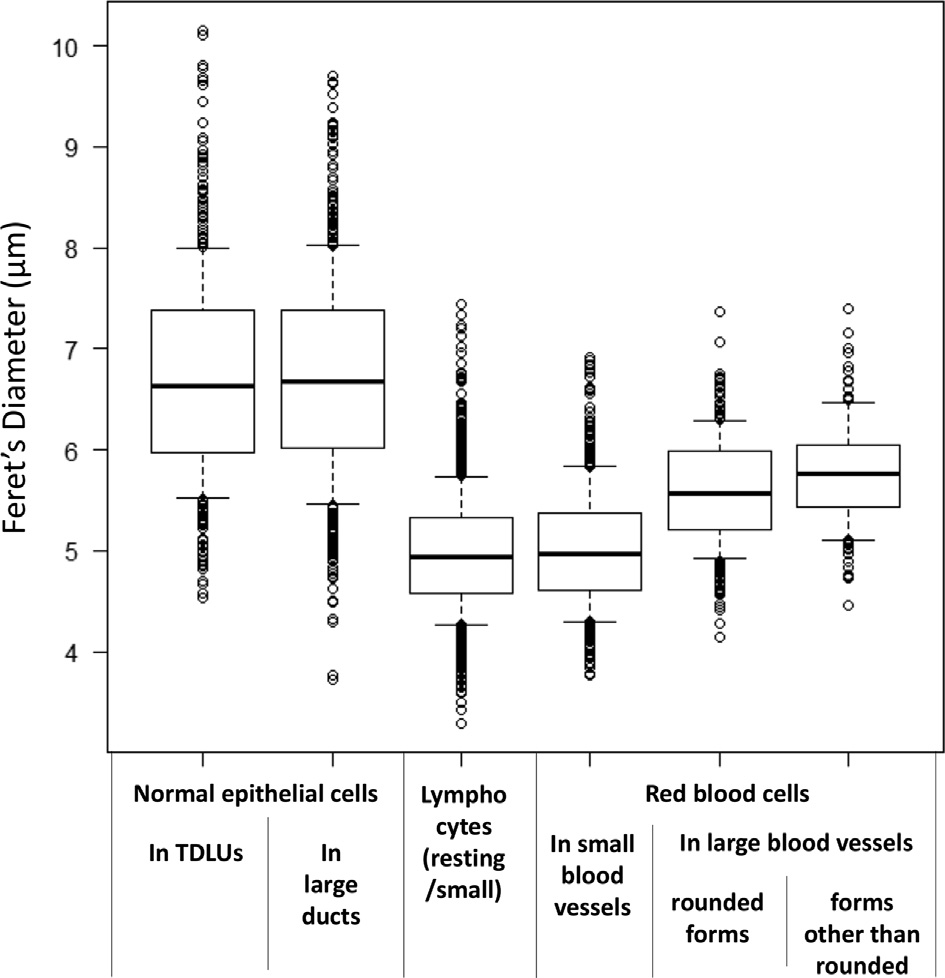
图3. 机器计算细胞核轮廓上位置最远两点之间的距离,具体涉及正常上皮细胞、淋巴细胞、红细胞。结果表明,终末导管小叶单位和大导管中正常上皮细胞的结果近似,细胞核直径最大;而淋巴细胞、小血管中的红细胞结果近似,细胞核直径最小。此外,小血管和大血管中红细胞的直径以及圆形和非圆形红细胞的直径之间有差别。
表2. 根据WHO标准对导管原位癌和浸润性癌分级中相关参照标准进行修订后所得结果

注释:
1. 由前述研究可知,终末导管小叶单位和大导管中的正常上皮细胞相关结果近似,而小血管和较大血管内红细胞的结果有差异,不同形态的红细胞之间相关结果也有差异。根据这一结果,目前将良性上皮细胞的细胞核或红细胞作为导管原位癌、浸润性癌细胞核分级评估时参考的做法,应该根据上述差异做一定调整。比如,大血管中圆形红细胞的最大径的平均值为5.59μm,和终末导管小叶单位中正常上皮细胞最大径的平均值6.72μm是有差别的。
2. 导管原位癌中,大血管中圆形红细胞的最大径平均为5.59μm,世界卫生组织著作中导管原位癌分级的标准是1.5至2倍则为1级,2-2.5倍为2级,大于2.5倍为3级。根据本文研究,作者推荐采用大血管中圆形红细胞的直径作为参照,才能与世界卫生组织著作中相一致。
3. 浸润性癌中,终末导管小叶单位中正常上皮细胞细胞核的最大径平均为6.72μm,世界卫生组织著作中浸润性癌的分级标准是小于1.5倍为1级,1.5-2倍为2级,大于2倍为3级。根据本文研究,作者推荐采用终末导管小叶单位内正常上皮细胞的细胞核作为参照,才能与世界卫生组织著作中相一致。
乳腺肌上皮细胞中的非典型
正常乳腺中,肌上皮细胞一般围绕在腺性结构周边、形成双层表现:内层为上皮细胞、外层为肌上皮细胞。正常肌上皮细胞的大小和形态会因所在部位、激素状态的不同而不同。肌上皮细胞呈梭形、星型或多边形,胞质表现不一,嗜酸性或透明样。细胞核可以居中或偏位,如偏位时则可形成浆细胞样表现。肌上皮细胞一般小于上皮细胞,胞质一般数量不多,细胞膜的分界不是那么清楚。本文原作者未发表的工作表明,终末导管小叶单位中正常肌上皮的大小变化也相对较大,自3.52μm至7.91μm不等。
结构上,肌上皮细胞可以形成肿物、簇状、片状等,肿物者如腺肌上皮瘤。这类病变罕见,关于其细胞学非典型的确定及分级相关标准仍不清楚。与上皮细胞非典型评估不同,病理医师并不会用正常肌上皮细胞作为参考标准来评估肌上皮细胞的非典型。这类病变中细胞学非典型的诊断,是根据变大的肌上皮细胞群中细胞核大小及形状的变化、结合其他特征来评估的,后者如染色质深染、细胞核轮廓,少见情况下还可出现显著核仁。高级别非典型则细胞核有显著多形性、显著核仁,且核分裂增加,伴或不伴坏死。
表3. 乳腺病理中肌上皮非典型的特征

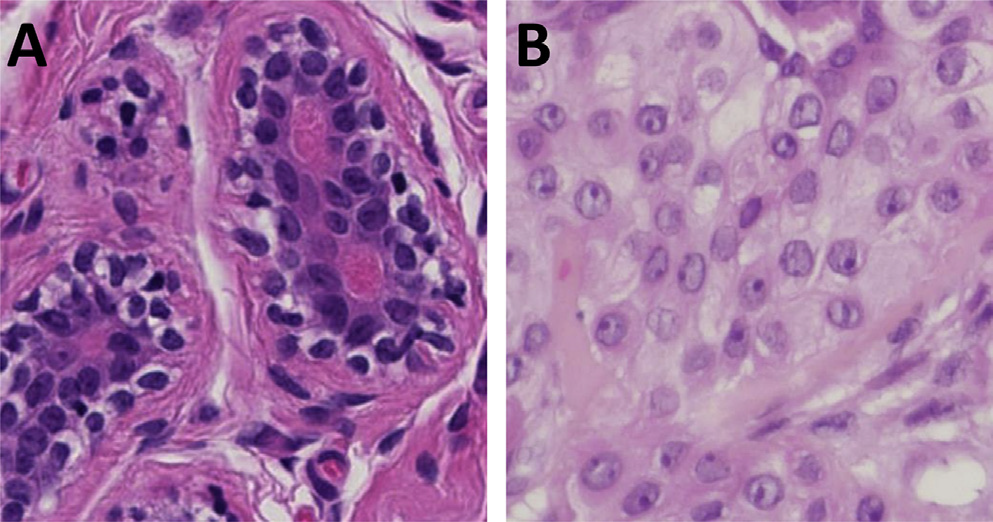
图4. 肌上皮细胞中的非典型表现。(A)终末导管小叶单位中,肌上皮细胞一般围绕在腺体结构外、形成双层表现:内侧为上皮细胞,外侧为肌上皮细胞。肌上皮细胞的细胞核深染,胞质透明。(B)该例为腺肌上皮瘤中的非典型肌上皮细胞呈片状生长,细胞核大小和形状之间有差异,且可见显著核仁。
未完待续
参考文献
Katayama A, Toss MS, Parkin M, Ellis IO, Quinn C, Rakha EA. Atypia in breast pathology: what pathologists need to know. Pathology. 2021;S0031-3025(21)00517-1.
doi:10.1016/j.pathol.2021.09.008




















共0条评论