[导读] 编译整理:读行者
随着各种检查技术的进步,目前很多病例、甚至肿瘤性病变都可以在病理诊断之前有相对明确的诊断结论,如超声对甲状腺病变的诊断。不过,病理诊断仍有着其不可替代的作用,可以提供其他检查所不能获取的信息。近日,几位土耳其医师在《Breast J》杂志报道了一例乳腺癌转移至甲状腺癌、且甲状腺癌具有多种独特表现的病例,就很好的体现了病理诊断的重要作用。
病例展示
患者女性,70岁,2007年诊断为原发乳腺癌,组织学为浸润性导管癌,2级;激素受体阳性,HER2阴性。确诊时临床分期为T2N1M0,2a期。经改良根治手术后,行辅助化疗、放疗并行激素治疗5年。
治疗完成后持续随访,直至2018年时患者自觉无任何复发或转移迹象。2019年6月因背部疼痛就诊于乳腺科。肿瘤标志物有所升高,PET检查可见纵隔淋巴结、骨、甲状腺处摄取升高。超声检查,双侧甲状腺可见多个实性结节,最大结节位于右叶,边界不规则,并伴微钙化。经肿瘤科会诊,考虑甲状腺为第二原发恶性肿瘤,患者决定行手术治疗。
术后病理检查,甲状腺两叶可见多处病变,最主要病变位于右叶,直径3.2cm,边界不规则。镜下检查肿瘤细胞胞质丰富、颗粒状,细胞核呈透明表现,部分细胞呈梭形,间质可见透明样物。免疫组化检测,肿瘤细胞阳性表达HBME-1、CK19、TTF-1、Tg,不表达降钙素、CEA、CgA、Syn、GATA-3、GCDFP-15。综合相关资料,该处病变考虑为甲状腺乳头状癌-嗜酸细胞亚型。
有趣的是,在甲状腺左叶查见一处直径2mm的甲状腺乳头状微小癌。同时,在甲状腺两侧叶查见广泛分布的非典型上皮细胞,胞质稀少、细胞核深染,呈小簇状。免疫组化这些细胞表达GATA-3、GCDFP-15、ER。
由于上述非典型上皮细胞弥漫强阳性表达ER,因此提示乳腺及妇科来源的肿瘤。而GATA-3是提示乳腺来源的最敏感标记,加之GCDFP-15阳性,因此这些细胞最终诊断为转移性乳腺癌。且这些肿瘤细胞也见于甲状腺癌分布的区域,因此本例最终考虑为乳腺癌转移至甲状腺乳头状癌的特殊情况。
图例赏析
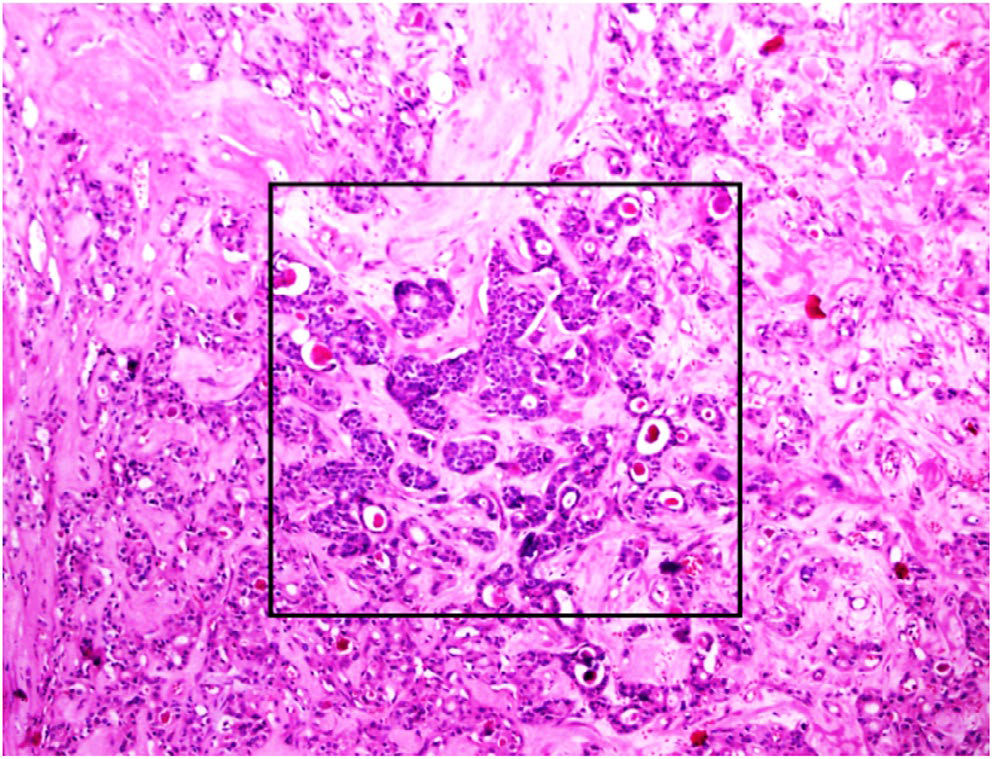
图1. 位于甲状腺乳头状癌内的转移性乳腺癌成分HE所见。
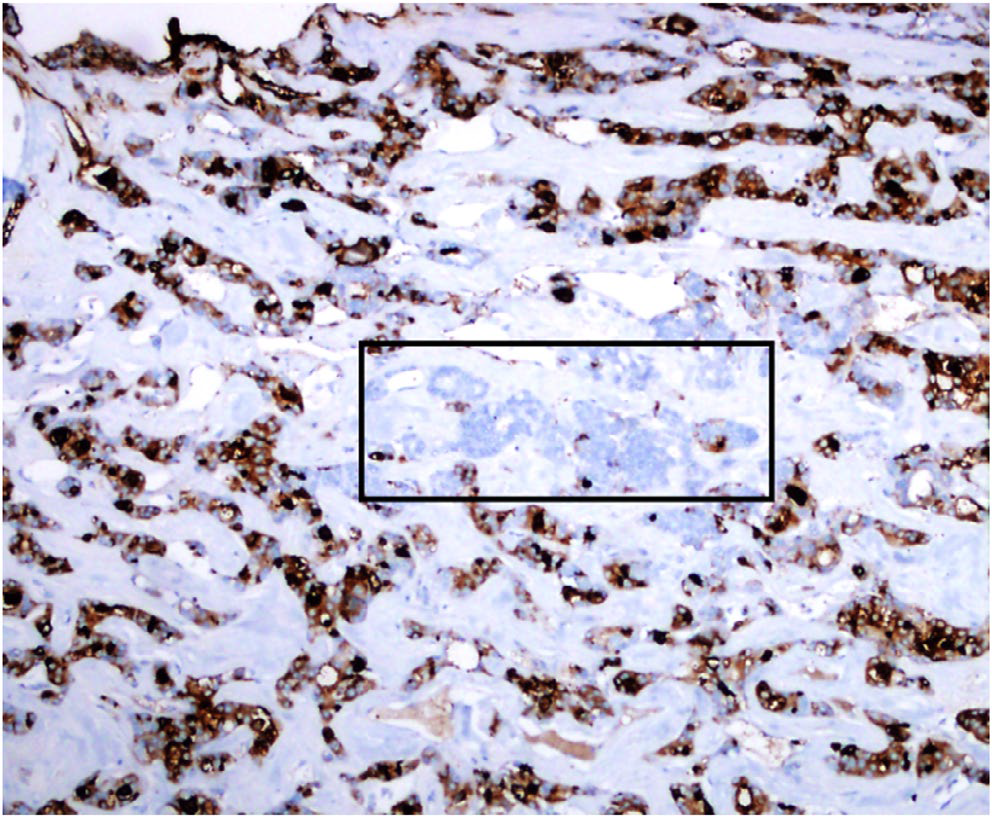
图2. 免疫组化Tg,甲状腺癌处为阳性表达,而其中转移性乳腺癌成分则为阴性。
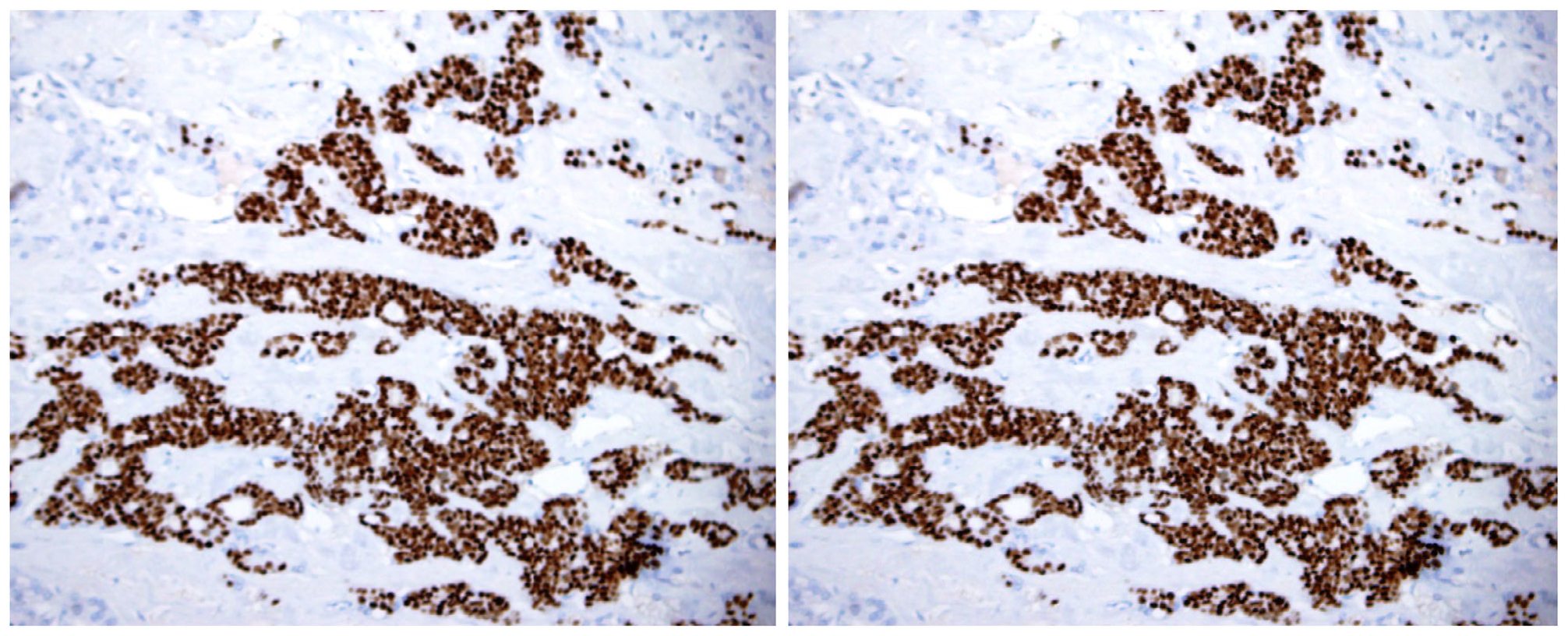
图3. 转移性乳腺癌成分免疫组化,GATA-3阳性,ER阳性。
小结
临床上,甲状腺癌及乳腺癌的发生率这些年都有所上升。对于甲状腺来说,其他肿瘤转移至甲状腺的情况仍属少见,且最多见原发肿瘤位置为肾脏,乳腺癌转移至甲状腺的情况较为罕见,而乳腺癌转移至甲状腺肿瘤内的情况则更属于“少见中的少见”。
按照本文原作者所述,文献中关于乳腺癌转移至甲状腺肿瘤的相关报道仅有两例:第一例为乳腺癌转移至甲状腺滤泡性腺瘤,第二轮为乳腺癌转移至甲状腺乳头状癌。不过,这两个病例的甲状腺肿瘤及乳腺肿瘤均为同时确诊,而本例则为乳腺癌治疗后,随访无进展12年的情况下出现的转移至甲状腺恶性肿瘤情况。
总之,尽管已有乳腺癌转移至甲状腺、甚至转移至甲状腺肿瘤的相关报道,但本文所述为第一例乳腺癌转移至异时性甲状腺恶性肿瘤的报道。对于有乳腺癌病史的患者出现甲状腺肿瘤时,评估时一定要想到乳腺癌转移的可能。同时乳腺癌患者临床随访及评估的时候,也要想到甲状腺转移的可能。
点击下载原文文献
参考文献
Kiziltan G, Bozdogan N, Ozaslan C. Breast cancer metastasis into thyroid papillary microcarcinoma: A case report. Breast J. 2021;10.1111/tbj.14219.
















共0条评论