[导读] 编译整理:强子
告别黏膜慢性炎-结直肠非肿瘤性活检标本诊断要点(一)
二、 结直肠非肿瘤性活检标本病理改变概述
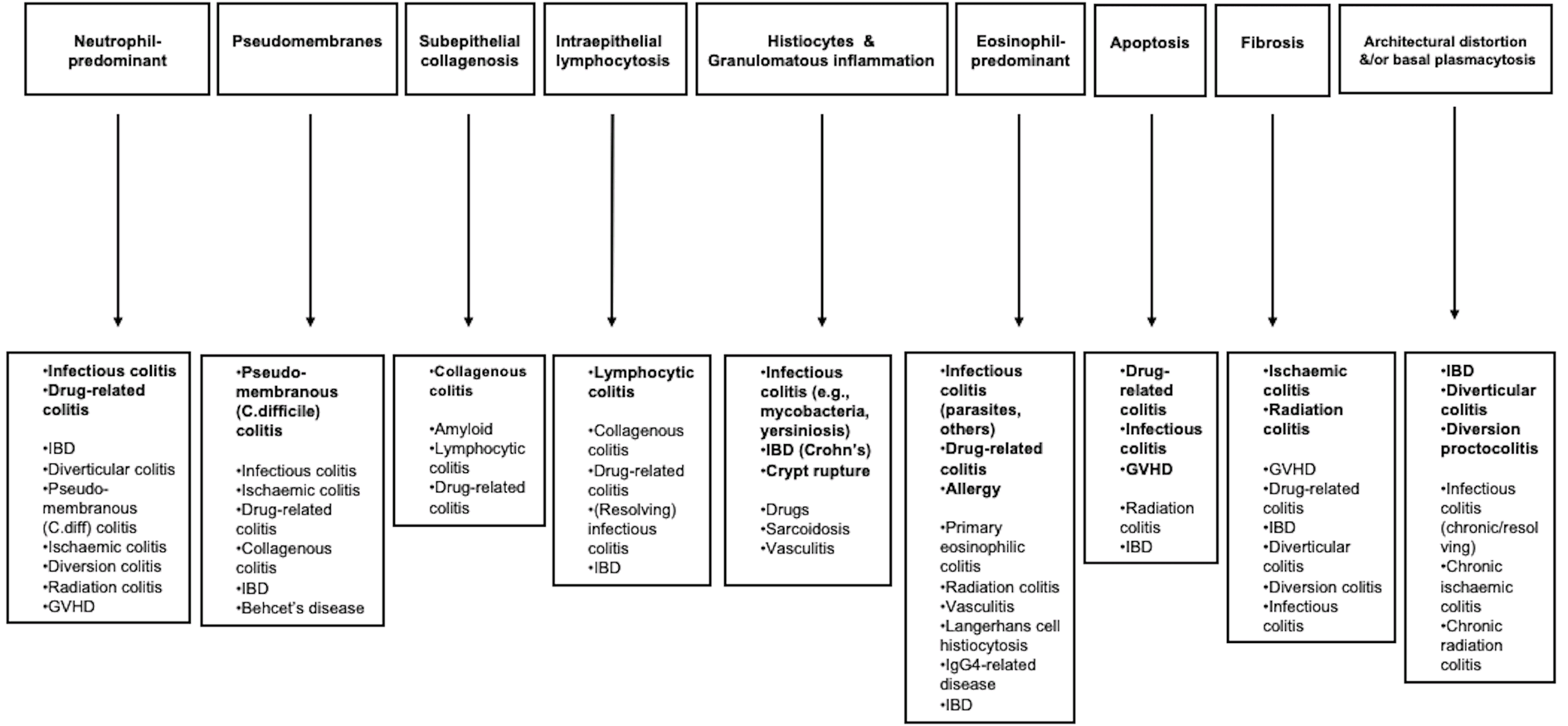 图2. 结直肠非肿瘤性活检标本,根据组织学特征应考虑的诊断及鉴别诊断概述。
图2. 结直肠非肿瘤性活检标本,根据组织学特征应考虑的诊断及鉴别诊断概述。
2.5 组织细胞性炎症及肉芽肿性炎症
如图二所示,组织细胞性炎症及肉芽肿性炎症时,应主要考虑感染性肠炎(如分枝杆菌性肠炎、耶尔森菌病(yersiniosis))、IBD(Crohn病)、隐窝破裂等,但要注意鉴别药物所致、结节病、血管炎等。
组织细胞性炎症及肉芽肿性炎症时,巨噬细胞可能难以识别,除非巨噬细胞中吞噬黏液,而这是一种正常情况、尤其在直肠处。肉芽肿是指至少五个以上的上皮样组织细胞聚集。一旦发现有肉芽肿,则常需结合临床判断肉芽肿性炎症的病因,并可能需要进一步随访或进一步全面检查。病理应报告,查见肉芽肿,并注意描述肉芽肿的性质(如坏死性、非坏死性)及其他特点,因为这些特点可能有助于病因的判断。临床应综合相关信息来考虑肉芽肿性炎症的病因,HE或特殊染色中可能并无独特之处。识别出镜下可见的肉芽肿(即破裂隐窝周围的上皮样组织细胞聚集)非常关键,因为这可能有病因和治疗方面的不同。
2.6 嗜酸细胞为主的炎症
如图二所示,嗜酸细胞为主炎症情况下应首先考虑感染性肠炎(如寄生虫、其他感染)、药物相关性肠炎、过敏等,但要注意鉴别原发的嗜酸细胞性肠炎、放疗所致肠炎、血管炎、朗格汉斯细胞组织细胞增生症、IgG4相关疾病、IBD等。
正常情况下,黏膜固有层内也有嗜酸性粒细胞的存在,但正常情况下嗜酸性粒细胞的数量目前尚无广泛共识。有报道称,右半结肠处的嗜酸性粒细胞数量多于其他部位,甚至有证据表明,嗜酸性粒细胞的数量与季节及地域相关。也有研究比较了不同种族成人结肠嗜酸性粒细胞的数量及分布,结果发现日本人、日本裔美国人、白人之间的差异并不大。
嗜酸性粒细胞数量轻度增加可能很难识别。从右半结肠至左半结肠嗜酸性粒细胞数量逐渐减少这一特点的缺失,提示嗜酸性粒细胞数量增加。不过,大部分嗜酸性粒细胞为主的炎症性病变中,(上皮和黏膜固有层)均有嗜酸性粒细胞的显著多、嗜酸性隐窝脓肿、嗜酸性粒细胞的脱颗粒、嗜酸性粒细胞浸润至黏膜肌等表现。
2.7 凋亡
如图二所示,查见凋亡的情况下应考虑药物相关肠炎、感染性肠炎、移植物抗宿主疾病,但要注意鉴别放疗所致肠炎、IBD。
凋亡的形态学表现为有凋亡小体的出现,其特点为细胞核染色质的凝集、碎片化。凋亡主要见于隐窝的表浅部位,其实是衰老细胞的生理性清除。回顾性研究表明,凋亡细胞占所有上皮细胞的平均比例为1.3%至2.75%。这一点不同于出现在隐窝深部、增殖较弱部分的凋亡,后者是基因组受损所致。增殖带内超出正常范围的凋亡活性增强,应注意在病理报告中指出;但也要注意,肠道准备也是导致黏膜出现类似损伤的原因之一。
2.8 纤维化
如图二所示,出现纤维化的时候多考虑缺血性肠炎、放疗所致肠炎,但要注意鉴别移植物抗宿主疾病、药物相关肠炎、IBD、憩室性肠炎、改道性肠炎、感染性肠炎。
胃肠镜标本发现纤维化属于异常所见,应注意寻找潜在病因。黏膜内胶原成分(尤其I型胶原)及其他细胞外基质成分逐渐沉积,是局部慢性炎症所致。根据病因及严重程度的不同,这种表现可能局限于黏膜内,也可累及肠壁全层、导致肠腔狭窄并伴有肌层肥大,后者是因为消化道试图克服纤维化所致蠕动减少所致。
2.9 结构紊乱及基底处浆细胞数量增多
如图二所示,出现结构紊乱和/或基底处浆细胞数量增多的时候,应主要考虑IBD、憩室性肠炎、改道性直肠结肠炎(diversion proctocolitis),但要注意鉴别感染性肠炎(慢性或缓解期)、慢性缺血性肠炎、慢性放疗所致肠炎。
正常黏膜中的隐窝是相互平行、均匀排列于黏膜固有层的。隐窝自上皮层、直至黏膜肌层,被覆柱状上皮,且有大量杯状细胞,后者在直肠更为显著。黏膜固有层内正常的炎症成分应该是在上方相对较多、至隐窝底部倾向于没有。不过,右半结肠这一特点并不明显,因为此处正常情况下的炎症细胞要比左侧更为显著,尤其浆细胞。这种解剖学上的固有差异,可能会导致解读困难,尤其活检的确切部位未明的情况下。
结构紊乱、基底处浆细胞数量增加,常联合出现,是慢性损伤的标志。基底处浆细胞数量增多是指黏膜基底处浆细胞密度增加,可以是临近隐窝基底处、也可以是隐窝基底处和黏膜固有层之间。这一现象是IBD的最强有力提示指标,在非IBD的肠炎中并不常见。当然,也可能是由于长期感染性肠炎、其他慢性肠炎(如憩室性肠炎、改道性肠炎)导致的。右半结肠处浆细胞数量最多,且并不遵循正常情况下炎症细胞数量从表皮至基底逐渐减少的规律。结构的紊乱是指隐窝大小和形状不一、隐窝出现分支、隐窝的排列出现紊乱(失去互相平行的特点),且常伴隐窝萎缩(隐窝变矮、隐窝间隙增宽)或隐窝减少。不过也有一些注意事项,比如标本定位欠佳的情况下可能隐窝会表现的不规则;因此结构的评估应在定位良好的切片中进行。此外,也不能根据黏膜相关淋巴组织周围的隐窝来可靠的进行隐窝结构改变评估。直肠黏膜的隐窝相比结肠处来说,可能不规则的特征更为明显,因此这一部位隐窝结构显著异常的情况下,应注意结合其他特点进行解读。
未完待续
点击下载原文文献
参考文献
Moore M, Feakins RM, Lauwers GY. Non-neoplastic colorectal disease biopsies: evaluation and differential diagnosis. J Clin Pathol. 2020;jclinpath-2020-206794.
doi:10.1136/jclinpath-2020-206794














共0条评论