[导读] 编译整理:强子
CAP文献学习-弥漫大细胞表现的B细胞淋巴瘤诊断策略(一)
CAP文献学习-弥漫大细胞表现的B细胞淋巴瘤诊断策略(二)
实用诊断策略详解
6. 是否表达Cyclin D1?
部分套细胞淋巴瘤会有大细胞数量的增加,尤其是母细胞亚型或多形性亚型的套细胞淋巴瘤,此时必须注意鉴别DLBCL。套细胞淋巴瘤中母细胞亚型和经典亚型的鉴别在于前者细胞类似淋巴母细胞,染色质更为分散,核分裂指数极高。多形性亚型的特点是存在多形性细胞,其中很多核轮廓卵圆形至不规则表现、胞质淡染、核仁显著、核分裂增加,类似大细胞淋巴瘤。
Cyclin D1过表达是套细胞淋巴瘤的一个敏感指标。对每一例细胞中等至大表现的B细胞淋巴瘤来说,不管CD5表达情况如何,均应做cyclin D1检测鉴别套细胞淋巴瘤与DLBCL。套细胞淋巴瘤中由于CCND1与IGH的重排(t(11;14)(q13;q32)),所以几乎全部有cyclin D1的过表达。FISH检测IGH/CCND1的易位用于套细胞淋巴瘤诊断的敏感性超过95%。罕见情况下,cyclin D1阴性套细胞淋巴瘤时应检测SOX11。
少数(5-10%)DLBCL病例会表达CD5,此时可能会与套细胞淋巴瘤混淆。这种情况下一般具有活化B细胞表型,但与高危临床特征之间的相关性不一。不过,这样的病例不表达cyclin D1或SOX11。此外,罕见情况下也会有DLBCL表达cyclin D1,但其表达程度一般要比套细胞淋巴瘤弱,且不会有SOX11的表达、也并无CCND1的易位。
7. 是否表达CD10?
所有的B细胞淋巴瘤均应通过免疫组化或者流式细胞学检测CD10是否表达,因为这对于某些常见B细胞淋巴瘤的鉴别来说是关键指标。Burkitt淋巴瘤中表达生发中心标记CD10、BCL6;但这两者也表达于部分DLBCL病例。因此,不表达CD10或BCL6有助于排除Burkitt淋巴瘤。大部分(但并非全部)B淋巴母细胞淋巴瘤及滤泡性淋巴瘤也表达CD10。DLBCL中进行CD10检测的另一原因是精确分组,详见后述。如果CD10和BCL6基础上未能得出明确结论,则BCL2会有帮助,因为Burkitt淋巴瘤很少表达BCL2、而部分DLBCL为BCL2阳性。此外,Burkitt淋巴瘤几乎100%表达MYC,但DLBCL中仅为程度不等的阳性。
8. Ki-67表达是否为高增殖活性?
Burkitt淋巴瘤一般Ki-67增殖指数极高,接近100%。因此B细胞淋巴瘤中Ki-67增殖指数低于90%则可排除Burkitt淋巴瘤可能。B淋巴母细胞淋巴瘤也可具有高增殖指数,甚至偶见低倍镜下呈类似Burkitt淋巴瘤的星空现象,但前述形态学和免疫组化可鉴别二者。DLBCL的Ki-67增殖指数不一,但偶可超过90%。需要注意的是,计数时应排除混杂的组织细胞、血管内皮细胞、淋巴细胞、其他非肿瘤细胞。如果细胞大小、免疫组化CD10和Ki-67基础上还无法鉴别Burkitt淋巴瘤与DLBCL,则应加做BCL2、BCL6、CD43。Burkitt淋巴瘤相当一致的表达BCL6、CD43,几乎总是不表达BCL2。
大B细胞淋巴瘤中还应注意检测CD30的表达,尤其呈间变性形态学特征时,因为10-20%的DLBCL为CD30阳性。大部分EBV阳性的DLBCL病例也表达CD30;CD30阳性的DLBCL总生存预后更好一些。不过,目前针对CD30的靶向治疗在CD30阳性大B细胞淋巴瘤中尚未显示出明确效果。
具有浆细胞或浆母细胞、免疫母细胞形态的大B细胞淋巴瘤应检测CD138、ALK及HHV8表达情况。虽然DLBCL很少表达CD138,但浆母细胞淋巴瘤中可见CD138阳性并有CD38、IRF4/MUM1的表达,而浆母细胞淋巴瘤常表现为HIV感染者、免疫缺陷者或高龄患者的口腔或结外肿物。这些少见的B细胞淋巴瘤一般表现出浆细胞、浆母细胞或免疫母细胞的形态,且CD45、CD20、PAX5为阴性或弱阳性。免疫母细胞特征具体是指细胞核大而圆形,染色质散在,单一的居中、大核仁。
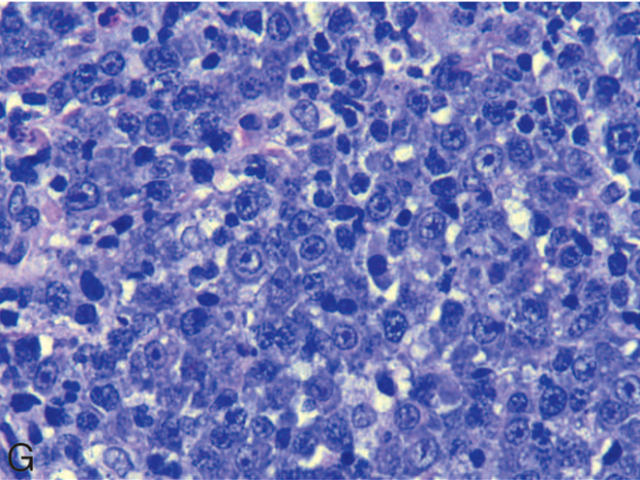
图1. 浆母细胞淋巴瘤切片,Wright-Giemsa染色。
具有免疫母细胞、浆细胞或浆母细胞特征的大细胞淋巴瘤,均应进行ALK免疫组化,确定是否为ALK阳性大B细胞淋巴瘤。这种罕见的肿瘤一般表现为独特的淋巴窦内浸润,类似间变性大细胞淋巴瘤,而后者是CD30阳性的T细胞淋巴瘤,一般也有ALK的过表达。ALK阳性大B细胞淋巴瘤一般表达EMA、CD138、IRF4/MUM1,但不表达CD30(这一点与间变性大细胞淋巴瘤不同),且B细胞标记(CD20、CD79a、PAX5)和CD45为阴性、或弱阳性。最后,大B细胞淋巴瘤中出现浆母细胞形态应注意检测HHV8,以排除HHV8阳性的DLBCL,这种肿瘤常与HHV8阳性Castleman病、HIV感染有关。
9. 检测EBV
所有的大B细胞淋巴瘤均应通过原位杂交检测EBER,以检出EBV阳性的DLBCL,这种情况常见于50岁以上患者,且可能与免疫衰老(immunosenescence)有关。这一罕见亚型更多见于男性以及亚洲或拉美人群。组织学上常有免疫母细胞或类似霍奇金淋巴瘤中R-S细胞样细胞。EBV阳性DLBCL常见表达CD30,不要与淋巴瘤样肉芽肿、EBV阳性皮肤黏膜溃疡混淆。尽管也可以通过其他方法检测EBV情况,但EBER原位杂交对于EBV阳性DLBCL来说是敏感性最高的方法。需要注意的是,要诊断EBV阳性DLBCL,需50%以上的淋巴瘤细胞为EBER阳性才可以。
10. 如果DLBCL中CD10阴性,按照Hans分类方案应进行BCL6和MUM1的免疫组化
如果上述形态学及免疫组化检测已排除滤泡性淋巴瘤、B淋巴母细胞性淋巴瘤、Burkitt淋巴瘤、套细胞淋巴瘤,则还需加做少数几个免疫组化指标来对DLBCL按照Hans方案进行分组。该方案可以提供预后信息。基因表达研究也表明,约60%的DLBCL病例为生发中心表型(GCB),其生存预后好于其余40%的活化B细胞亚型(ABC)。虽然免疫组化可以更为实用的做出分型而不必进行基因表达检测,但高达20%的病例可能会分型错误。
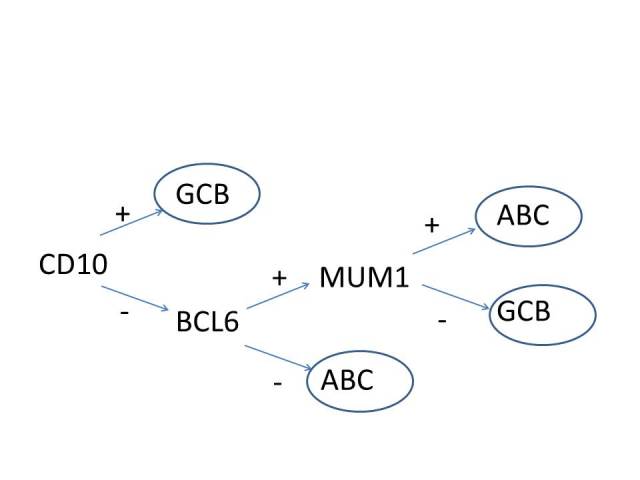
图2. DLBCL的Han分组。
该方案通过免疫组化CD10、BCL6及IRF4/MUM1来判定相关分型。相应指标在30%以上瘤细胞阳性表达时才判读为阳性。本文作者很早就提出要对所有的大B细胞淋巴瘤进行CD10检测;如果该标记为阳性,则倾向于生发中心型。不过,DLBCL中CD10阳性比例约为40%。CD10阴性病例中应加做BCL6、IRF4/MUM1,DLBCL中这两个标记的阳性率分别为75%、50%。此外,IRF4/MUM1强阳性的大B细胞淋巴瘤中,应考虑进行IRF4易位检测。
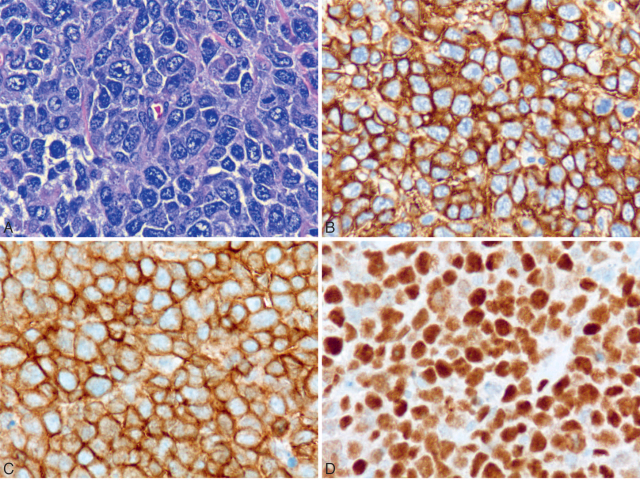
图3. 生发中心型DLBCL(A)免疫组化CD20阳性(B)、CD10阳性(C)、BCL6阳性(D).
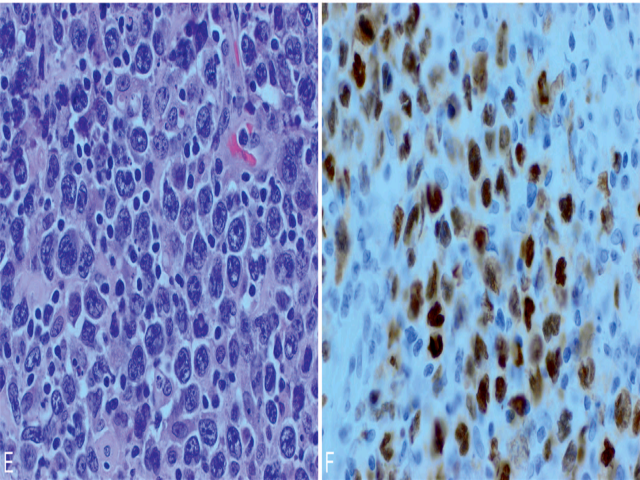
图4. 活化B细胞型DLBCL,免疫组化MUM1阳性。
11. 免疫组化检测BCL2及MYC确定是否为双阳性
DLBCL病例应免疫组化检测BCL2、MYC以确定这两项指标是否均为阳性,二者均阳性的DLBCL预后相对差,但并不像后续双打击淋巴瘤那样差。需要注意的是,这两项的阳性判断阈值并不一致:BCL2要50%以上瘤细胞阳性才判定为阳性,MYC要40%以上瘤细胞阳性才判定为阳性。大部分双打击淋巴瘤免疫组化中MYC及BCL2也为过表达,但这两项为阳性的DLBCL大部分并不是双打击淋巴瘤。
12. 双打击/三打击淋巴瘤相关问题
所有大B细胞淋巴瘤均应进行FISH检测,确定是否为双打击或三打击淋巴瘤,即伴MYC和BCL和/或BCL6重排的高级别B细胞淋巴瘤。双打击或三打击的高级别B细胞淋巴瘤R-CHOP方案治疗效果差,应选择更为激进的方案。此外,这类患者中枢神经系统受累风险高,因此应考虑必要的预防措施。对于这组肿瘤的检测来说,FISH的敏感性和特异性均很好,是确诊该组肿瘤的金标准。有人提出根据增生活性再确定是否进行FISH检测,但这样可能会漏诊部分病例。更具性价比的做法是先对所有病例进行MYC重排检测,再确定是否进行BCL2、BCL6的FISH检测。检测MYC重排还有助于确定是否为Burkitt淋巴瘤。当然,三项同时检测更为迅速。按照定义,仅有拷贝数的增加/扩增或体细胞突变而无重排的情况并不符合双打击/三打击高级别B细胞淋巴瘤的定义。细胞遗传学分析或FISH检测表现为复杂核型可排除Burkitt淋巴瘤,而DLBCL、双打击/三打击高级别B细胞淋巴瘤一般细胞遗传学方面为复杂核型。
少数(约10%)Burkitt淋巴瘤并无MYC的重排,此时要注意其他形态学及免疫组化特征必须符合才能诊断Burkitt淋巴瘤。相反,约10%的DLBCL会有MYC的重排,但这些病例具有复杂的核型。罕见情况下,还有些病例形态学类似Burkitt淋巴瘤、但并无MYC重排、却有染色体11q的异常,按照2017年世界卫生组织分类的修订版,应将其归为伴11q异常的Burkitt样淋巴瘤。其临床病程类似典型的Burkitt淋巴瘤,但更多见为淋巴结的病变、且具有复杂的核型。
点击下载英文文献
参考文献
King JF, Lam JT.A Practical Approach to Diagnosis of B-Cell Lymphomas With Diffuse Large Cell Morphology[J].Archives of pathology & laboratory medicine,2020,144(2):160-167.
DOI:10.5858/arpa.2019-0182-RA

















共0条评论