[导读] 编译整理:强子
结直肠癌属于相对常见的恶性肿瘤之一,组织学方面也具有多种亚型,具体如最常见的腺癌,以及相对少见的黏液癌、鳞癌等。结直肠的腺鳞癌非常罕见,文献报道仅占所有病例的0.03-0.18%不等。该亚型组织学上表现为两种成分,即分化程度不等的腺癌、鳞癌。根据二者的相互关系,又可进一步分为混杂型、碰撞型;其中碰撞型是指二者具有清晰的分界。
近日,意大利罗马大学(University of Rome Tor Vergata)病理专家Prete等人在《Clinical Journal of Gastroenterology》杂志报道了一例以伴弥漫印戒细胞表现黏液成分为特点的结肠腺鳞癌,类似病例此前尚未见报道。为帮助大家更好的了解这一现象,我们将该文要点编译介绍如下。
病例展示
患者男性,62岁,具有长期的溃疡性结肠炎病史,近期自觉一般情况恶化,频繁血便、无力、体重减轻。最近一次肠镜为1年前本院定期复查。此次肠镜检查进镜至升结肠(距离肛缘80cm)时肠管狭窄,可见一质脆、溃疡型病变,活检易出血。
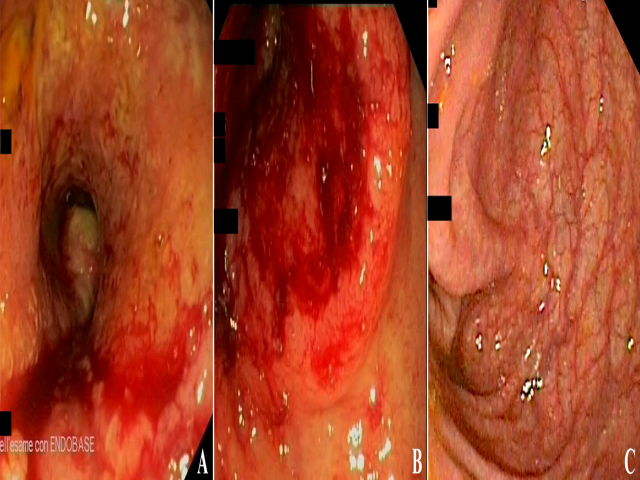
图1. 内镜检查所见。升结肠处可见肠腔狭窄、溃疡型病变(a、b),周围黏膜充血、水肿。
活检标本病理检查,见腺癌成分浸润,伴印戒细胞及细胞外黏液湖。后续检查见纵膈及肝门处多枚肿大淋巴结,活检可见腺癌浸润,形态学类似结肠处活检所见。根据现有资料,患者术前分期至少为IVA。术前全身CT检查可见多处局部淋巴结及非局部淋巴结肿大,腹水。患者有贫血(Hb7.4g/dL),CEA及CA125均升高。经多学科讨论,仍择期进行结肠次全切并中央血管结扎术(subtotal colectomy with central vascular ligation)。
术中可见肿瘤明确为进展期,累及腹膜。大体检查,右半结肠可见长达7cm的狭窄、溃疡型病变,浸润肠壁全层。组织学表现为典型的混杂型腺鳞癌。免疫组化方面,腺癌/黏液癌成分为CK20+、CDX-2+、CK7+、CK5/6-,鳞癌成分为CK5/6+。肿瘤侵及脏层腹膜,并有细胞外黏液湖及印戒细胞成分;阑尾表面可见肿瘤累及。除鳞状细胞癌成分中有部分淋巴细胞浸润外,其余部分几乎无淋巴细胞。错配修复基因免疫组化检测结果在腺癌/黏液癌成分为微卫星稳定表现(MLH1为60%阳性、MSH2为90%阳性、MSH6为95%以上阳性)。P53仅在黏液癌成分中为过表达;p16在所有肿瘤成分均为弥漫强阳性,但测序检测在腺癌及鳞癌成分中均未检出HPV的DNA;未检出RAS突变及BRAF突变。检出淋巴结12枚,均有转移,转移灶为腺癌及印戒细胞癌成分。可见脉管浸润。胆囊周围及网膜脂肪组织中散在印戒细胞。术后病理分期pT4bN2bM1c。其余结肠黏膜为典型的长期溃疡性结肠炎表现,局灶低级别异型增生。术后患者一般情况稳定,但数周后因恶病质、心脏病发作去世。
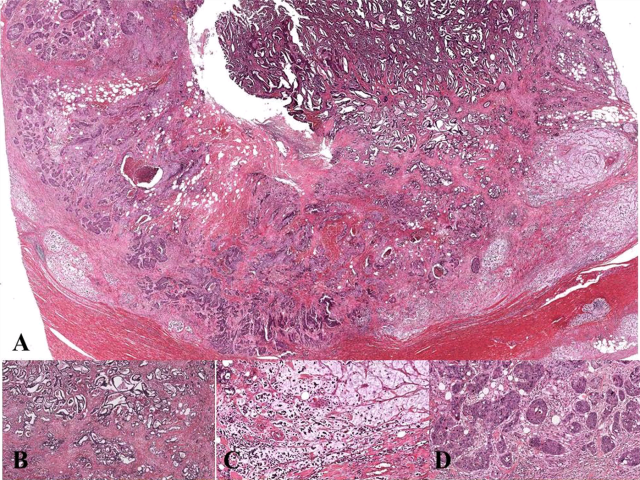
图2. 结肠腺鳞癌镜下所见:(a)混杂型腺鳞癌,侵及脏层腹膜;(b-d)肿瘤中具有明确的腺癌成分,伴黏液湖及印戒细胞;也可见明确的鳞癌成分。
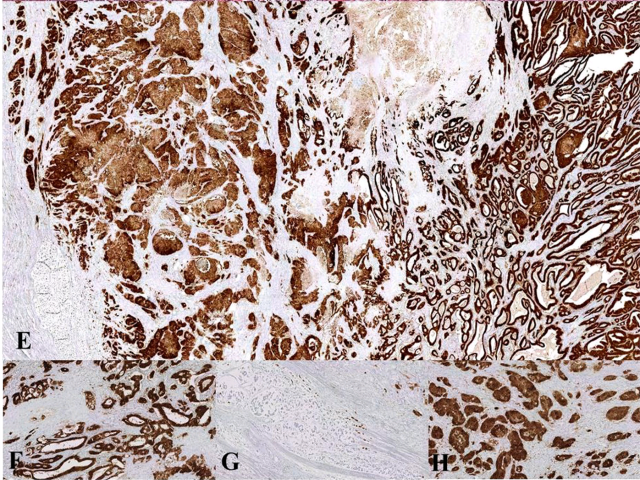
图3. 免疫组化p16,大部分为弥漫强阳性,但印戒细胞癌部分表达程度稍低。
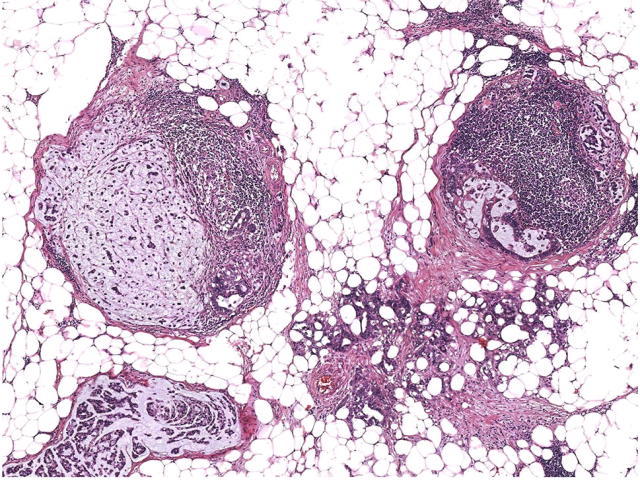
图4. 淋巴结转移灶,可见腺癌/印戒细胞癌成分,未见鳞癌成分。
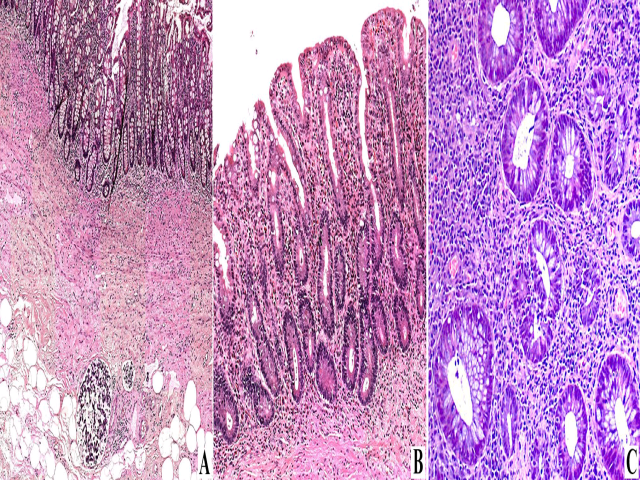
图5. 其余肠壁溃疡性结肠炎表现镜下所见。(a、b)缓解期表现,隐窝结构紊乱,黏膜固有层慢性炎症细胞浸润,有嗜酸性粒细胞,基底处浆细胞增多,局灶可见潘氏细胞化生。黏膜肌层增厚。图a中可见印戒细胞癌浸润淋巴管。(c)本例患者数年前的活检标本,此时镜下表现为活动期溃疡性结肠炎,可见重度淋巴细胞浸润,并伴上皮内的中性粒细胞。
小结
结直肠原发的腺鳞癌非常罕见,其具体机制尚不清楚,目前有以下几种推测:(1)肠黏膜内异位的鳞状细胞巢发生肿瘤性转化;(2)隐窝基底处的多潜能干细胞可能会直接分化为恶性鳞状细胞;(3)正常或肿瘤性腺上皮可转化为、或由此发生恶性鳞状肿瘤。按照本文作者观点,其实在结直肠腺瘤性息肉中鳞状化生并不罕见,但具体意义尚不明确。另外,本文病例中患者的溃疡性结肠炎可能也影响并促进了相关的化生性过程。从临床诊断角度来说,距离齿状线8cm以内的肠壁诊断原发的腺鳞癌时应严格相关标准,注意排除其他部位鳞癌的直接侵犯、或鳞癌转移。
点击下载英文文献
参考文献
Di Prete M,Baciorri F,Franceschilli M,et al.Adenosquamous carcinoma of the right colon with diffuse signet-ring mucinous component[J].Clinical journal of gastroenterology,2020,.
DOI:10.1007/s12328-020-01101-y


















共0条评论