[导读] 编译整理:强子
泌尿病理免疫组化避坑指南(一)
泌尿病理免疫组化避坑指南(三)
前列腺病理诊断免疫组化中的某些问题
2.前列腺癌及尿路上皮癌的鉴别
某些情况下,仅凭形态学可能很难鉴别高级别前列腺癌与尿路上皮癌,但此时的形态学表现可以有一定提示作用:前列腺癌即使在高级别的情况下,细胞核也常为单型性、圆形表现,细胞核中央有显著核仁,至少局灶有腺泡形成;而尿路上皮癌中的细胞核一般多形性更为显著,间质反应及结构表现不一则更支持尿路上皮癌。有些前列腺癌会与尿路上皮癌具有显著形态学特点的重叠,此时可能需加做免疫组化。
尿路上皮癌常呈CK7+/CK20+;但部分前列腺癌、尤其高级别者也可出现这样的免疫组化结果,相关报道中高级别前列腺癌CK20阳性比例8-26%不等。有鉴于此,日常工作中鉴别前列腺癌和尿路上皮癌时,一般不会选择这两种抗体。
最为明确的前列腺标记为PSA、PSAP,尤其PSA对于前列腺癌更是高度特异;遗憾的是,高级别前列腺癌中这些标记物的表达有所降低,并且即使阳性表达,也常见局灶、弱阳性结果。这种情况下的胞质弱阳性可能很难和非特异性着色鉴别。
针对上述问题,已有某些其他抗体。PSMA、P501S、MKX3.1及前述ERG,均可用于证实前列腺来源。PSMA对于前列腺癌敏感性极好,但高达17%的尿路上皮癌中会有阳性。对于高级别前列腺癌来说,P501S的敏感性比PSA/PSAP要高,且其粗糙颗粒状着色很容易和非特异性着色鉴别。如前所述,ERG用于前列腺癌和尿路上皮癌鉴别时特异性较好,但敏感性较差。NKX3.1对于前列腺癌的敏感性及特异性均较高,即使高级别癌也是如此,阳性结果表现为明确的细胞核着色。除前列腺癌外,NKX3.1表达还可见于乳腺癌及正常睾丸。
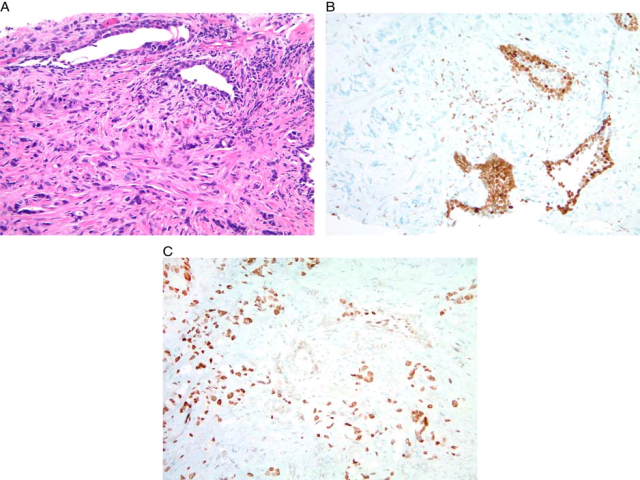
图4. (A)前列腺癌形态学上偶可类似尿路上皮癌;本例中细胞核的多形性要比常见情况更为显著;(B)正常尿路上皮及淋巴细胞表达GATA3,但肿瘤细胞为阴性;(C)细胞核表达NKX3.1,这种情况下可以作为证实前列腺来源的敏感、特异性指标。
这一问题鉴别中,HMWCK和p63已经有很长时间的应用,大部分尿路上皮癌均表达这两种标记。小部分高级别前列腺癌中有HMWCK的异常表达,但一般仅为局灶性,而尿路上皮癌中的阳性多为弥漫着色。其他尿路上皮标记物则因各种原因而并不常规应用,如uroplakins敏感性不理想,thombomodulin特异性不理想。GATA3虽然在前列腺癌中为阴性,但却可以表达于前列腺基底细胞;最近还有研究称放疗所致非典型表现的良性前列腺腺体可表达GATA3;不过,总体说来,尿路上皮病变和前列腺癌鉴别情况下,GATA3还是非常特异的。
在前列腺癌和尿路上皮癌鉴别时,本文原作者建议用一组抗体;具体所用抗体类型还有争议,但大部分情况下,包括PSA、NKX3.1、p63、GATA3在内的一组抗体基本可以解决。如仍无法明确的情况下,可以考虑加做诸如P501S、PSMA、HMWCK、uroplakin、thrombomodulin等指标。最近还有研究提出,HOXB13是前列腺上皮的敏感、特异性标记,但实际工作中还缺乏和NKX3.1之间的比较数据。
膀胱/尿路上皮
转移性尿路上皮癌的诊断
按照本文原作者意见,没有哪一种抗体可以仅凭免疫组化表现而足够特异的做出尿路上皮来源的诊断。因此,他们坚信:转移性尿路上皮癌的诊断必须结合形态学、免疫组化表现、临床表现。仅就免疫组化来说,部分指标的敏感性、特异性问题在前述章节已有叙述,此处仅对GATA3的某些问题进行重点强调。
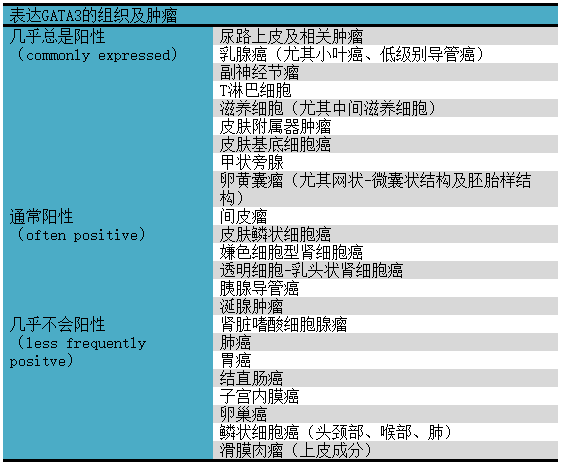
GATA3作为尿路上皮来源标记,其特异性很低,诸多良性及恶性病变中均有该指标的表达,详见表1;因此具体实践中、尤其评估原发灶未明的癌时,一定要仔细判读。
表1. 表达GATA3的组织及肿瘤
转移性尿路上皮癌可出现鳞状分化,此时会与其他部位转移而来的鳞状细胞癌有显著形态学重叠。相关文献中也有这方面免疫组化选择的讨论,但本文原作者实际工作中发现这种情况下的免疫组化指标(如p16、GATA3)、鳞状细胞标记(如p40、CK5/6、p63)、尿路上皮标记(uroplakins、thrombomodulin)会有显著重叠。此外,本文原作者还提出在膀胱肿瘤中一定要极为谨慎的使用p16,甚至他们日常工作中会尽量避免应用这一指标。对于可能为宫颈鳞状细胞癌转移至泌尿道、或直接累及泌尿道的情况,可以进行HPV原位杂交。另外,伴腺性分化的尿路上皮癌、膀胱腺癌常出现肠源性形态及免疫组化表现,因此CDX2或SATB2阳性无助于判断。尽管结直肠癌中常见β-catenin的细胞核阳性着色,但在和膀胱原发腺癌鉴别时,也并非100%特异。
睾丸
对于睾丸肿瘤而言,大部分情况下形态学表现即可做出诊断,需要免疫组化辅助的仅为少数情况,如精原细胞瘤和实性型卵黄囊瘤的鉴别,也有些是生殖细胞肿瘤分类中过度应用免疫组化,或将其用于相关比例的评估。具体生殖细胞肿瘤免疫组化表现不在本文讨论范围之内。
1.生殖细胞肿瘤与性索间质肿瘤的鉴别
睾丸肿瘤主要为两大类,生殖细胞肿瘤、性索间质肿瘤,表面上皮肿瘤极为罕见。形态学难以鉴别的情况下,可以选择二者相关标记,前者如OCT4、SALL4,后者如inhibin、calretinin、SF-1,有助于确定分化谱系。本文作者提出SF-1是极好的性索间质标记,其细胞核着色模式容易判读,且敏感性和特异性都很高。
2.转移性生殖细胞肿瘤的诊断
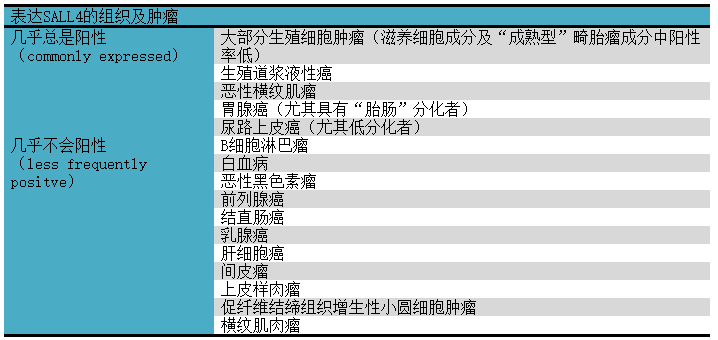
转移性肿瘤考虑到生殖细胞肿瘤可能时,最常用的标记为SALL4、OCT4。SALL4是一种广谱生殖细胞标记,在精原细胞瘤、胚胎性癌、卵黄囊瘤中为阳性。畸胎瘤中的SALL4表达一般局限于更为原始的腺体成分。详见表2。
表2. 表达SALL4的组织及肿瘤
OCT4在精原细胞瘤、胚胎性癌中为阳性,有助于确定肿瘤的生殖细胞源性。OCT4和SALL4结合形态学表现,均可用于这一目的,但需注意某些重要陷阱。OCT4对于精原细胞瘤、胚胎性癌的敏感性较高,用于化疗后胚胎性癌、免疫组化CD30缺失的情况下更是有优越性。不过,最近有研究称OCT4可表达于肾髓质癌,尽管罕见,但不要因此而误诊。部分造血系统肿瘤也可表达OCT4,如B细胞淋巴瘤、急性髓细胞性白血病。
点击下载英文文献
参考文献
Cox RM,Magi-Galluzzi C.Immunohistochemical Pitfalls in Genitourinary Pathology: 2018 Update[J].Advances in anatomic pathology,2018,25(6):387-399.
DOI:10.1097/PAP.0000000000000205
















共0条评论