[导读] 作者:慧海拾穗
活检标本中的“慢性结肠炎”的临床病理学特征及鉴别诊断(一)
(一)摘要
活检标本中“慢性结肠炎”的具体诊断对实战中的病理医生来说是一个挑战。本文重点讨论活检标本中炎症性肠病(IBD)(包括溃疡性结肠炎、克罗恩结肠炎和不确定型结肠炎)的组织学特征,并对IBD与其他慢性结肠炎(如淋巴细胞性结肠炎、胶原性结肠炎、憩室疾病相关结肠炎、转向性结肠炎和药物引起的慢性结肠炎)的鉴别要点进行总结归纳。
(二)克罗恩结肠炎
与溃疡性结肠炎相比,只有一些克罗恩病患者的疾病局限于结肠。克罗恩结肠炎是一种累及结肠任何部位的局部或节段性跨壁慢性疾病。内镜异常黏膜活检的显微镜下变化可能包括多灶状较严重的慢性炎症(浆细胞延伸至黏膜下层)反应、多灶片状结构改变和伴隐窝损伤的急性炎症反应(图8A、B)。可能伴有阿弗他溃疡和偶见的肉芽肿。克罗恩病患者内镜下正常结肠的随机活检也可能包含显微镜下的炎症、隐窝损伤,甚至偶见的肉芽肿(见图8C)。如果患者患有严重的分布不匀的慢性结肠炎,并且临床和组织学上有克罗恩回肠炎的证据,可以对克罗恩结肠炎进行活检诊断。尽管克罗恩回肠炎是一种慢性黏膜损伤、深穿透性溃疡、跨壁淋巴细胞聚集和结构异常(包括狭窄和瘘管形成)的跨壁疾病,但活检无法获得具有跨壁性改变的黏膜组织。末梢回肠活检出现的一系列黏膜变化几乎是克罗恩病的病理学表现,包括溃疡(尤其是阿弗他溃疡)、固有层慢性炎症、黏液腺化生(即“幽门腺化生”或“溃疡相关细胞谱系”),隐窝和绒毛在大小、形状和数量上发生显著变化而导致结构变化,并且表面上皮中杯状细胞增多(图9A、B)。可能是Paneth细胞错位,如果活检足够深,可以看到黏膜肌层不规则扩张(见图9C)。
上皮样非坏死性肉芽肿是一种克罗恩病的主要特征,但肉芽肿不是诊断克罗恩病所必需的,大约30%的活检标本可以看到肉芽肿。在黏膜下和固有层肌层可出现肥大的神经纤维丛,但不是诊断克罗恩的特异性改变。当以上改变大部分出现时,患者极有可能患有克罗恩病。药物相关损伤,特别是由于非甾体类抗炎药引起的损伤,据报道也会导致类似的变化,但是这些损伤的程度较轻,范围较小。溃疡性结肠炎也可累及末梢回肠(倒灌性回肠炎),但实际上从未发生过以上所有这些变化。如果终末回肠没有受累,对克罗恩结肠炎的活检诊断是具有挑战性的。慢性回肠炎的某些变化,如黏液腺化生和黏膜肌层扩张,在克罗恩结肠炎中几乎从未见到。没有其他炎症变化的小黏膜肉芽肿不足以诊断。一些诊断为克罗恩结肠炎的病例可能与溃疡性结肠炎有重叠的特征。例如,与溃疡性结肠炎相同的弥漫性全结肠炎,同时出现典型的克罗恩病,我们的临床同事几乎总是诊断为克罗恩回肠结肠炎。此外,临床表现可能优先于内镜和组织学表现。与溃疡性结肠炎相同的弥漫性全结肠炎患者,虽然无小肠疾病,但有肛周疾病或出现直肠分离,胃肠科医生通常诊断为克罗恩结肠炎。
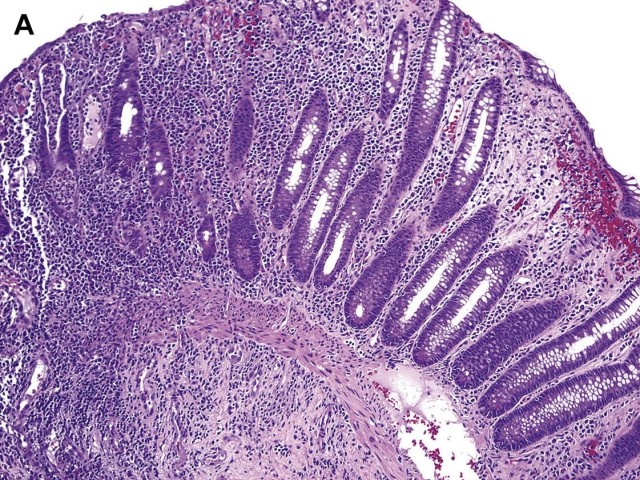
图8 克罗恩结肠炎:(A)右结肠活检。图左侧显示中重度急慢性炎症反应,通过黏膜肌层延伸到黏膜下层。相反,右边的黏膜相对正常。
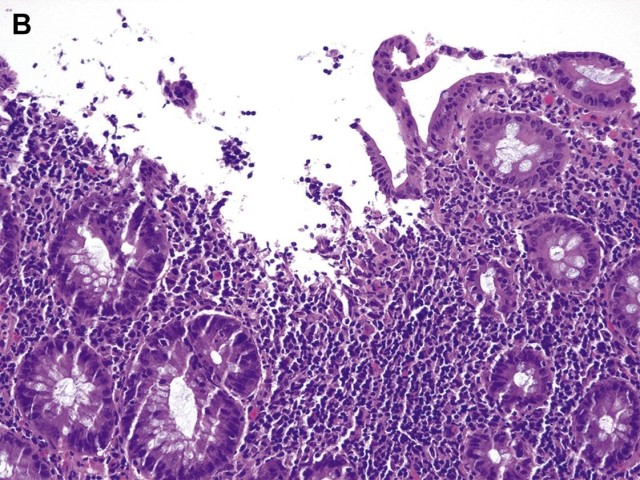
图8 克罗恩结肠炎:(B)图右边显示伴上皮再生的阿弗他溃疡。
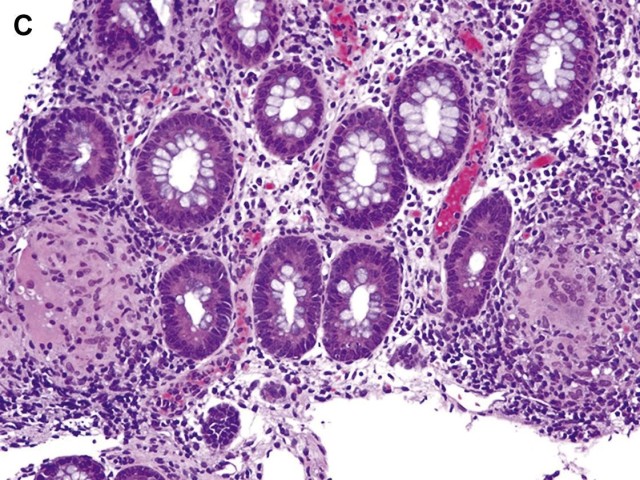
图8 克罗恩结肠炎:(C)内镜下正常黏膜内的肉芽肿无明显炎症反应。这些可能是其他部位克罗恩病的标志,但不能诊断克罗恩结肠炎。
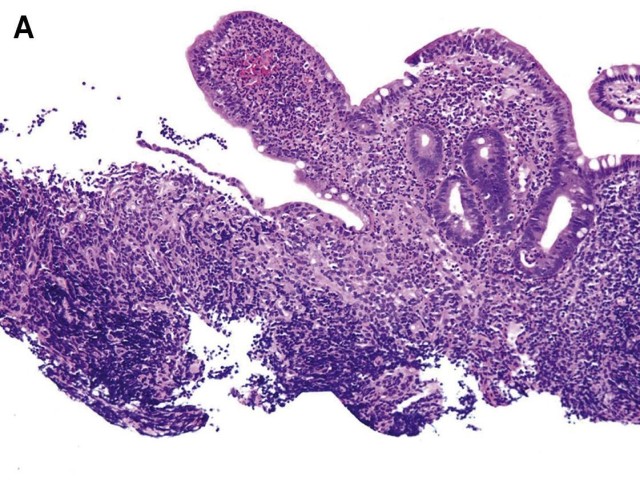
图9.克罗恩回肠炎活检:(A)结构改变呈棒状绒毛,固有层慢性炎症,左侧阿弗他溃疡,表面再生上皮部分脱落。

图9.克罗恩回肠炎活检:(B)组织结构变形,隐窝形状和大小不规则,可见较多Paneth细胞,部分向上延伸,底部有黏液腺化生。
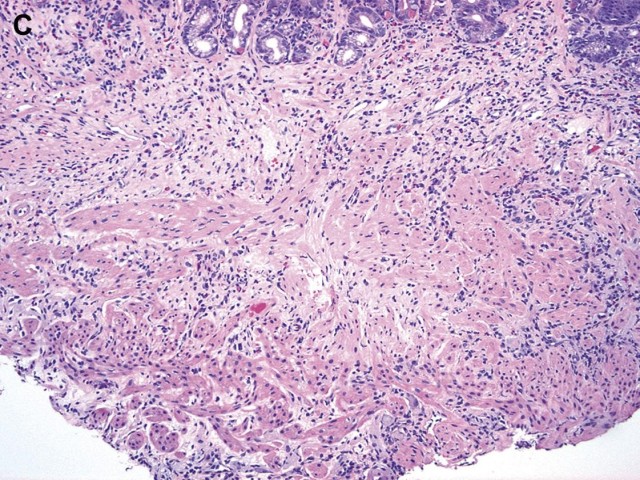
图9.克罗恩回肠炎活检:(C)活检有时可见黏膜肌层不规则扩张。
参考文献:
【1】 Chronic Colitis in Biopsy Samples: Is It Inflammatory Bowel Disease or Something Else.2017.
【2】斯滕伯格诊断外科病理学.2017.
【3】Surgical Pathology of Non-neoplastic Gastrointestinal Diseases.2019.



















共0条评论