本文来源:中华病理学杂志
作者:陈晓端 石一复
跟据WHO孕期和围生保健全球调查(2007—2008年),中国的剖宫产率为46.5%,为被调查的24个国家之首。近20年来剖宫产率呈现持续上升状况,国内文献报道,剖宫产率在40%~60%之间,个别医院甚至高达70%以上。高剖宫产率引发的瘢痕部位病变率增加。随着我国二胎生育政策的全面放开,子宫瘢痕妊娠等剖宫产相关病变发生率也大大增加。而对相关病变病理改变的研究和认识明显滞后。我们对浙江大学医学院附属妇产科医院病理科2013年8月至2016年2月瘢痕子宫相关手术标本共118例进行了统计,其中峡部妊娠76例,非特异性病变(包括子宫峡部前壁憩室、窦道、腔隙、瘢痕、炎性结节、肉芽组织等)30例,子宫内膜异位4例,滋养细胞病变7例(包括上皮样滋养细胞肿瘤1例、绒毛膜癌1例、胎盘部位滋养细胞肿瘤1例、不典型胎盘部位结节3例、胎盘部位结节/斑块1例),子宫内膜样癌1例。我们根据日常工作经验及相关知识查阅,从子宫瘢痕部位生理和病理方面,对瘢痕部位相关病变临床及病理改变做一阐述。
子宫切口术后愈合过程
正常子宫剖宫产切口属于一期愈合伤口。术后组织的应急反应立即开始,纤维母细胞、干细胞和毛细血管网出现增殖,肉芽组织从周围向中心生长。创面由肌纤维组织形成的肉芽填补,逐渐纤维母细胞成熟,产生胶原纤维,演变为肌纤维及纤维组织。血管管腔闭塞、数目减少或消失。肉芽组织间质内水分逐渐吸收,炎性细胞分解、消失。至此,肉芽组织成熟,伤口愈合、修复,部分被吸收、消失;部分进一步老化、变性,形成瘢痕组织。
研究发现,愈合好坏与平滑肌再生程度有关,愈合良好者平滑肌再生好,愈合不良者主要为纤维瘢痕组织增生。子宫由上到下,逐渐向峡部及外口方向纤维组织含量增多,平滑肌减少,纤维组织增生,组织硬度增加,延展性下降。子宫从妊娠时可包容足月胎儿大小恢复至拳头左右正常大小,刀口也从可娩出胎儿缩小到仅约1 cm长度。良好的组织愈合应看不出瘢痕或仅有线性而平坦的瘢痕。再次剖宫产肉眼可感觉不出变化。
瘢痕子宫的病理特点
瘢痕本质是一种生理功能降低,组织结构改变,失去正常组织活力且不健全的组织。子宫瘢痕部位病理特点可各有不同,越接近本位组织,看不出差异,愈合越好。大体观察瘢痕部位组织平整、色泽正常,也绝不意味着组织功能上的复原。镜下形态与取材部位、切面有关。从外壁到内膜结构可改变、紊乱。分层不清晰,层次厚薄不均,纤维间质及肌组织混杂、走行扭曲、不协调。血管网增生或消失,分布不均。可伴有各种变性,早期多水肿(图1)及透明变性,中、后期可出现各种退行性变,包括透明变性、脂肪变性、纤维素样坏死等,可发生瘢痕囊肿或瘢痕疙瘩。如伴有出血、血肿和感染,还会有相应的病理形态改变。瘢痕部位的各种病理特点直接影响到瘢痕部位的功能,可能会出现瘢痕的局部薄弱。再次妊娠容易造成损伤,撕裂,可引发不同的安全问题,如异常妊娠、胎盘异常,甚至瘢痕破裂、子宫穿孔等严重并发症。
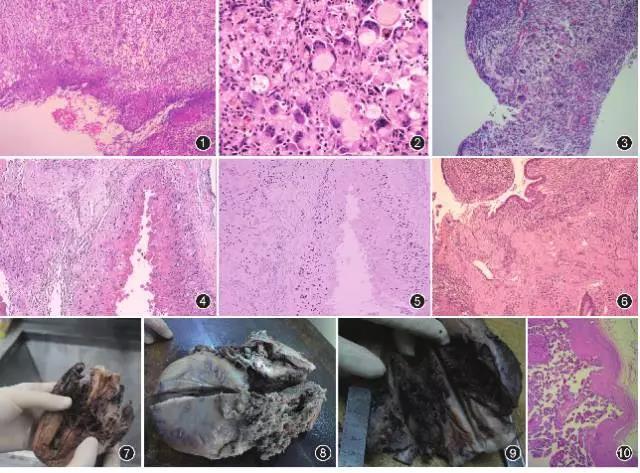
图1 子宫前峡部憩室壁腔组织糜烂水肿 HE 中倍放大
图2 瘢痕部位异物肉芽肿反应 HE 高倍放大
图3 剖宫产瘢痕部位窦道组织炎性肉芽组织 HE 中倍放大
图4 剖宫产瘢痕部位囊肿最大径9 cm,囊壁内侧面中间型滋养细胞增生,细胞小而一致,呈上皮样排列,腔面见嗜酸性坏死物 HE 中倍放大
图5 肿瘤细胞为绒毛膜型滋养细胞,Ki-67阳性指数大于10%EnVision法 中倍放大
图6 瘢痕部位子宫内膜异位 HE 中倍放大
图7 瘢痕子宫峡部妊娠,胎盘穿透前侧壁全层
图8 孕晚期瘢痕子宫穿透性胎盘大出血,胎儿死亡
图9 瘢痕子宫完全性前置胎盘,胎盘植入
图10 胎盘植入表现为推进性植入,宫颈肌壁组织小于1 mm HE 低倍放大
常见瘢痕子宫愈合不良的病理表现
1.子宫下段憩室
子宫下段憩室又称为"子宫瘢痕缺损"、"切口部位窦道"、"瘢痕凹陷"、"切口假腔",亦可统称为"剖宫产瘢痕缺陷",是剖宫产术后的远期并发症。特指子宫下段剖宫产术后,子宫切口由于各种原因所致愈合缺损。在切口处形成一个与宫腔相通的憩室,由于憩室下端瘢痕的活瓣作用阻碍了经血的引流,积聚于憩室内,导致经期延长等症状。B超及宫腔镜检查见子宫峡部前壁切口瘢痕处凹陷形成憩室结构,可呈类三角形、漏斗形、囊肿型、不规则腔等,与宫腔相通,内可见暗褐色黏液或积血。另外,憩室内子宫内膜异位、功能反应不良等,也可导致异常子宫出血。病理可见相关组织特点,有时还可见到残留缝线、止血用的明胶海绵、特殊止血纱布及组织异物反应(图2),表现为多核巨细胞反应、淋巴组织细胞反应、纤维组织增生包裹、肉芽组织结节(图3)等。
2.瘢痕粘连
包括子宫膀胱反折腹膜粘连、反折腹膜与大网膜粘连、子宫与大网膜或腹壁粘连、子宫与肠管粘连(肠粘连)等。可导致子宫悬吊、经血排出不畅、月经失调、腹痛、痛经等。大体观察组织脏器分界不清,相互包绕,可松散粘连也可致密粘连,常形成瘢痕疙瘩。镜下表现为组织结构紊乱及相应的瘢痕样组织特点。
3.瘢痕囊肿
瘢痕囊肿与瘢痕憩室的主要区别点是与宫腔不相通,囊肿可大可小,形态可各有不同,多因感染、切口对合不齐、缝合过密或过松、血肿、黏膜异位等局部无效腔形成积液所致。
4.子宫瘢痕部位中间型滋养细胞病变、中间型滋养细胞肿瘤
我们已发现多例子宫峡部剖宫产瘢痕部位结节或囊肿,随访多年病变持续进展。手术病灶切除或子宫切除,病理诊断中间型滋养细胞疾病或肿瘤,其中有胎盘部位结节和斑块(placental site nodule and plaque)、不典型胎盘部位结节(atypical placental site nodule)、超常胎盘部位反应(exaggerated placental site)、胎盘部位滋养细胞肿瘤(placental site trophoblastic tumor)及上皮样滋养细胞肿瘤(epithelioid trophoblastic tumor)等。可为前次剖宫产残留滋养细胞病变,亦可为再次峡部或瘢痕处妊娠继发产生的病变。
1.胎盘部位结节、斑块和不典型胎盘部位结节:
是妊娠后绒毛外的滋养细胞(绒毛膜型滋养细胞)在子宫内残留所致。胎盘部位结节和斑块肉眼不易发现,多为直径1~4 mm单个或多个界限清楚的结节或斑块,少数可达2 cm或形成囊肿。不典型胎盘部位结节是在胎盘部位结节和斑块的基础上病变扩大,伴有绒毛膜型的中间型滋养细胞增生。可能是上皮样滋养细胞肿瘤的早期病变,具有其不典型的肿瘤特点。我们有1例会诊病例,39岁,妊娠足月剖宫产,术后2年发现子宫峡部前壁囊肿并缓慢增大,与宫腔不相通,最大径约9 cm。抽液治疗后囊肿再次增大。2010年手术切除囊肿,术后多家医院诊断,多考虑不典型胎盘部位结节,有一家医院诊断上皮样滋养细胞肿瘤(图4,5),切除子宫,随访6年未见复发。
2.超常胎盘部位反应:
发生在近期峡部(瘢痕部位)妊娠流产后,由种植部位的中间型滋养细胞过度的生理性反应所引起。镜下局部具有某些胎盘部位滋养细胞肿瘤的形态特点。
3.胎盘部位滋养细胞肿瘤:
前次多为前置胎盘,也可是正常胎盘部位,中间型滋养细胞种植于峡部。大体多表现为息肉状或向肌层内生长的出血性结节及肿块。镜下典型的生长方式为形态单一的胎盘部位单核滋养细胞成片状、条索状穿插在平滑肌纤维之间,呈分离性的肌束间浸润。出血坏死较少,伴有纤维素样物质沉积。
4.上皮样滋养细胞肿瘤:
是由绒毛膜来源的中间型滋养细胞形成的肿瘤,组织学上兼有滋养细胞肿瘤和癌的特征。多发生于子宫颈或子宫下段,临床特征与胎盘部位滋养细胞肿瘤相似。镜下肿瘤由相对一致的单核滋养细胞组成,呈巢团状上皮样排列,伴有特征性的嗜酸性玻璃样物质沉积及地图状坏死。
5.子宫内膜异位及宫颈黏膜异位
子宫内膜异位及宫颈黏膜异位常表现为混合性肿块,肿块有囊性区也有实性区,囊性区有出血或含黏液(图6)。易被误诊为肿瘤。囊性区周围间质组织增生或有瘢痕样组织增生。镜下有内膜样腺体及黏液样腺体,伴或不伴有功能性改变。周围纤维组织或多或少,有肿瘤样生长特点。囊壁周围组织肉芽样及瘢痕组织增生,可伴有炎性细胞反应。
瘢痕子宫再次妊娠主要并发症的病理表现及诊断注意事项
1.子宫瘢痕妊娠(包括峡部妊娠及憩室妊娠)
子宫瘢痕部位存在缺陷,局部蜕膜发育不良或缺如,孕卵着床在此或相邻部位,无法适应胚胎发育需要,势必进一步侵蚀血管及肌壁或扩充面积以获取营养支持,可导致胎盘种植部位异常及自发性穿破肌壁大出血(图7,8)。临床病理表现为异位妊娠共有的特点,出血、胎盘植入或穿透。胚胎种植部位结构、功能异常,可导致胚胎早期死亡。此部位死胎又易引起稽留流产和不全流产。妊娠中、晚期,峡部或憩室部位承受压力逐渐增大,子宫破裂危险也与日俱增。之前可能风平浪静,瞬间可能危及生命,应特别引以为戒。
2.瘢痕子宫合并前置胎盘
瘢痕子宫前置胎盘的发生率增高近5倍。子宫峡部妊娠胎盘更易为完全性前置胎盘。其病理基础是子宫下段及瘢痕部位结构和功能改变诱发胎盘着床部位异常。病理以解剖部位来划分,分为完全性/中央性前置胎盘和部分性前置胎盘,前者完全覆盖了宫颈口,后者部分覆盖宫颈口。前置胎盘进一步增加了胎盘植入的危险性。大体观察胎盘与宫颈关系密切,胎盘较薄,或厚薄不匀,胎盘小叶发育不良。因为前置胎盘(尤其在瘢痕处)常伴有胎盘粘连和植入,此时胎盘极易破碎,难以完整分离,子宫下段及宫颈处可见出血性胎盘组织(图9)。镜下宫颈黏膜处或纤维间质组织内见绒毛组织,此处蜕膜形成不良,平滑肌组织稀少、不成束、被分割。
3.瘢痕子宫侵入性胎盘/胎盘粘连、植入及穿透(子宫破裂)
子宫下段及瘢痕部位结构和功能改变易致胎盘发育和形成不良,侵入性胎盘/胎盘粘连、植入发生率增加,甚至可发生子宫破裂,危及母、儿生命。正常胎盘形成过程中,滋养细胞浸润母体内膜组织和浅肌层,引导胎盘绒毛发育和胎盘形成。子宫内膜演变为蜕膜组织,着床部位的底蜕膜形成了胎盘组织的一部分。因此,蜕膜形成是胎盘发育的重要环节。胎盘绒毛在生存条件得不到满足的情况下,就会向深度和广度进军,表现为胎盘面积增大和胎盘侵入母体组织。病理上就会表现为胎盘粘连、胎盘植入及胎盘穿透。
胎盘粘连指的是胎盘绒毛和肌壁组织直接相贴,缺乏蜕膜层。临床表现为胎盘难以剥离。镜下表现为绒毛组织和肌纤维组织间缺乏蜕膜组织。有时和胎盘推进性植入(图10)难以区别,需结合大体观察。
胎盘植入指的是胎盘组织向母体肌壁组织中生长,穿插于肌壁组织间。临床表现为胎盘不剥离,胎盘组织大块缺损,产后出血等。当胎盘植入全层就成为穿透性胎盘,可引发子宫破裂,危及生命。瘢痕子宫是凶险型前置胎盘和胎盘植入、子宫破裂的元凶。
4.瘢痕子宫胎盘残留
前置胎盘、胎盘粘连、植入发生率增加。继而可引起不全流产、刮宫不全、产后胎盘残留、大出血等并发症增加。病理表现为流产或分娩后刮宫或子宫标本仍可见绒毛/胎盘组织。为区别再次妊娠,有时需对绒毛的孕期做一准确判断。
5.异常胎盘形态
与瘢痕子宫相关的主要是胎盘面积增大,形状改变,厚薄不均,分叶、假叶及副胎盘等。除前置胎盘、胎盘植入外,还易发生胎盘残留、脐带位置异常、血管异常等。警惕性不强时容易疏漏,造成产前、产后出血。如前置血管撕裂,可致胎儿失血、死亡,应仔细检查胎盘、胎膜。














共0条评论