[导读] 编译:张波
摘要 伴有IRF4重排的大B细胞淋巴瘤(LBCL-IRF4)是一种罕见的淋巴瘤,通常发生在儿童/青年人。少部分发生在老年患者中,且表达CD5,需与成人侵袭性淋巴瘤(如母细胞样型/多形型套细胞淋巴瘤,MCL-B/P)进行鉴别诊断。为了更好地描述LBCL-IRF4的临床病理特征和鉴别诊断,本文对12例病例进行多中心研究,重点分析CD5、Cyclin D1和SOX11的表达。虽然大多数病例具有典型表现,但分别有3/12(25.0%)和2/12(16.7%)的患者诊断时为成人-老年人,并且发病部位较异常。组织学上,4/5(33.3%)的病例CD5呈阳性,Cyclin D1始终呈阴性,1/12(8.3%)的病例SOX11弱表达/部分表达。总之,LBCL-IRF4可能具有非传统的临床表现,这可能会对其正确诊断提出挑战。尽管通常表达CD5,但Cyclin D1和SOX11阴性有助于与MCL-B/P的鉴别诊断。
前言
LBCL-IRF 4是一种罕见的淋巴瘤,占所有淋巴恶性肿瘤不到1%。通常影响儿童和成人(诊断平均年龄:14岁),性别分布几乎相当。通常,LBCL-IRF 4表现为Waldeyer环(WR)、颈部淋巴结(CLN)或胃肠道的局部病变。常规化疗在大多数情况下是治愈性的,总体预后通常很好。
组织学上,LBCL-IRF4的特征在于瘤细胞中-较大具有空泡状染色质和不明显核仁,滤泡性至弥漫性增殖生长方式,呈中心母细胞样至中等大小母细胞样细胞不同程度混合,可杂有中心细胞样细胞,少见病例以中心细胞样细胞为主,可见较明显的“星空” 现象。一般缺乏典型的中心母细胞和免疫母细胞样大细胞混合或明显多形至间变形态细胞。瘤细胞MUM1和BCL 6呈强阳性,CD10、BCL 2和c-Myc表达可变。约30 - 35%的病例中CD5阳性。实际上,所有病例都具有IRF4重排,没有MYC和/或BCL 2易位的证据。隐藏的IRF4重排也是可能的,此种情况可以从同时发生的IRF4突变和免疫球蛋白基因断裂中推断。
尽管LBCL-IRF 4的临床病理学特征已得到充分证实,但与其他实体存在重叠,包括弥漫性大B细胞淋巴瘤-非特指(DLBCL- NOS)、儿童滤泡性淋巴瘤(P-FL)和ⅢB级滤泡性淋巴瘤(G3 FL)。本研究中发现,免疫组化表型为CD 5阳性/MUM 1阳性/Cyclin D1阴性发生在年轻成人具有母细胞样侵袭性B细胞淋巴瘤,表现出弥漫性阳性SOX 11表达和BCL6弱表达。该病例提示了LBCL-IRF 4和母细胞样/多形型套细胞淋巴瘤(MCL-B/P)之间存在不寻常且研究不足的鉴别诊断。如FISH研究显示IRF 4和CCND 1重排均为阴性,最终可诊断为Cyclin D1阴性的MCL-B/P。尽管如此,截止目前LBCL-IRF 4中缺乏关于SOX 11和Cyclin D1更多数据研究,并且MCL中存在MUM 1、CD 10和BCL 6可变的阳性表达情况,鉴于以上情况对明确诊断提出挑战。
因此,为了更好地描述LBCL-IRF 4的临床病理特征和鉴别诊断,本研究对12例相关病例进行了多机构研究,重点关注CD 5,Cyclin D1和SOX 11表达情况。
材料和方法
这项回顾性研究2018年1月-2023年7月期间12例LBCL-IRF 4病例(博洛尼亚IRCCS大学医院:n = 8;帕多瓦帕多瓦大学医院:n = 3;米兰圣拉斐尔大学医院:n = 1)。这些研究中心,对所有病例在表现出以下情况时将IRF4重排进行FISH分析作为常规检测方法:(i)儿童和/或青少年头颈部或胃肠道MUM 1阳性B细胞淋巴瘤;(ii)具有生发中心表型和MUM 1强/弥漫表达的侵袭性B细胞淋巴瘤,与年龄和部位无关。必须符合以下条件方可纳入研究标准:(i)用FISH证实IRF 4易位的LBCL的组织学诊断;(ii)可用于进一步免疫组织化学和/或FISH研究的组织学样本;(iii)临床数据的可用性,包括性别、诊断时的年龄、疾病部位和分期以及治疗和随访数据。
所有病例均由两名病理学家(MP,ES)进行审查,仅知道初步诊断,但不清楚最终组织学报告。要求基于免疫组化和FISH结果确认/排除LBCL-IRF 4,并评估每个病例的细胞学,形态结构和免疫组化特征。具体需判读以下参数:(i)淋巴瘤的生长模式(滤泡性、弥漫性或混合滤泡性和弥漫性);(ii)肿瘤细胞学特征(中心细胞、中心母细胞、免疫母细胞);(iii)存在/不存在坏死区域;(iv)增殖指数(Ki 67免疫染色);(v)基础免疫表型(CD 20、CD 3、CD 10、BCL 6、MUM 1、CD 5、BCL 2、CD 30、c-Myc)。应用BOND-MAX(Leica Biosystems,Milan -意大利)和BenchMark ULTRA(Roche Diagnostics,蒙扎(MI)-意大利)全自动免疫染色仪中对所有病例进行Cyclin D1和SOX 11染色。所有病例均确诊为LBCL-IRF 4,组织学和免疫组化评估无差异。
使用ZytoLight SPEC IRF 4,DUSP 22分离探针(ZytoVysion,Bremerhaven-Germany)进行IRF 4重排分析。还分别使用8 q24、18 q21、3q 27和14 q32基因位点IQFISH分离探针(Agilent Technology,Santa Clara - CA,USA)测试MYC、BCL 2、BCL 6和IGH重排。
结果
LBCL-IRF 4患者的临床特征
研究队列包括7名男性和5名女性(M:F=1.4),诊断时的中位年龄为27.5岁(范围:9-72岁)。所有患者均表现为低分期(I期:7/12 [58.3%]; II期:5/12 [41.7%]),无全身症状。头颈部最常受累(9/12 [75.0%]),伴有不对称扁桃体肿大(7/12 [58.3%])或单侧颈部腺病(2/12 [16.7%])。其他部位包括胃肠道(右半结肠,1/12 [8.3%])和腹股沟淋巴结(2/12 [16.7%])(表1)
10/12(83.3%)例病例提供了治疗和随访数据。9/10例(90.0%)采用联合化疗加利妥昔单抗,包括所有成人患者(R-CHOP或R-CHOP样方案)和2/3例儿童患者(AIEOP LNH-97方案)。在剩余的儿童病例中,在完全手术切除后选择了观察方法(表1)。中位随访61.8个月(范围:23.3-140.2个月)后,所有完成治疗的患者均存活并完全缓解。1名患者(病例12)目前正在接受治疗。
LBCL-IRF 4的组织学和分子遗传学特征
在组织学上,淋巴结和扁桃体结构被中-大型淋巴样细胞增殖所取代,具有滤泡性(2/12 [16.7%])、弥漫性(3/12 [25.0%])或混合(滤泡性和弥漫性; 7/12 [58.3%])生长模式。大多数情况下(9/12 [75.0%]),肿瘤细胞具有中心母细胞形态,核圆形,染色质粗糙,核仁明显。其余3/12例(25.0%)具有小至中等细胞核、染色质较细腻和核仁不明显(表2)。2/12例(16.7%)病例存在坏死区域。
表型上,所有病例均显示CD 20、MUM 1和BCL 6强阳性和弥漫阳性。CD 10阳性率为58.3%(7/12),BCL 2阳性率为66.7%(8/12),c-Myc阳性率为83.3%(10/12)。在3/8例(37.5%)检测CD 30部分阳性。而在4/12例(33.3%)样本中检测到CD 5,弱/部分阳性(2例),强/弥漫阳性(2例)。Ki 67增殖指数中位数为87.5%(范围:20-98%)(表2;图1)。
根据入选标准,FISH研究显示所有病例的IRF 4重排均为阳性。在所有病例中均未检测到BCL 2和MYC重排,而在3/12(25%)病例中记录了BCL 6重排。10/12例(83.3%)病例中存在IGH重排(表2)。
LBCL-IRF 4中Cyclin D1和SOX 11的表达
迄今为止,没有研究评估LBCL-IRF 4中Cyclin D1和SOX 11的表达情况。然而,Cyclin D1和SOX 11的表达情况可以用于CD 5阳性LBCL-IRF 4和非常罕见的Cyclin D1阴性MCL-B/P病例之间的鉴别,因为两者可以在形态学和免疫表型上相互模仿(即,MUM 1、CD 10和BCL 6表达模式的部分重叠)。
本研究发现,11/12(91.7%)LBCL-IRF 4对Cyclin D1和SOX 11均呈阴性。1/12(8.3%)病例在约20%的肿瘤细胞中显示SOX 11弱阳性,没有证据表明Cyclin D1表达。值得注意的是,本研究所有CD 5阳性LBCL-IRF 4对Cyclin D1和SOX 11均为阴性(图1)。
表1 LBCL-IRF 4患者的临床特征
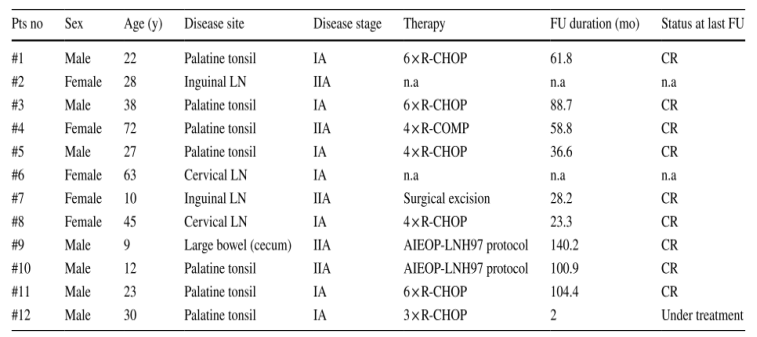 缩略语:Palatine tonsil腭扁桃体,Inguinal LN腹股沟淋巴结,Cervical LN颈淋巴结,Large bowel (cecum)大肠(盲肠),CR完全缓解、FU随访、LN淋巴结、R-CHOP利妥昔单抗+环磷酰胺、多柔比星、长春新碱和泼尼松、R-COMP利妥昔单抗+环磷酰胺、长春新碱、多柔比星脂质体和泼尼松
缩略语:Palatine tonsil腭扁桃体,Inguinal LN腹股沟淋巴结,Cervical LN颈淋巴结,Large bowel (cecum)大肠(盲肠),CR完全缓解、FU随访、LN淋巴结、R-CHOP利妥昔单抗+环磷酰胺、多柔比星、长春新碱和泼尼松、R-COMP利妥昔单抗+环磷酰胺、长春新碱、多柔比星脂质体和泼尼松
表2 LBCL-IRF 4的组织学和分子遗传学特征
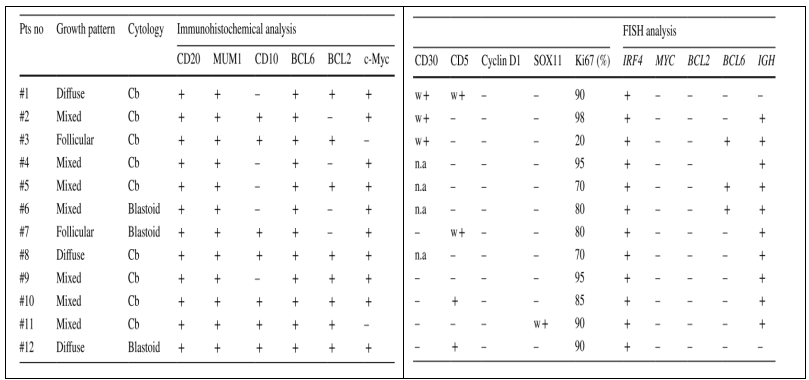 Diffuse弥漫型,Follicular滤泡型,Mixed混合型,w +表示在< 25%的肿瘤细胞中弱阳性。缩略语:Cb中心母细胞,FISH荧光原位杂交
Diffuse弥漫型,Follicular滤泡型,Mixed混合型,w +表示在< 25%的肿瘤细胞中弱阳性。缩略语:Cb中心母细胞,FISH荧光原位杂交
讨论
LBCL-IRF 4于2011年首次描述,2022年WHO和淋巴瘤国际共识分类正式将其确认为明确的肿瘤实体。LBCL-IRF 4通常影响儿童和年轻成人患者,在WR、CLN或胃肠道(不常见)中表现为早期疾病,并且在常规化疗后具有良好预后。实际上,所有病例均为MUM1强阳性,表达≥ 1个生发中心,并在不存在MYC和BCL 2易位的情况下携带IRF4重排。
本研究报告了一个发生在儿童及成人患者的多中心系列的LBCL-IRF 4的临床病理和FISH特征。目的是详细描述这种实体,特别是解决误导性的临床表现和/或不寻常的表型,而不是对这种疾病的发生率和/或患病率进行评价。
虽然在本研究中,LBCL-IRF 4具有较普遍的典型特征,但也描述了一些不常见的临床表现。本研究发现LBCL-IRF 4可发生在成年-老年患者(诊断时年龄≥ 45岁:3/12 [25.0%]例)和不常见的解剖部位(腹股沟LN:2/12 [16.7%]例)。这种异质性具有临床实际意义,因为这种发现可提示在具有中心细胞/中心母细胞样形态和强烈MUM 1表达的低分期、淋巴结B细胞淋巴瘤的鉴别诊断中要考虑到LBCL-IRF 4,而与患者年龄和发病部位无关。这一观察结果与最近一项关于异常CD 10、BCL 6和MUM 1共表达的DLBCL研究的结果一致,该研究主要描述的是一个具有IRF 4重排和类似于儿童LBCL-IRF 4的临床病理学特征的成人病例子集。
LBCL-IRF 4的鉴别诊断主要包括P-FL(儿童患者)、G3 BFL/FLBL(成人)和DLBCL-NOS 。在纯滤泡生长模式的情况下,与滤泡性淋巴瘤(G3 BFL/FLBL和P-FL)的区别依赖于免疫表型(即,强MUM 1,可变CD 10表达),但最重要的是IRF 4的FISH情况。在弥漫性或混合性生长模式的病例中,与DLBCL-NOS的区分依赖于高度怀疑、临床病理学相关性以及FISH和分子研究。在这种情况下,应谨慎解释IRF 4重排,以排除其作为其他B或T细胞淋巴瘤中的继发遗传事件。这在并发MYC和/或BCL 2易位的病例中特别相关,此时可排除LBCL-IRF 4并倾向DLBCL-NOS或相关实体的诊断。
除了G3级 BFL/FLBL和DLBCL- NOS外,成人CD 5 + LBCL-IRF 4可能很少与MCL-B/P进行鉴别诊断。Cyclin D1和SOX 11应该可用于作为鉴别诊断的标记,但截止目前尚被详细研究。在CD 5阳性LBCL-IRF 4和罕见的Cyclin D1阴性MCL-B/P病例之间的鉴别诊断中存在更大的不确定性。为了解决这个问题,本研究评估了入选病例中所有LBCL-IRF 4中的Cyclin D1和SOX 11表达情况。Cyclin D1在所有病例中均为阴性,而SOX 11仅在1/12(8.3%)例病例中弱表达。总体而言,这些结果证实了Cyclin D1和SOX 11在CD 5阳性LBCL-IRF 4和MCL-B/P之间的鉴别诊断中的实用性,尤其是在CCND 1和IRF 4的FISH待定、不可用或无信息的情况下。

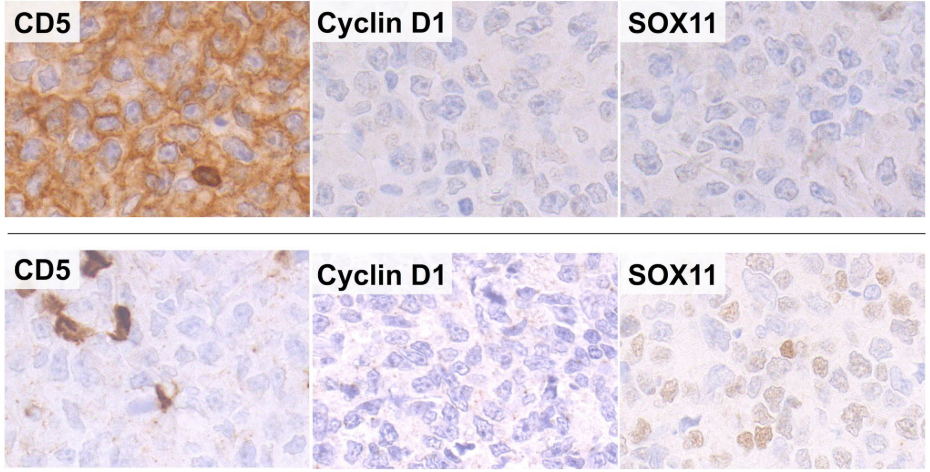 图1 LBCL-IRF 4的代表性组织学特征。此病例的组织形态学表现为混合性滤泡及弥漫性生长,并具中心母细胞性瘤细胞。肿瘤细胞对CD 20和MUM 1呈强阳性,而FISH分析记录了IRF 4重排(用ZytoLight SPEC IRF 4、DUSP 22断裂探针分裂信号)。CD 5阳性,而Cyclin D1和SOX 11始终阴性。该系列的单个SOX 11阳性病例对CD 5和Cyclin D1呈阴性。SOX 11仅在少数肿瘤细胞中弱表达。
图1 LBCL-IRF 4的代表性组织学特征。此病例的组织形态学表现为混合性滤泡及弥漫性生长,并具中心母细胞性瘤细胞。肿瘤细胞对CD 20和MUM 1呈强阳性,而FISH分析记录了IRF 4重排(用ZytoLight SPEC IRF 4、DUSP 22断裂探针分裂信号)。CD 5阳性,而Cyclin D1和SOX 11始终阴性。该系列的单个SOX 11阳性病例对CD 5和Cyclin D1呈阴性。SOX 11仅在少数肿瘤细胞中弱表达。
在这种情况下,BCL 6和IGH重排的FISH也可用于诊断检查。与先前的研究一致,本研究中记录了3/12(25.0%)例病例中的BCL 6重排和10/12(83.3%)例病例中的IGH重排(表2)。虽然BCL 6易位在LBCL-IRF 4、FL和DLBCL NOS之间的鉴别诊断中价值有限,但其易位的存在可帮助鉴别LBCL-IRF 4和MCL-B/P。同样,IGH重排检测可支持FISH诊断IRF 4突变和隐性IRF 4易位病例中的LBCL-IRF 4。
总之,LBCL-IRF 4是一种罕见的B细胞淋巴瘤,具有独特的临床病理特征。诊断时的成年年龄和/或不寻常的表现部位不应排除LBCL-IRF 4的诊断。无论患者的年龄和/或解剖部位如何,当形态学上考虑侵略性B细胞淋巴瘤与MUM 1强表达和(至少部分)生殖中心表型时IRF 4FISH检测该被强烈建议使用。在这种情况下,IRF 4重排应始终与MYC和BCL 2重排一起检测,因为后者的存在可排除LBCL-IRF 4 。在成人和老年患者中,Cyclin D1阴性和不一致的SOX 11表达支持与MCL-B/P的鉴别诊断。由于报告的病例数量仍然有限,需要进一步研究来证实本研究的观察结果和LBCL-IRF 4的临床病理特征。
点此下载原文献

















共0条评论