[导读] 编译者:abin
Interpretation of p16 and p53 in the Classification of Squamous Cell Carcinoma of the Vulva—An Interobserver Agreement Study
(文献来源:Am J Surg Pathol 2025;49:176–187. DOI: 10.1097/PAS.0000000000002336)
摘要:外阴鳞状细胞癌(vSCC)目前分为HPV相关vSCC或HPV无关vSCC。p16和p53免疫组织化学染色有助于将vSCC划分为以下3种肿瘤途径之一:(1)HPV相关;(2)HPV无关、TP53突变型;(3)HPV无关、TP53野生型。最近提出了vSCC中p53表达模式的框架,本文对此进行一致研究。
在这项国际和多机构研究中,我们评估了50名浸润性vSCC患者在各种实践环境(私人诊所、教学医院)和专业水平(受训人员、妇科病理学家、皮肤病理学家、私人诊所病理学家)中p53和p16以及肿瘤通路分类的评分者之间一致性。我们的研究表明,在vSCC中,p16的判读总体上是强一致性到近乎完美,而p53和肿瘤通路划分的总体上是中等一致性。在教学医院,p53和肿瘤通路的评分者一致性较高(强)。没有妇科亚专业知识的病理学家从简短的教育模块中受益最多,该模块在诊断vSCC时,对p16/p53染色判读和肿瘤通路划分有更好的理解,并提高了诊断信心。一些判读上的挑战仍然存在,特别是在选择p53模式和高危HPV原位杂交利用方面,需要进一步研究。
几十年来,vSCC都是仅依据形态学诊断。最近发表了一些具有里程碑意义的研究,认为基于形态学的分类系统不能准确预测HPV的状态,而HPV已成为一个重要的预后因素。这导致了病理诊断和报告方式的转变。最新版女性生殖器肿瘤WHO分类要求将vSCC分类为HPV相关型或HPV无关型。这一分类的关键是用p16抗体进行免疫组化(IHC)染色,p16是高危型HPV的替代生物标志物。虽然WHO尚未要求,但癌症报告国际合作组织主张将p53染色作为诊断和报告vSCC所需的额外生物标志物,并将vSCC划分为3个不同的类别:
1.HPV相关(p16阳性,p53野生型)
2.HPV无关、TP53突变型(p16阴性,p53异常)
3.HPV无关、TP53野生型(p16阴性,p53野生型)
vSCC的准确分类具有重要的预后意义,因为与头颈部鳞状细胞癌一样,与HPV无关型鳞状细胞瘤相比,HPV相关型vSCC的预后更好。此外,p53状态在HPV无关的肿瘤中可能具有额外的预后意义,但仍需进一步研究。
p16免疫组织化学染色在诊断肛阴区HPV相关鳞状细胞肿瘤方面表现出稳健的性能。2012年CAP和ASCCP发表了共识文件《肛阴区标准化术语》(LAST)项目,此后p16广泛应用于教学医院和私人病理实践环境。LAST项目确定了p16对肛阴区鳞状上皮内病变的判读。当p16显示弥漫性(大片)阳性染色时,定义为“阳性”(连续细胞中强烈的核染色或核和细胞质染色,染色范围包括基底层加上皮全层的下方三分之一以上)。“阴性”结果包括无/缺乏染色、仅基底层染色、斑片状/镶嵌状表达(非连续分布的核染色或核和细胞质染色)或仅细胞质染色。值得注意的是,文献中没有明确肛阴区浸润性鳞状细胞癌的p16判读。有人使用头颈部鳞状细胞癌的p16标准,即,需要>70%的核和细胞质强染色。在角化区域,p16染色可能减少或缺失。
TP53突变是相当一部分HPV无关型外阴鳞状上皮增生的标志。p53免疫组织化学染色在肛阴区鳞状细胞肿瘤的诊断中尚未得到广泛应用,其主要用于诊断分化型外阴上皮内肿瘤(dVIN)。Tessier-Cloutier在2020年发表的一篇文章显示,vSCC中p53免疫表型与TP53突变状态之间存在高度一致性。这项研究还为vSCC中的p53免疫组织化学表达引入了一种六模式框架。Thompson等人对此进行了扩展,引入了一种额外的(裸样)p53模式。简单说,vSCC中的p53免疫组织化学可大致分为p53“野生型”和p53“异常”表达模式。
野生型模式包括分散表达模式、上皮中间层表达/基底层不表达模式、裸表达样模式。野生型p53见于HPV相关型vSCC和HPV无关、TP53野生型vSCC。迄今为止,仅在HPV相关型SCC中描述了上皮中间层表达/基底层不表达模式和裸表达或完全不表达模式。所谓的p53异常表达模式见于HPV无关、TP53突变的vSCC,包括基底层过表达模式、副基底层/弥漫性过表达模式、裸表达或完全不表达模式、仅细胞质染色模式。
表1 vSCC中p53免疫组织化学模式总结

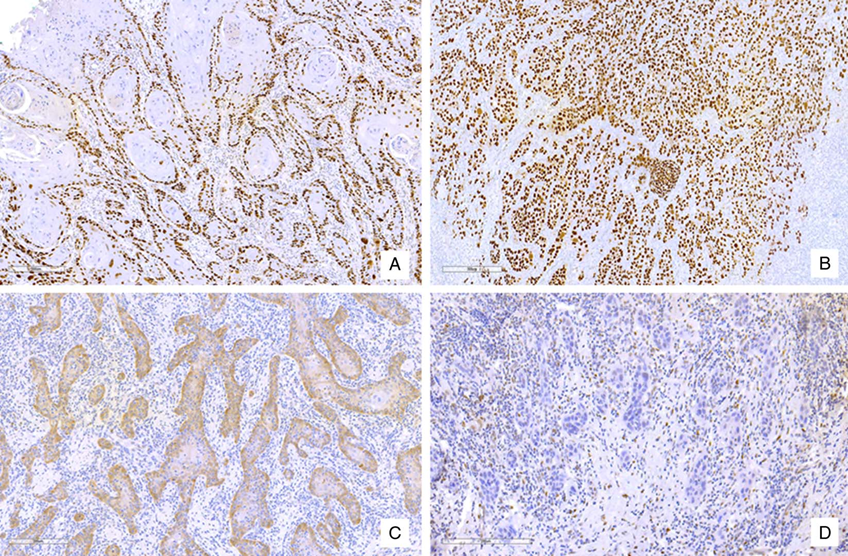
图1 p53异常免疫组化模式,见于HPV无关、TP53突变型vSCC。A:基底层过表达;B:副基底层/弥漫性过表达;C:细胞质表达;D:裸表达或完全不表达——具有阳性内对照(间质细胞和炎症细胞)而肿瘤细胞缺乏染色。

图2 vSCC中的p53野生型模式。A:分散表达:这种模式见于HPV相关vSCC或HPV无关、TP53野生型vSCC;(B)上皮中间层表达/基底层不表达:这种模式显示基底层/肿瘤细胞最外层缺乏染色,有时副基底层也缺乏染色,这种模式是HPV相关vSCC所特有的;C:裸样-单个细胞模式(插图未高倍):在裸样模式中可见极少数核染色,见于散在的单个肿瘤细胞(插图中的箭头所示)或成簇或肿瘤的基底层/最外层;这种模式是HPV相关vSCC所特有的。
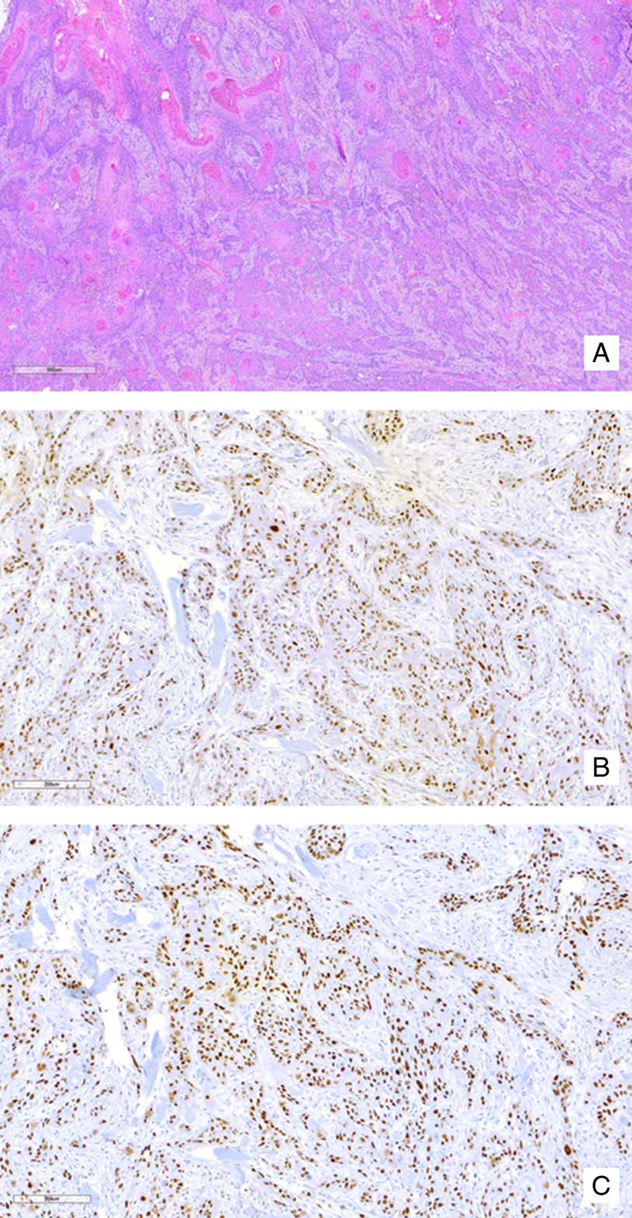
图4 HPV无关、p53异常鳞状细胞癌,具有罕见的p16/p53双重阳性免疫表型。A:浸润性、角化性鳞状细胞癌(HE,200x);B:p16染色呈弥漫性阳性(仅核染色);C:p53具有异常免疫表型,呈副基底层/弥漫性过表达模式。在这种情况下,p16表达被认为是假阳性结果。研究参与者判读见表7。
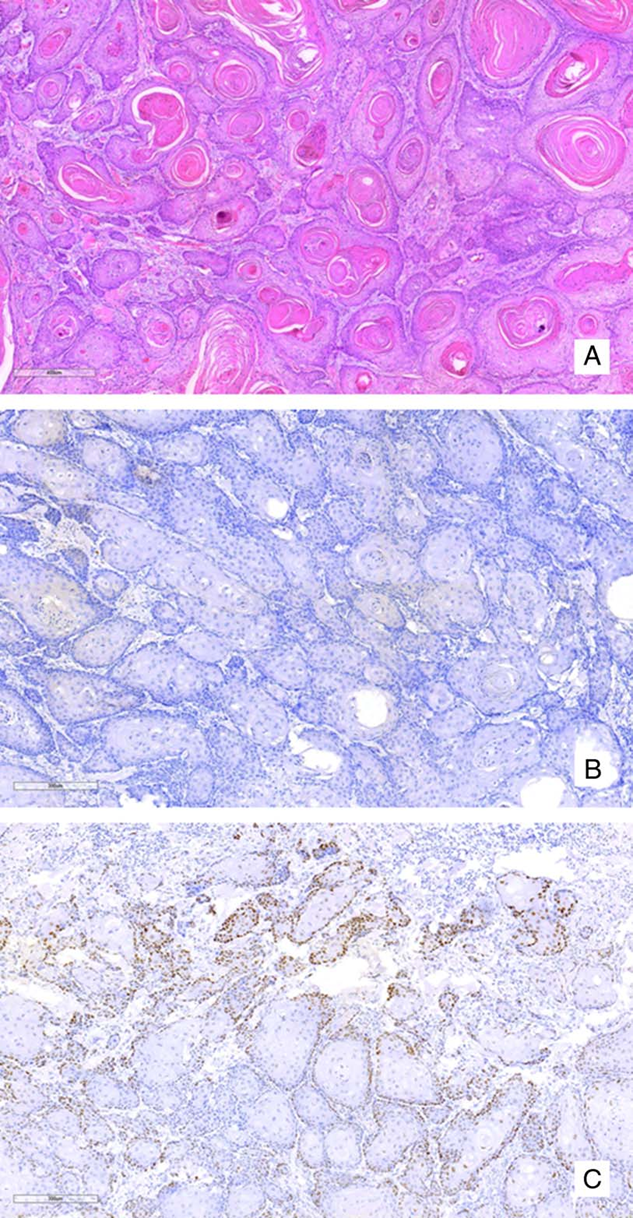
图5 HPV无关、p53异常鳞状细胞癌,呈p16阴性,p53异常/免疫表型,基底层过表达模式。A:浸润性、角化性鳞状细胞癌(HE);B:p16染色为阴性(缺失);C:p53显示肿瘤细胞巢基底层/最外层有强烈的连续染色,但这种染色模式在整张切片中并不一致(C)。
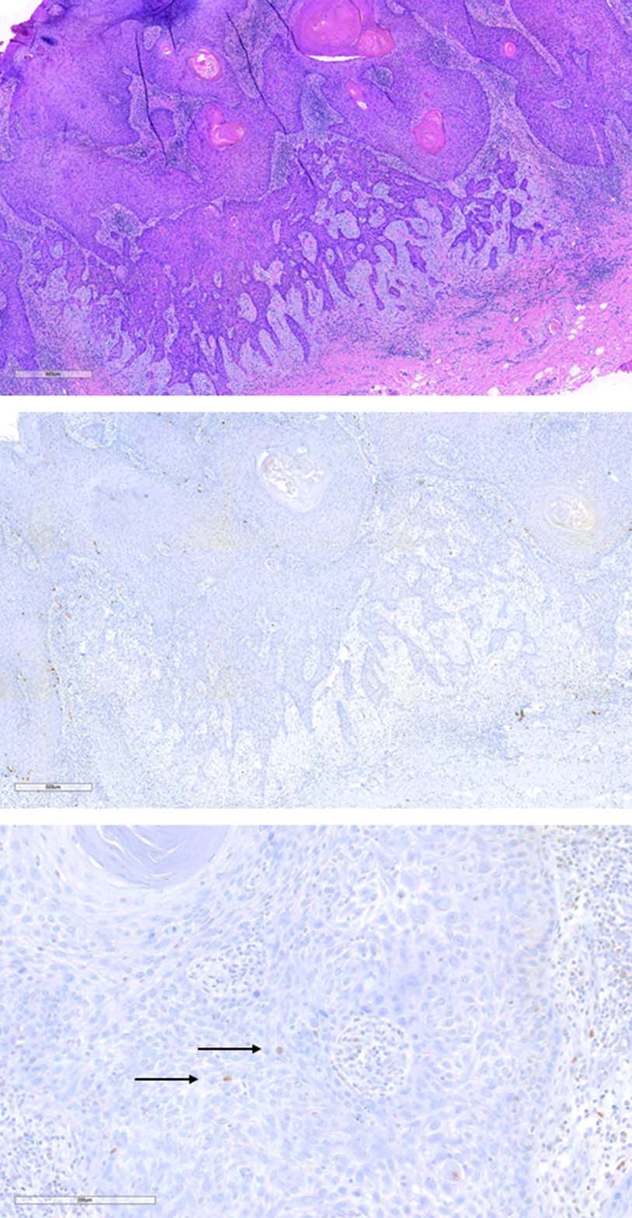
图6 具有p16阴性、p53裸样表达模式的鳞状细胞癌。裸表达模式与裸样表达模式需要在高倍镜下观察核染色(箭头),仔细寻找可能的其他模式,如上皮中间层表达/基底层不表达模式,和/或进行高危型HPV原位杂交检测并划分为HPV相关或HPV无关型。
虽然最近的文献概述了免疫组织化学(IHC)表达模式,并提出了根据p16/p53免疫表型准确分类vSCC的诊断流程,但在日常实践中应用于vSCC分类时,关于“易用性”的文献很少。Kortekaas等人研究表明,基于新模式的p53框架在经验丰富的妇科病理学家中具有高度的可重复性。我们的国际多机构研究的目的是扩展这个新模式框架,并评估在各种实践环境(私人执业、教学医院)和各种专业水平(受训人员、妇科病理学家、皮肤病理学家、私人执业病理学家)的浸润性性vSCC队列中p53和p16以及肿瘤通路分类的评分者间一致性。
(以下一致性研究内容省略)



















共0条评论