[导读] 译者:薛德彬
1简介
近30年,免疫组化(IHC)的应用使病理医生超越了传统的病理诊断,IHC在肺癌及其他胸部恶性肿瘤方面的准确诊断中发挥关键作用。
例如,使用细胞角蛋白(CK)和其他上皮标记物来识别和诊断癌,使用淋巴标记物来识别和分类淋巴增生性疾病,以及使用器官特异性标记物的诊断肺的转移性肿瘤,在形态学不足以确诊时免疫表型可能是极其重要的保障。
又如,在诊断肺发生的神经内分泌(NE)肿瘤谱系时,NE标记物非常重要。必须区分小细胞肺癌和非小细胞肺癌家族,因为二者治疗完全不同。NE标记物也是诊断大细胞NE癌所必需的,目的是在形态学适当的肿瘤中确认NE分化。
另外,对于恶性间皮癌,IHC是诊断所必需的。借助IHC,即使非常小的样本也能准确诊断,从而确保恶性间皮癌的诊断更加安全,因为它涉及医保等社会问题。一些CK和胸腺T细胞相关抗原的表达,有助于更好地理解胸腺瘤的形态学分类,也能确保小标本诊断的安全性。
除诊断用途之外,IHC已广泛用于识别预测性生物标志物,指导针对性治疗,包括日益普及的靶向治疗和免疫治疗。这些IHC新用途,可称为伴随诊断和/或附加诊断。
为了提供最佳和最准确的诊断,病理医生必须了解IHC是如何工作的,如何使用它,何时使用它,以及如何恰当地解读检测结果。
本文来自国际肺癌研究协会(International Association for the Study of Lung Cancer,IASLC)出版的免疫组化诊断图谱,经译者适当简化和改写。请注意原书是有版权保护的,译文仅供小范围同行学习交流,不得广泛传播,不得用于任何非学术目的。违者后果自负。
2应用IHC准确诊断胸腔肿瘤的临床意义
IHC在肺结节和肺癌分期检查中的价值
不确定性肺结节的肺癌诊断
临床怀疑恶性肿瘤时,并非每个患者都需要病理检查。如,高风险患者,某个结节的一部分呈实性,且实性成分持续发生发展或持续增大,则很少采用术前活检,特别是其他特征已经提示恶性,例如PET/CT显示高标准化摄取值(SUVmax)。
然而,也有一些病例绝对需要组织学证实,特别是排除良性疾病,或既往有胸外恶性肿瘤病史,在切除肺胸肿瘤前需要获得转移性肿瘤的诊断记录。这些患者采用细针或粗针穿刺活检加做特定的IHC组合,对于制定恰当的治疗决策非常有价值。
加做免疫组化也有助于解决少见疑难病例,如假冒肺癌的良性结节,或区分小细胞癌与NE谱系中的其他实体。
形成空腔的病变,可能来自真菌或分枝杆菌感染并需要鉴别肺癌,此时组织学诊断和包括IHC在内的特殊染色可能会决定治疗方案。
肺癌诊断
在某些情况下,IHC对于肺癌的诊断和明确分类至关重要。手术目的是为了获得正确诊断并能确保完整切除。如果术前已明确诊断了恶性肿瘤,又如果恶性肿瘤的类型以及任何相关分期细节的病理学也得以明确,则外科医生显然可以避免治疗失误。外科医生采用经皮粗针和细针穿刺处理胸部的各种疾病,包括肺癌、假冒肺癌的良性结节、纵隔和胸膜肿瘤。为了帮助外科医生决策,活检的特异性不仅取决于标本的大小(供病理医生处理并在HE染色后识别病变的模式),也取决于特定IHC组合(区分良恶性并明确恶性肿瘤的类型)。
淋巴结状态和IHC
对于怀疑肺癌或已确诊肺癌的患者,通过淋巴结大小或PET检测对可疑淋巴结进行IHC检查,可能具有重要意义。使用CK鸡尾酒或其他IHC标记物确定微转移,可能提醒外科医生决定是推荐先行诱导治疗方案或还是先手术。此外,对于先前患有慢性淋巴细胞白血病/小淋巴细胞淋巴瘤或其他惰性淋巴瘤病史的患者,可能需要流式细胞术和淋巴瘤IHC组合来确认可疑淋巴结与淋巴瘤有关,而与癌症无关。
纠错和打假
文献中充满了切除后“差点错过”或获得“意外惊喜”的手术病例。多个报道通过IHC成功地将感染与肿瘤相区分,如克雷伯菌、放线菌和巨细胞病毒。脱屑性间质性肺炎可能与肺腺癌混淆,CK染色在这类病例的鉴别诊断方面是无价的。
间皮瘤
疑似胸膜疾病的鉴别诊断需要使用多种抗体组合,以决定是否适合手术。BRCA1相关蛋白1(BAP1)失表达,而是表达calretinin和WT1,加上不表达腺癌和鳞癌标记物,有助于胸外科医生管理间皮瘤(见第17章)。有恶性肿瘤病史的胸腔积液患者也可能与间皮瘤混淆,如果胸膜疾病的IHC结果与原发肿瘤相符,则排除肿瘤减灭术。尽管间皮瘤是否适合手术存在争议,但用IHC作出正确诊断是最为重要的。间皮瘤与其他胸内恶性肿瘤的区分,会启动独特的适当治疗途径,也可能让患者了解其疾病的病因,具有潜在的法律和经济影响。识别侵袭性更强的肉瘤样组织学也有助于临床团队避免治疗干预(如广泛手术),因其手术获益有限,可能只会使患者暴露于不适当的治疗并发症。
神经内分泌癌
神经内分泌癌的病理分型会驱动临床决策的制定(见第10章)。检测适当的IHC项目来评估NE分化,同时加做Ki-67染色,有助于恰当分类,从而优化个体化治疗。典型类癌(低级别NE肿瘤)和非典型类癌(中级别NE肿瘤)通常按照胃肠道低级别NE肿瘤建立的指南来治疗,如生长抑制素类似物、mTOR抑制剂(依维莫司)、血管内皮生长因子靶向药物(舒尼替尼),以及最近获批的肽受体放射性核素治疗。侵袭性更强的高级别NE恶性肿瘤,如大细胞NE癌和小细胞癌,其主要治疗方式按传统采用化疗加最近整合并已证明治疗活性的检查点抑制剂治疗。这种治疗组合导致阿替唑珠单抗联合卡铂/依托泊苷化疗加派姆单抗治疗晚期小细胞肺癌的获批。
其他胸腺恶性肿瘤
胸腺恶性肿瘤的适当分型,包括侵袭性胸腺瘤、胸腺癌和类癌,有助于最佳的治疗选择、预后和进一步实验研究。最新版WHO分类认可IHC在亚型分类中的重要作用(见第18章)。胸腺恶性肿瘤治疗的一个独特方面是副肿瘤综合征,最近的研究表明,在这类肿瘤中,检查点抑制剂治疗可能发生高频的严重免疫不良事件。其他具有潜在的靶向分子改变,与潜在治疗相关的新兴亚群是睾丸核蛋白(NUT)(见第14章)和SMARCA4缺陷性胸部恶性肿瘤(见第15章)。尽管列在非小细胞肺癌之下,但识别肺肉瘤样癌是重要的,因为其具有侵袭性和高频的MET外显子14改变,并对MET靶向治疗和免疫治疗有治疗反应。
转移性疾病
在肺病变或肺门/纵隔/锁骨上淋巴结肿大的鉴别诊断中,重点之一是来自其他器官的转移性疾病(见第16章)。临床医生和病理医生之间的仔细沟通是关键,以确保关键历史、临床和放射学等要素信息传递给病理医生,指导病理医生开展项目的范围。尽管对转移性恶性肿瘤的适当诊断至关重要,但在已知肺部恶性肿瘤的情况下,浪费组织进行一系列不必要的IHC研究可能会产生显著的不利后果。最近的研究表明,除了IHC研究外,分子检测可能有助于识别原发部位/同时发生的肿瘤。
IHC用于治疗选择的特殊考虑
用于辅助治疗选择的预后标志物
最新版WHO腺癌组织学分类定义了一些亚型,如微乳头状癌或实性癌,其复发率和死亡率增加。然而,这些亚型并非所有的患者都有早期复发,必须研究其他更准确的预后方法。某些显微镜下的形态学特点,如淋巴血管侵犯、内脏胸膜侵犯和通过肺泡腔(STAS)扩散,以及高级别核特征也与侵袭性更强的表型相关;然而,根据这些特征无法成功地预测复发,因此不认为它们是辅助治疗的绝对适应症。
30年前,有一项早期肺癌患者HER2、p53和Ki-67的预后意义研究。此后共有数百份基于IHC的预后标记物研究,都没有明确的实际影响。
预测性IHC生物标志物
靶向融合和突变相关的特异性IHC抗体已有研究。间变性淋巴瘤激酶(ALK)重排可用克隆号D5F3(罗氏)和5A4(徕卡)的免疫组化检测,其敏感性和特异性大于95%,可用作基于ALK治疗候选患者的独立检测方法。c-ros原癌基因1(ROSI)重排最常用荧光原位杂交(FISH)检测,尽管克隆号D4D6(细胞信号技术公司)的敏感性高达95%,但特异性存在研究间差异。因此,ROS1的阳性IHC结果应该得到其他检测平台的证实,而ROS1阴性IHC结果能可靠地排除ROS1易位。表皮生长因子受体(EGFR)突变的L858R和外显子19E746-A750缺失,具有不同的临床表现,针对这两种突变的特异性抗体,其总体敏感性59%和特异性98%。已发现假阳性IHC结果,并且EGFR突变特异性IHC结果阴性的肿瘤,应使用分子方法重新检测EGFR突变。因此,EGFR突变特异性抗体不应作为标准的治疗检测。详细讨论见19章。
鳞状细胞肺癌
鳞状细胞癌继续占非小细胞肺癌的相当大比例,与吸烟史高度相关,通常显示中/高肿瘤突变负荷和检查点抑制剂治疗的显著获益。鳞癌的病理诊断仍然非常重要。抗VEGF单克隆抗体(贝伐珠单抗)对晚期非小细胞肺癌患者具有显著毒性,即咯血的高风险和潜在致死,在鳞状细胞瘤患者中特别常见(表2-1)。
表2-1 根据遗传学变化的潜在治疗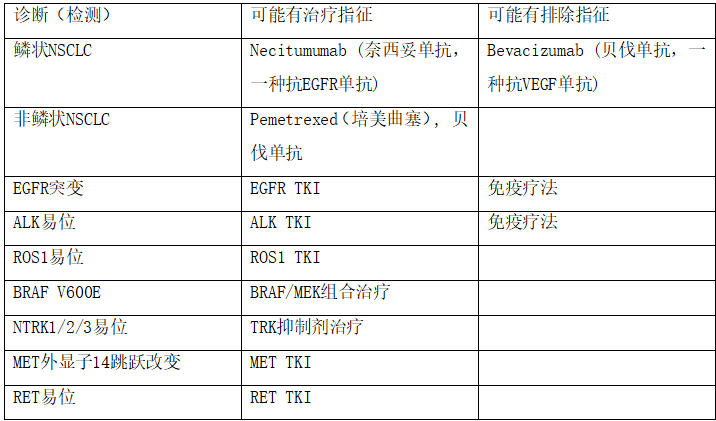
缩写:ALK=间变性淋巴瘤激酶;BET=溴结构域和末端外;BRAF=B-raf原癌基因;EGFR=表皮生长因子受体;EZH2=zeste同源物2的增强剂;HER2=人表皮生长因子受体2;HiDAC=大剂量阿糖胞苷;MEK=丝裂原活化蛋白激酶(MAPK)激酶;MET=met原癌基因;NSCLC=非小细胞肺癌;NTRK=神经营养酪氨酸受体激酶;NUT=睾丸核蛋白;PD-L1=程序性死亡配体-1;RET=ret原癌基因;ROS1=c-ros癌基因1;TKI=酪氨酸激酶抑制剂;VEGF=血管内皮生长因子。
非鳞状非小细胞肺癌
从治疗的角度来看,自引进pemetrexed(培美曲塞,抗多靶点抗叶酸药物)后,“非鳞状”非小细胞肺癌(主要包括大多数腺癌和越来越少见的大细胞癌)的适当分类变得越来越重要。对晚期非鳞状非小细胞癌,铂类/培美曲塞双化疗方案已成为全球最常用的一线化疗方案,也广泛用于辅助治疗。
分子检测和组织管理
激活性EGFR基因突变的存在,可以识别对EGFR酪氨酸激酶抑制剂非常敏感的肿瘤亚群。对于晚期非小细胞肺癌,需要完成广泛的分子基因分型,至少EGFR/ALK/ROS/BRAF检测。FDA批准TRK抑制剂治疗后,NTRK1/2/3易位的检测也变得非常重要,尽管很少见。以及关于MET外显子的可操作性的新数据14跳过改变和RET易位包围了目前的目标群体)。其他分子检测见表2-1。
PD-L1检测
在过去的几年里,检查点抑制剂已经成为肺癌管理的里程碑。目前,基本上所有晚期非小细胞肺癌和广泛期小细胞肺癌患者的标准治疗都包括抗PD1或抗PD-L1联合化疗或作为单药治疗。
在肺癌治疗范式中对IHC研究的新思考
新辅助治疗后的组织学评估
略。
获得性耐药性和组织学转化
略。
结论
在诊断过程中,组织标本的管理越来越重要。粗针穿刺活检获得的一些组织条可能满足研究需要。为了最大限度地提高诊断效率,同时最大限度地减少重复检测,缩短启动治疗的周转时间,谨慎利用IHC研究是关键因素之一。
3IHC原则
简介
免疫组化(IHC)是一种可以在组织学切片中可视化蛋白质的技术;类似的方法在细胞学标本称为免疫细胞化学与IHC。
IHC检测方法和步骤
略。
结果评价和解读
不同增强系统的抗原浓度与信号强度之间的关系呈s型曲线,信号强度的差异可以半定量地分为阴性、阳性(+)、双阳性(++)和三阳性(+++)。
染色强度的测定具有主观性,在实际工作中,使用具有固有相关空间分辨率的连续显微镜物镜,可以降低主观性。这种方法首先应用于HER2检测,可能导致更一致的强度评分。强染色(+++)使用2.5×或×5物镜即可清晰可见;中度染色(++)需要×10或×20物镜才能清晰可见;弱染色(+)只有使用40×物镜才能看到。
兔和小鼠的单克隆抗体
虽然小鼠单抗广泛使用,但兔单抗更优越。
实验室自石蜡的检测
商用试剂的优点是经过了严格的测试,并且选择了最优的检测条件,从而保证检测结果的稳定。实验室自研的检测(LDT)更便宜,但需要采取相同的标准。
IHC的标准化
略。
IHC的验证
略。
质量保证
略。
结论
IHC是一种强大的诊断工具,在检测肿瘤分类和器官起源方面,IHC非常稳健(robust)然而,IHC的定性优于定量,仔细建设实验室质量体系,接受权威机构的验证,可以获得很好的半定量评估,从而应用于诊断和预测领域。
4技术方面
最近几十年来,IHC技术取得了重大进展,以实现自动化,并增强了从IHC获得的信息。本章回顾了检测和扩增系统、自动染色仪、数字成像和形态测量学的应用,以及IHC中的新兴技术。(以下技术方面从略,有兴趣者可参阅原文)














共0条评论