[导读] 编译整理:强子
病理医师都很清楚,胃肠道标本中出现炎症细胞不是什么少见的事情,甚至并不能因炎症细胞的存在而真的诊断炎症!但,某些特殊类型炎症细胞的存在会有其独特意义,如浆细胞增多、出现中性粒细胞等。
胃肠道标本中遇到肥大细胞浸润的时候,需要注意系统性肥大细胞增多及诸多功能性异常的可能。针对胃肠道中的肥大细胞病变,美国病理专家Panarelli曾在《Surg Pathol Clin》杂志发表综述,详尽介绍了累及胃肠道的肥大细胞病变组织病理学特征,并对黏膜活检中的评估提供了实用指导。为帮助大家更好的了解相关知识点并指导临床实践,我们将该文要点编译介绍如下。
概述
肿瘤性及非肿瘤性肥大细胞病变中,肥大细胞介质的释放会导致胃肠道症状,具体如腹痛、恶心、呕吐、腹泻。肥大细胞肿瘤即系统性肥大细胞增生症和肥大细胞白血病的诊断标准中,包括肥大细胞的定量、免疫组化表达异常、具有WHO提出的相关分子特征。肥大细胞介导的其他病变中,大部分都是表型正常的肥大细胞、且并无其他形态学特征。
尽管已有很多研究提出具有胃肠道症状患者的标本中黏膜内肥大细胞数量增多,但还没有广泛接受的黏膜肥大细胞基础数量范围、也没有经过验证的胃肠道肥大细胞计数异常升高判断阈值。美国过敏、哮喘学会(American Academy of Allergy,Asthma)及免疫过敏皮肤病学会(Immunology Allergic Skin Diesease Community)专家组的最新报道称,文献中的肥大细胞密度差异极大,且肥大细胞介导的病变及生理状态、反应性状态之间的肥大细胞密度存在显著重叠。因此,根据目前的数据来说,无法确定一个有意义的诊断阈值。尽管如此,对于可疑炎症性病变但并无相关证据支持的情况下,病理医师还是会遇到肥大细胞计数、免疫组化染色的要求。
正常胃肠道黏膜中的肥大细胞
肥大细胞是肠稳态及免疫的关键。这些细胞释放的组胺及前列腺素类可以调节肠蠕动及伤害性感受;还通过蛋白酶及促炎因子而调节上皮和血管的渗透性;这类细胞内还有抗微生物及抗寄生虫的蛋白而有助于黏膜屏障的维持。黏膜下及浆膜层的肥大细胞会产生类胰蛋白酶、糜蛋白酶、羧肽酶,而黏膜层的肥大细胞仅产生类胰蛋白酶。
形态学方面,肥大细胞为卵圆形,细胞核居中、深染,HE染色中胞质呈嗜碱性至透明。这些细胞单个散在于黏膜固有层及黏膜肌层,混杂在其他固有炎症细胞中而并不明显。免疫组化方面,肥大细胞表达类胰蛋白酶,这也是其分泌颗粒中的蛋白酶成分。跨膜酪氨酸激酶受体KIT(CD117)为细胞膜及胞质着色。所有肥大细胞中KIT均为阳性,而类胰蛋白酶着色在脱颗粒的肥大细胞中可能为阴性,高达5%的肥大细胞增生症病例中为阴性或弱阳性。
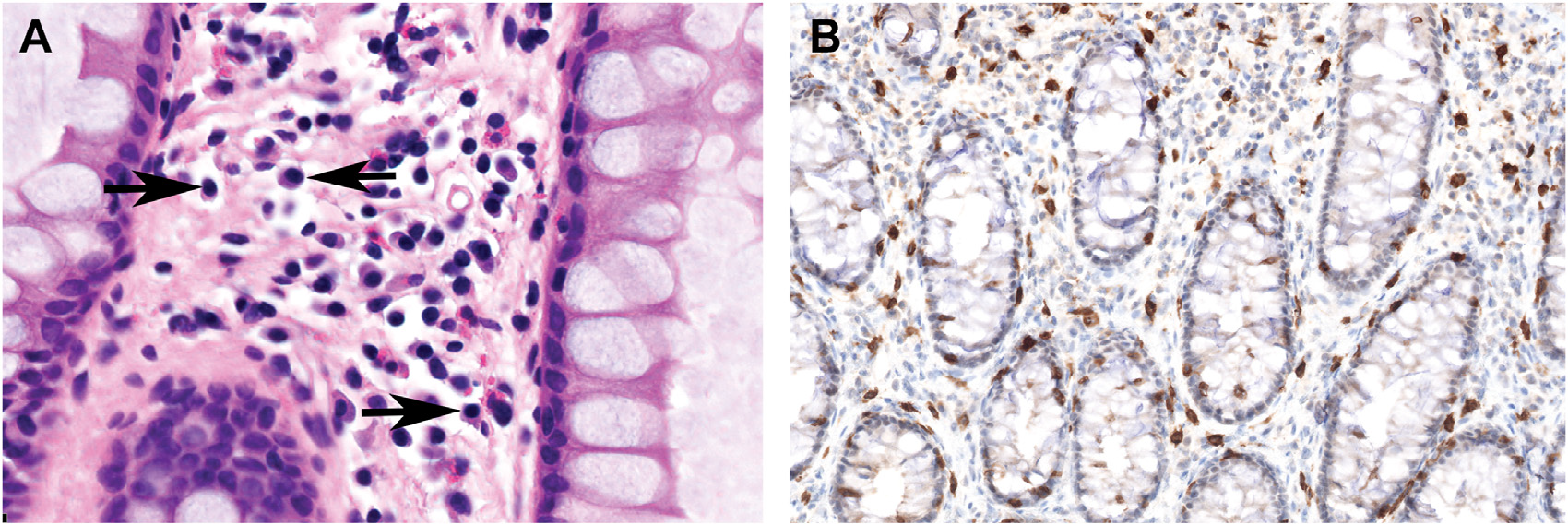 图1.(A)肥大细胞单个散在于黏膜固有层内,细胞核卵圆形、深染,胞质颗粒状;(B)免疫组化KIT,显示正常情况下在黏膜固有层内散在分布的肥大细胞。
图1.(A)肥大细胞单个散在于黏膜固有层内,细胞核卵圆形、深染,胞质颗粒状;(B)免疫组化KIT,显示正常情况下在黏膜固有层内散在分布的肥大细胞。
需要注意的是,类胰蛋白酶和CD117都不是肥大细胞所特有,因为它们都可以表达于不成熟髓系淋巴细胞,前者还可表达于部分嗜碱性细胞。据报道,肥大细胞在黏膜固有层免疫细胞中的占比为2-3%,但如前所述,文献中“正常”的报道范围宽泛,且不同研究中高度不一致。
胃肠道的系统性肥大细胞增生症
肥大细胞增生症为累及一个或多个器官系统的克隆性肥大细胞增生。皮肤肥大细胞增生症会导致色素性荨麻疹、持久性发疹性斑状毛细血管扩张、或孤立性肥大细胞瘤。系统性病变常累及骨髓、肝脏、胃肠道,且有惰性及侵袭性两种形式。惰性病程的患者发生皮肤病变,症状与肥大细胞脱颗粒有关,且有肝脾肿大。侵袭性者肿瘤负荷高的情况下可以导致营养吸收不良、门静脉高压、腹水、脾功能亢进。
系统性肥大细胞增生症的诊断,是存在一条主要标准和一条次要标准、或存在三条次要标准。主要标准是指皮肤外的部位存在≥15个肥大细胞构成的细胞簇;次要标准则包括:肿瘤性肥大细胞同时表达CD25和/或CD2,c-KIT基因中存在活性点突变D816V,血清类胰蛋白酶水平高于20ng/mL。需要注意的是,推荐用CD25进行检测,因为CD2还可以标记T细胞和NK细胞,因此可能难以解读。
肥大细胞白血病的特征是骨髓内肿瘤性肥大细胞负荷超过20%。同时有造血系统肿瘤的患者则归为系统性肥大细胞增生症、伴造血系统非肥大细胞谱系疾病。
肥大细胞增生症患者即使没有直接累及胃肠道,也常见胃肠道症状。胃肠道受累的真正几率未知,因为明确有系统性肥大细胞增生症的患者很少做胃肠镜。系统性肥大细胞增生症中的髓外肥大细胞在上皮下排列呈片状或条带样,且常伴大量嗜酸性粒细胞。肥大细胞的形态非典型,具体如细胞核呈梭形、轮廓不规则或双叶。发生于小肠时也常见结构改变,如绒毛变钝、隐窝结构不规则。还有报道称,系统性肥大细胞增生症患者上消化道活检中可仅散在肥大细胞簇、或单个散在肥大细胞并有少数嗜酸性粒细胞。
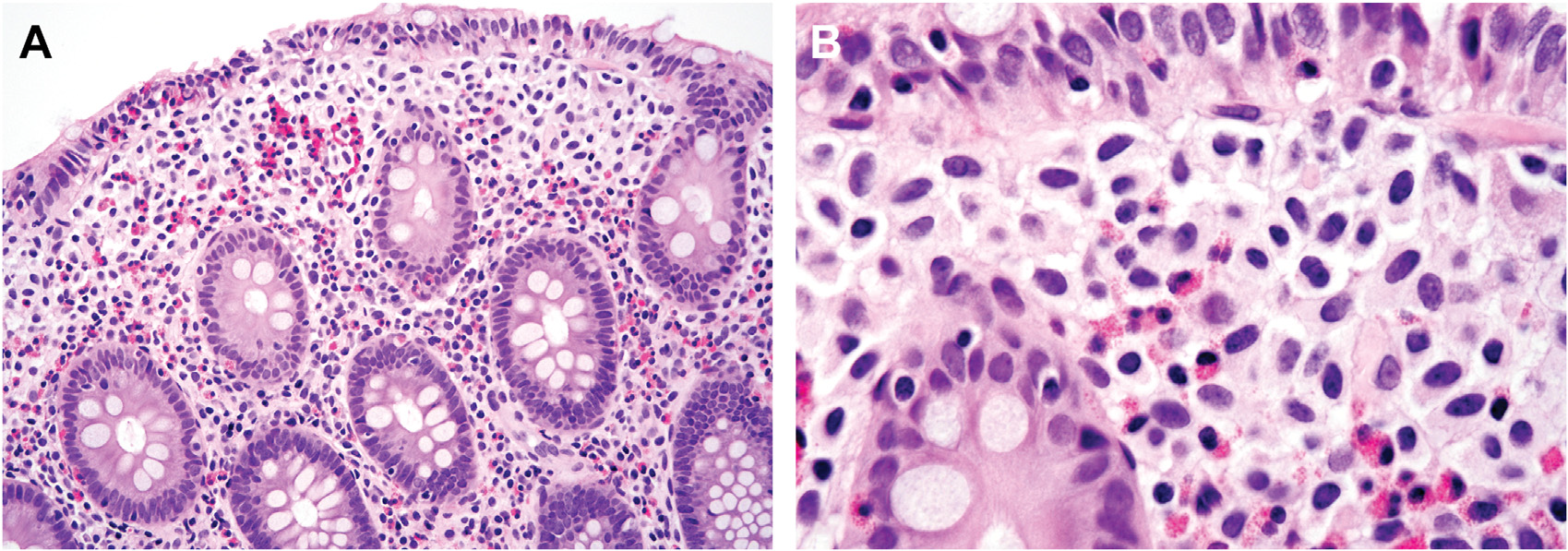 图2.系统性肥大细胞增生症中,肿瘤性肥大细胞在表浅的黏膜固有层呈条带样分布;瘤细胞具有非典型,如细胞呈梭形、有双核。
图2.系统性肥大细胞增生症中,肿瘤性肥大细胞在表浅的黏膜固有层呈条带样分布;瘤细胞具有非典型,如细胞呈梭形、有双核。
由于肥大细胞增生症患者中的肥大细胞簇可能不明显或散在,或被嗜酸性粒细胞掩盖,因此对于确诊或可疑系统性肥大细胞增生症患者建议做KIT及CD25免疫组化来确定及证实肥大细胞簇。不过,除此之外还有个别其他的情况需要做这一检测,详见后述。
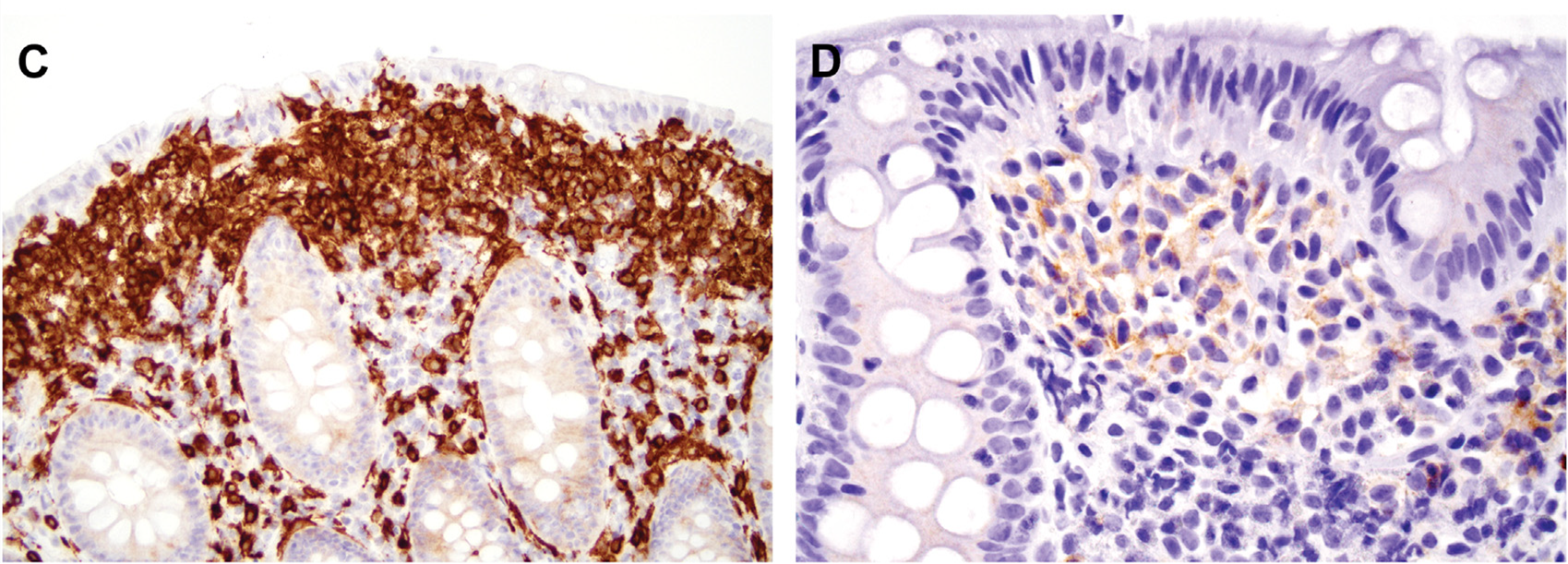
图3.(左)免疫组化KIT,显示致密的肥大细胞簇;(右)肿瘤性肥大细胞有些会异常表达CD25。
满足系统性肥大细胞增生症诊断标准的肥大细胞簇偶可见于其他方面健康患者的胃肠道黏膜中。有研究报道了2例这样的患者,在2-3年的随访期间都没有出现症状。还有研究报道了16例根据胃肠道活检而首诊系统性肥大细胞增生症的病例:部分患者为侵袭性,同时伴有皮肤和/或骨髓受累;无胃肠道外病变的患者为惰性或无症状表现(随访时间12-312个月)。有研究发现,16例伴结肠或十二指肠肥大细胞簇但并无症状的患者中,所有病例均弥漫性异常表达CD25,因此满足系统性肥大细胞增生症的诊断标准。做了骨髓活检的病例都是正常的,且所有患者在3-104个月的随访期间都一直无症状、或相关症状自发缓解。尽管这些患者都满足惰性系统性肥大细胞增生症的诊断标准,但相关研究结果表明无症状患者中这些异常的胃肠道肥大细胞簇可能并无临床意义。这种情况下,病理医师可以用描述性名称,如“非典型肥大细胞簇”,以提醒临床随访,并避免将其他方面均健康的患者归为恶性病变。
——未完待续——
点此下载原文献
参考文献
[1]Panarelli NC. Mast Cell Disorders of the Gastrointestinal Tract: Clarity out of Chaos. Surg Pathol Clin. 2023;16(4):755-764.
doi:10.1016/j.path.2023.05.010
















共0条评论