[导读] 编译整理:强子
(二)圆细胞肿瘤
具有圆细胞形态的多种肿瘤可能都会诊断不足,具体包括非霍奇金淋巴瘤、包括Merkel细胞癌在内的神经内分泌癌、黑色素瘤。
Merkel细胞癌多见于老年人的头颈部,细针穿刺涂片中大部分富于细胞,为散在圆形细胞核疏松簇状结构构成。单个瘤细胞的细胞核具有轻到中度的变异,染色质点彩状,核仁不明显,细胞核呈铸型样。此外,常见大量凋亡小体。罕见情况下,Merkel细胞癌中有胞质内淡染小体的报道。
上述形态,加之细胞块中免疫组化CK20呈逗点状着色、同时表达神经内分泌标记(如CD56),可以作出Merkel细胞癌的诊断。这些特征,加之并无淋巴腺小体、结合其他免疫组化标记,有助于鉴别Merkel细胞癌和非霍奇金淋巴瘤。当然,文献中已有Merkel细胞癌合并非霍奇金淋巴瘤的罕见病例报道。
皮肤原发的淋巴瘤可类似软组织肉瘤。临床为斑块状或表浅凸起性病变、加之细针穿刺标本中有非典型淋巴细胞和淋巴腺小体,是提示需做非霍奇金淋巴瘤谱系特异性检测的相关现实,具体如进行T细胞和B细胞的区分。
某些皮肤附属器肿瘤也可误判为恶性圆细胞肿瘤。比如文献中有毛母质瘤误判为恶性圆细胞肿瘤的报道。该组肿瘤细针穿刺涂片中细胞分布均一,为圆形至卵圆形的基底样细胞,可有菊型团样结构。有核分裂、凋亡、细胞核铸型样、巨细胞、鳞化,这些可能是有助于诊断的线索。
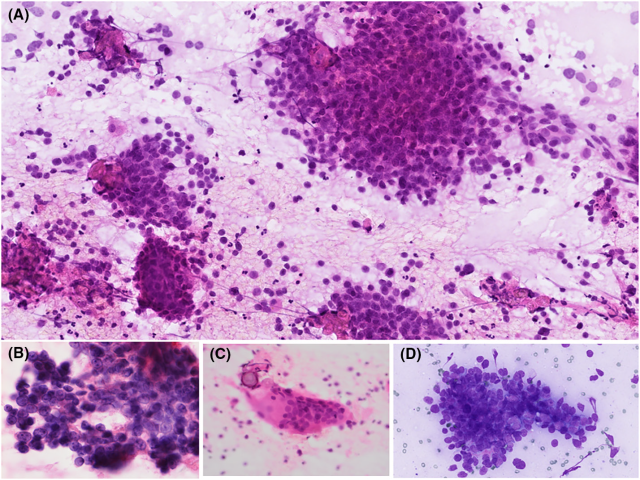
图12.毛母质瘤。(A)涂片中细胞丰富,为有黏附性的组织碎片,并有单个散在的圆形、基底样细胞,伴凋亡,同时有鳞状细胞;(B)部分有菊型团结构的细胞构成的有黏附性的组织碎片,细胞核圆形、铸型样,染色质致密,有明确核仁;(C)多核巨细胞,伴局灶钙化;(D)胞质稀少、细胞核圆形且呈铸型样的细胞构成的组织碎片。
临床生长迅速,可能是更多考虑皮肤附属器肿瘤而非恶性圆细胞肿瘤的线索,后者也包括转移性神经内分泌癌。此外,不同部位的皮肤病变应进行多次细针穿刺。此前还有研究提出,细胞病理医师穿刺、且制备酒精固定和风干涂片两种标本,更有利于诊断。仔细寻找鬼影细胞、且同时存在基底样细胞,可以作出诊断;也可见伴显著核仁的裸核。相关特征不明确的病例中,必须切除活检并行免疫组化检查以避免相关诊断陷阱,因为大部分恶性圆细胞肿瘤都是要进行化疗的。最近在毛母质瘤中也有涉及CTNNB1和FGFR2突变的报道,前者可导致基底样细胞免疫组化β-catenin阳性。
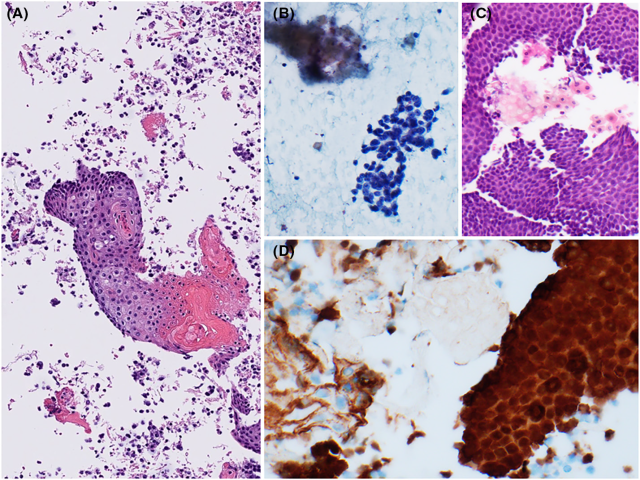
图13.毛母质瘤。(A)细胞块中,可见基底样细胞并有明确的鳞状分化区域。(B)另一例毛母质瘤,可见簇状的基底样细胞、鬼影细胞、鳞状细胞,背景为无定型的坏死表现;(C)相应细胞块,可见基底样细胞和鳞状细胞,朝向中央的是鬼影细胞;(D)细胞块免疫组化β-catenin在基底样细胞呈致密阳性,且有细胞核着色;而鳞状细胞和角化成分均为阴性。
小汗腺螺旋腺瘤也曾有过诊断为恶性圆细胞肿瘤的报道,仔细结合临床信息(如多发的表浅病灶)有助于诊断,形态学特征更是诊断的关键(如Giemsa染色切片中有透明小体或小球,细胞圆形至多边形)。
新发现的CIC重排肉瘤也应纳入圆细胞肿瘤的鉴别诊断。这是一种由圆细胞和上皮样细胞构成的肿瘤,包括了CIC::DUX4样的肉瘤,后者为相对呈簇状的未分化圆细胞肉瘤,主要报道于成人,偶有儿童患者。该组肿瘤的细胞形态与横纹肌肉瘤有所重叠,涂片中细胞丰富,背景呈虎斑状;散在单个细胞,细胞核圆形,胞质稀少至中等、颗粒状至空泡状,有显著核仁。散在有双核细胞。
免疫组化中骨骼肌分化标记阴性、且WT-1阳性而排除了更为常见的横纹肌肉瘤后,应考虑CIC重排的肉瘤可能。该肿瘤可通过FISH检出CIC重排、或RT-PCR检出特异性融合(如CIC::DUX4)而确诊。
其他新认识的罕见未分化肉瘤还有BCOR重排肉瘤,更多见于儿童患者的骨组织而罕见于软组织,具体如BCOR::CCNB3融合阳性的肉瘤。涂片中,主要为单个散在的圆形至梭形细胞,少见情况下会有横纹肌样细胞。该肿瘤主要应鉴别滑膜肉瘤。免疫组化CCNB3和BCOR阳性是促使我们进行分子检测证实相关肿瘤的重要依据。
(三)上皮样肿瘤
显著上皮样形态的软组织肿瘤也常造成诊断困难,因为此时可因上皮样形态、且常表达CK而类似癌。该组肿瘤具体包括上皮样肉瘤,软组织透明细胞肉瘤,上皮样胃肠道间质瘤。最需要鉴别的是转移癌,同时要注意鉴别具有上皮样形态的其他恶性间叶性肿瘤。
对于上皮样肉瘤来说,细针穿刺中大部分都诊断为高级别肉瘤活“可疑”上皮样肉瘤。这是由于这一病种的细胞形态学和癌、其他伴上皮样形态的肉瘤有重叠,也包括了软组织黑色素瘤、及罕见情况下的间变性大细胞淋巴瘤。
上皮样肉瘤的细针穿刺涂片中,一般为富于细胞,且为疏松黏附的二维组织碎片,并有单个散在的多边形上皮样细胞和数量不等的梭形及横纹肌样细胞。横纹肌样细胞的胞质丰富、界清,细胞核偏位,并有胞质内容物形成的包涵体,有显著核仁。常见坏死和间质性基质碎片。癌(尤其腺癌)为恶性上皮样细胞形成三维组织碎片;间质性上皮样肿瘤一般为疏松黏附的平坦表现组织碎片,其中的细胞核并不重叠:比如软组织透明细胞癌和上皮样胃肠道间质瘤。文献中还有根据某些细胞形态特征而确诊低分化滑膜肉瘤的报道,该例最初因CD99阳性而误判为了Ewing肉瘤。
软组织透明细胞肉瘤的涂片中总是细胞丰富,为伴显著核仁的多边形细胞构成。另一种由多边形细胞构成的软组织肿瘤为腺泡状软组织肉瘤,其细胞学标本表现为细胞球、假乳头、散在细胞,后者有大量界清至界不清表现的胞质且有透明小体和显著核仁;部分病例中,可见特征性的棒球拍样或针状胞质内结晶。
另一种具有显著上皮样形态、可能会误判为腺癌的间质性肿瘤是上皮样胃肠道间质瘤,还要注意鉴别神经内分泌肿瘤、淋巴造血系统肿瘤(如浆细胞肿瘤)。细针穿刺活检中表现为上皮样细胞、且来自诸如腹腔和盆腔等部位,必须注意上皮样胃肠道间质瘤的可能,因为该肿瘤具有靶向治疗的可能,即伊马替尼。
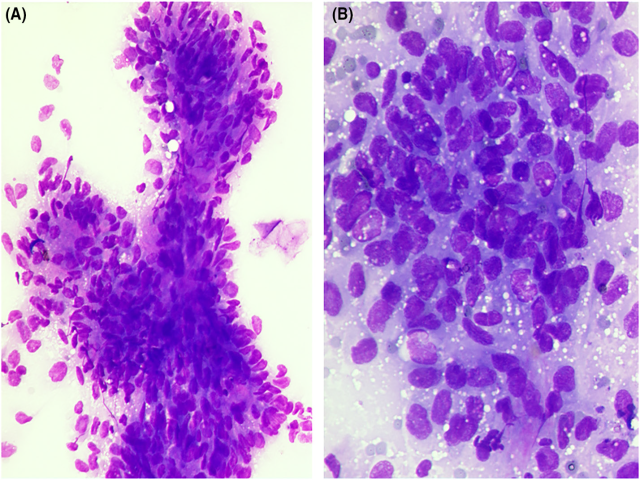
图14.一例58岁女性患者腹部肿物,本例为上皮样胃肠道间质瘤;不过细针穿刺活检诊断为恶性肿瘤,需鉴别双相型间质肿瘤和腺癌。(A)细针穿刺标本中为多边形和卵圆形细胞构成的组织碎片,穿插有血管成分;(B)单个肿瘤细胞胞质丰富、界不清,胞质内有细腻空泡。
对于上皮样肿瘤来说,辅助检查具有重要意义。仔细评估细胞形态,并选择性应用适合于细胞块和涂片的免疫组化、FISH、分子遗传学检测。上皮标记阴性,且几乎所有病例均为INI1/SMARCB1表达缺失,可以证实为上皮样肉瘤的诊断。软组织原发肿物的临床表现下,加之某些重要的细胞形态学表现,此时免疫组化TFE3阳性可以证实为腺泡状软组织肉瘤的诊断。需要注意的是,TFE3阳性还可见于几种其他的肿瘤,如易位相关的肾细胞癌、上皮样血管内皮瘤、PEComa。
软组织的透明细胞肉瘤和皮肤黑色素瘤在细胞形态学和免疫组化方面具有显著重叠,如黑素细胞标记(S100P、Melan A/MART1、HMB45、SOX10)阳性。见于具有明确的治疗意义,比如BRAF V600E突变的黑色素瘤可进行靶向治疗(如维莫非尼【vemurafenib】),因此一定要对二者做出鉴别;具体可以用FISH检测EWSR1基因重排,因为大部分透明细胞肉瘤中存在这一特征,相反,皮肤黑色素瘤并无EWSR1重排、而大部分病例以BRAF V600E突变为特征。上皮样胃肠道间质瘤可以通过免疫组化CKIT/CD117和DOG1阳性而确诊,且该肿瘤应进行风险分层并检测相关突变,如CKIT和PDGFR的突变。
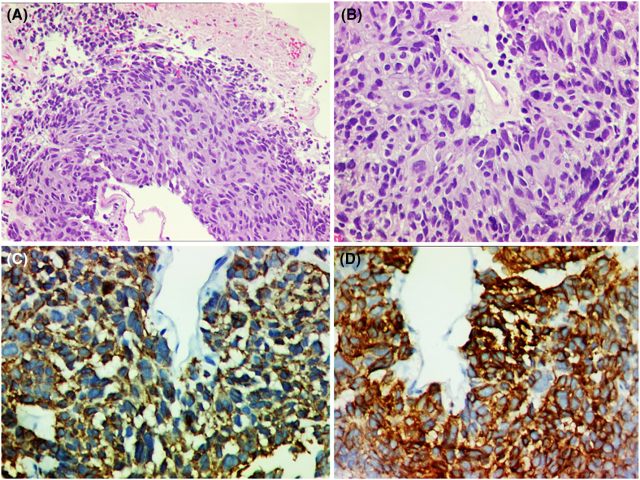
图15.(A、B)一例上皮样胃肠道间质瘤的活检标本。瘤细胞呈上皮样,细胞核具有显著非典型,散在核分裂,局灶有肿瘤坏死。免疫组化检测,CD117/CKIT阳性(C),DOG1弥漫阳性(D)。
间变性大细胞淋巴瘤发生于软组织和骨组织时,由于不太容易考虑到、且未能进行包括CD30和ALK在内的免疫组化而成为诊断陷阱。细针穿刺涂片中,表现为有黏附性的细胞簇,细胞呈多边形、浆细胞样、梭形、多形性,无非霍奇金淋巴瘤中常见的淋巴细胞胞质碎片(淋巴腺小体)。软组织或骨组织受累的情况下,尤其儿童患者中,查见特征性的核为U型或胚胎型的“标志性”大细胞,则是考虑间变性大细胞淋巴瘤而非横纹肌肉瘤的诊断线索。最终证实还需免疫组化CD30、ALK、LCA、CD3和EMA,在该组肿瘤中程度不等的阳性。
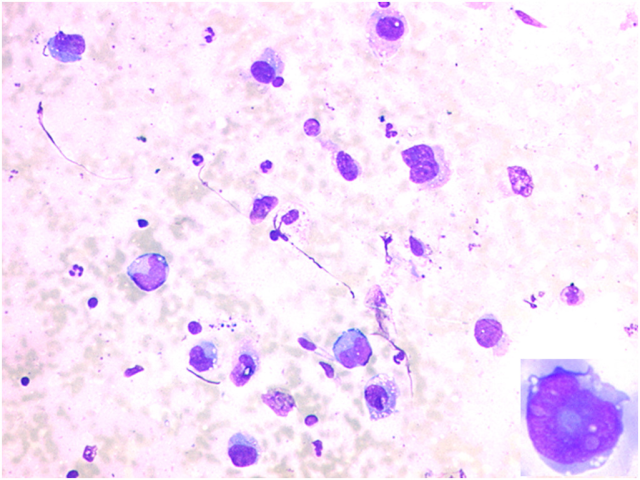
图16.一例儿童患者的间变性大细胞淋巴瘤。主要为散在的大而非典型细胞,细胞核呈U型或胚胎型。插图示标志性肿瘤细胞,细胞核呈甜甜圈样。
——未完待续——
往期回顾:
细胞病理诊断陷阱之软组织篇(一)
细胞病理诊断陷阱之软组织篇(二)
细胞病理诊断陷阱之软组织篇(三)


















共0条评论