[导读] 编译整理:魏建国,王强
鉴别诊断及图例赏析
9.脊索瘤
脊索瘤为重现脊索结构的恶性骨肿瘤,发生于颅骨、脊柱、骶尾部的中轴骨;罕见的头颈部中轴骨外发病部位有鼻咽部、鼻腔鼻窦、喉部、颈部软组织。对于儿童和年轻人来说,颅底脊索瘤要比其他部位脊索瘤更常见。
大体上,脊索瘤为实性、分叶状、胶冻样肿物,常突破受累骨的皮质、侵入相邻软组织。组织学上,脊索瘤分四个类型:经典型,软骨样,低分化,去分化。
经典型脊索瘤有纤细间隔将肿瘤分隔呈分叶状,上皮样细胞呈条索状及巢状,瘤细胞胞质透明、空泡状至弱嗜酸性不等,位于黏液样细胞外基质中。空泡状细胞体积大,胞质内有空泡状表现,细胞核小而深染、至大空泡状不等。细胞核非典型及多形性不一,可以轻度、仅偶见核分裂,至显著多形性、大量核分裂。软骨样脊索瘤内有类似肿瘤性透明软骨的基质。低分化脊索瘤内有大量上皮样细胞,细胞核大而空泡状、核仁显著,伴数量不等的横纹肌样细胞;无空泡状细胞,黏液样基质极少。去分化脊索瘤为混有经典型脊索瘤的高级别肉瘤。
脊索瘤免疫组化表达CK、EMA、S100和brachyury(TBXT基因编码),后者最为特异。INI1表达缺失是低分化脊索瘤的特征,是由于SMARCB1纯合型缺失所致。
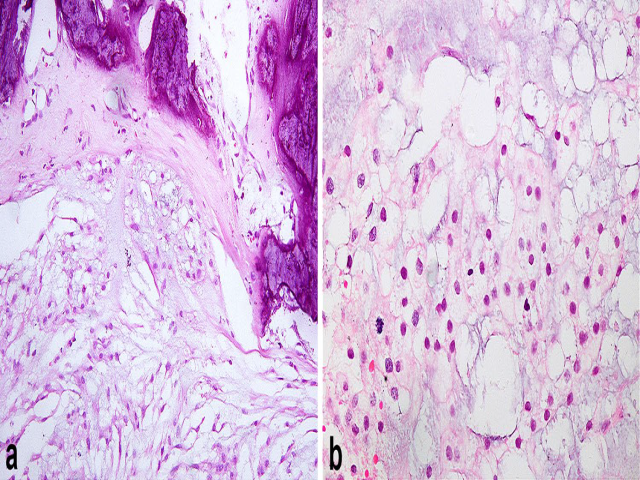
图15.(A)斜坡处脊索瘤,肿瘤细胞呈巢状、并破坏骨组织;(B)瘤细胞胞质丰富,透明至空泡状,细胞核小而深染,伴显著核分裂;
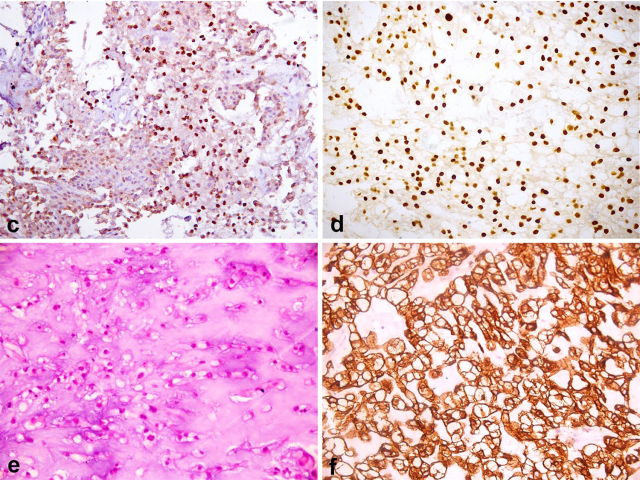
图16.脊索瘤免疫组化,细胞核表达S100(左上),且brachyury阳性(右上)。(左下)软骨样脊索瘤有大量类似透明软骨的基质,但瘤细胞表达CK(右下)。
脊索瘤需注意鉴别软骨肉瘤、骨和软组织的肌上皮肿瘤、原发及转移的癌。软骨样脊索瘤类似经典型软骨肉瘤,经典型脊索瘤可类似透明细胞型软骨肉瘤,不过透明细胞型软骨肉瘤胞质分界清晰,且常伴编织骨和破骨细胞样巨细胞。软骨肉瘤免疫组化表达S100,且常表达CK和EMA,不表达brachyury,可以作出鉴别。不过,软骨瘤中也可表达SOX9,无助于这两者的鉴别。
骨和软组织的肌上皮肿瘤罕见,组织学和免疫组化类似涎腺相应肿瘤。发生于头颈部时,曾有鼻腔鼻窦、眶周、斜坡处的报道。形态学方面为上皮样至梭形细胞,胞质透明至嗜酸性,间质为黏液样、软骨黏液样或胶原性,因此会类似脊索瘤。免疫组化和分子检测可以作出鉴别。
罕见情况下,颅底还可出现软骨样脑膜瘤,细胞呈空泡状、排列呈条索状,背景为黏液样基质,且程度不等的表达CK和EMA。此时可混有局灶的经典型脑膜瘤、淋巴浆细胞浸润,免疫组化表达SSTR2A和PR。
10.鼻硬结病
鼻硬结病罕见,为上呼吸道的持续性、进展性、慢性感染性肉芽肿,地方性流行于亚热带国家,如非洲、东南亚、印度、中美洲及北美洲、东欧部分国家、中东。非流行国家这一病变极为罕见,全球旅行及迁居可导致其在非流行国家出现。
鼻硬结病的病原体是鼻硬结克雷白杆菌(Klebsiella rhinoscleromatis),这是一种空气传播感染的革兰氏阴性杆菌。社会经济因素也影响其播散,如营养不良、卫生条件差、过度拥挤的环境。患者年龄宽泛,但最常见为年轻人,女性稍多。
最常见发病部位为鼻和鼻咽部黏膜,罕见情况下可累及喉部、气管、支气管、腭部、鼻泪管和皮肤。感染晚期,患者表现为黏膜增厚、萎缩、形成局部破坏性肿物,临床常类似恶性病变。
组织学上,最初的卡他期表现为鼻粘膜鳞状化生、伴中性粒细胞浸润,但这一时期罕见活检。增生期的特点为病原性Mikulicz细胞,即体积大的单核细胞,胞质透明或泡沫状,细胞核位于周边,常排列呈巢状,并伴富于浆细胞的浸润,有很容易识别出的Russel小体、淋巴细胞和少数中性粒细胞。Mikulicz细胞内有大量革兰氏细菌,Giemsa、Warthin-Starry、Steiner染色可以显示。也可进行克雷伯杆菌抗原免疫组化检测及组织培养、PCR检测及相应测序等。
鼻硬结病需鉴别组织细胞丰富的病变及伴透明细胞的肿瘤。Rosai-Dorfman病可累及鼻腔鼻窦,形态学表现为富于组织细胞和浆细胞的病变。淋巴结内Rosai-Dorfman病的特征性表现-吞噬现象,在结外部位一般缺失,但也曾见于鼻硬结病。Rosai-Dorfman病中的组织细胞免疫组表达S100,而鼻硬结病中Mukulicz细胞为阴性。瘤型麻风也可有片状泡沫细胞,并无浆细胞,且有大量胞质内抗酸阳性细菌。鼻硬结病与伴透明细胞的肿瘤鉴别比较简单,如肌上皮瘤、透明细胞癌、肌上皮癌,这些肿瘤免疫组化都表达CK。
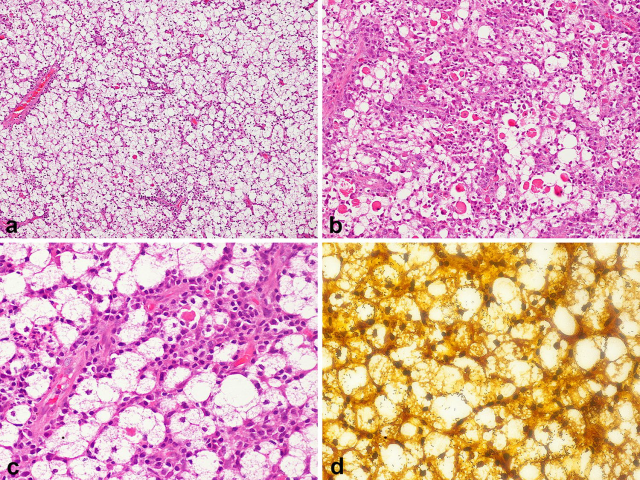
图17.(A)鼻硬结病,透明细胞成片分布,其间有纤维血管分隔;(B)可见大量浆细胞,并有显著Russel小体;(C)细胞胞质丰富,透明,空泡状至泡沫状,Warthin-Starry染色可见细胞内细菌(D)。
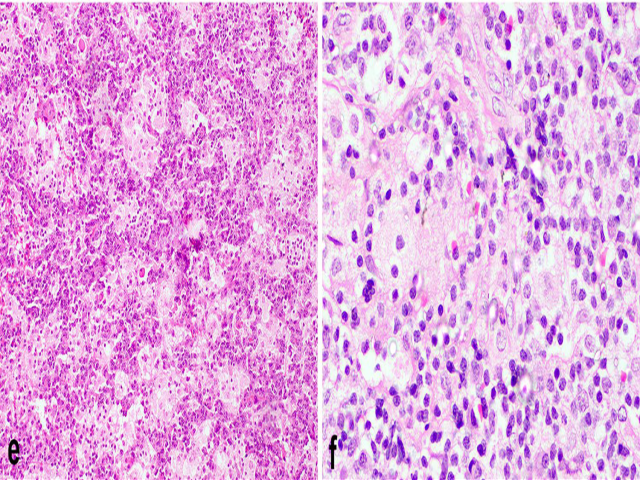
图18.(左)Rosai-Dorfman病中的组织细胞,也表现为淡粉染、泡沫状胞质,且可有吞噬现象(右)
——全文完——
往期回顾:
头颈部病理十大-透明细胞病变十大(一)
头颈部病理十大-透明细胞病变十大(二)
头颈部病理十大-透明细胞病变十大(三)

















共0条评论