第4章 腹膜
输卵管肿瘤WHO分类表5ed
1、上皮性肿瘤
9014/0 浆液性腺纤维瘤 NOS
8442/1 浆液性交界性肿瘤 NOS
8461/3 高级别浆液性癌
8380/3 子宫内膜样癌 NOS
8980/3 癌肉瘤 NOS
2、瘤样病变
输卵管旁囊肿
输卵管增生
输卵管-卵巢脓肿
结节性峡部输卵管炎
化生性乳头状病变
胎盘部位结节
黏液性化生
输卵管内膜异位症
3、混合性上皮-间叶性肿瘤
8933/3 腺肉瘤
4、生殖细胞肿瘤
9080/0 成熟性畸胎瘤 NOS
9080/3 未成熟性畸胎瘤 NOS
以下为旧版分类,供学习比较
输卵管肿瘤WHO分类表4ed
1、上皮肿瘤和囊肿
Hydatid囊肿(暂定:副中肾管囊肿)
良性上皮肿瘤
乳头状瘤
浆液性腺纤维瘤 9014/0
上皮性前驱病变
浆液性输卵管上皮内癌(STIC) 8441/2
交界性上皮肿瘤
交界性浆液性肿瘤/非典型增殖性浆液性肿瘤 8442/1
恶性上皮肿瘤
低级别浆液性癌 8460/3
高级别浆液性癌 8461/3
子宫内膜样癌 8380/3
未分化癌 8020/3
其他
黏液性癌 8480/3
移行细胞癌 8120/3
透明细胞癌 8130/3
2、瘤样病变
输卵管增生
输卵管-卵巢脓肿
结节性峡部输卵管炎
化生性乳头状瘤
胎盘部位结节
黏液性化生
子宫内膜异位
输卵管内膜异位
3、混合性上皮-间叶肿瘤
腺肉瘤 8933/3
癌肉瘤 8980/3
4、间叶肿瘤
平滑肌瘤 8890/0
平滑肌肉瘤 8890/3
其他
5、间皮肿瘤
腺瘤样瘤 9054/0
6、生殖细胞肿瘤
畸胎瘤
成熟性 9080/0
未成熟性 9080/3
7、淋巴瘤和髓系肿瘤
淋巴瘤
髓系肿瘤
输卵管肿瘤简介
现已公认,输卵管上皮是大多数卵巢和腹膜的高级别浆液性癌(HGSC)的起源部位。使用SEE-FIM(输卵管伞端切开和广泛检查)方法,我们认识到输卵管上皮内癌(STIC)在HGSC发生中的作用,能理解盆腔HGSC是单个肿瘤实体并能累及任何盆腔组织。未分化癌不再单独列出;这些肿瘤显示弥漫性生长方式并(罕见地)可能含有肿瘤巨细胞。
输卵管也是某些杂类肿瘤和病变的发病部位。输卵管已经成为重要的解剖学结构,可以解释子宫肿瘤向卵巢和腹膜的播散,以及卵巢肿瘤能种植到子宫内膜。跨输卵管迁移可以解释同时发生的累及子宫内膜和卵巢的子宫内膜样癌具有共同克隆性。
一、上皮性肿瘤
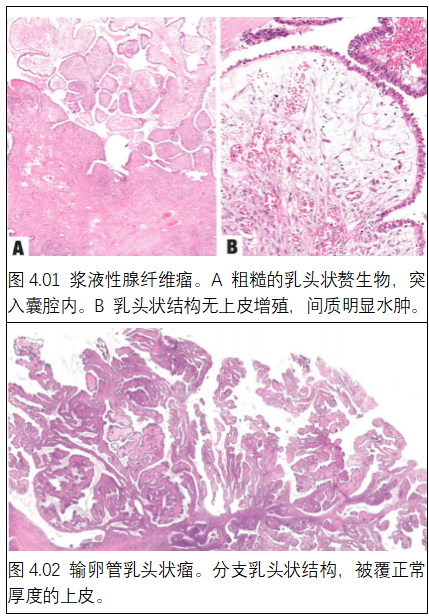
01. 输卵管的浆液性腺纤维瘤和乳头状瘤
定义
腺纤维瘤是一种良性双相性肿瘤,由输卵管上皮覆于纤维瘤间质表面所组成。乳头状瘤是一种良性乳头状肿瘤,被覆上皮细胞。
ICD-O编码
9014/0 浆液性腺纤维瘤 NOS
ICD-11编码
2F33.Y & XH5ZB5 其他特指性女性生殖器官的良性肿瘤&浆液性腺纤维瘤NOS
2F33.Y & XH17Q9 其他特指性女性生殖器官的良性肿瘤&乳头状瘤NOS
相关命名
无
亚型
无
部位
输卵管
临床特征
患有这些肿瘤的妇女大多数无症状,大多数病例是在其他妇产科疾病手术时偶然发现。腺纤维瘤主要位于伞端。乳头状瘤可导致输卵管阻塞,或无症状并疏松粘附于输卵管黏膜。
流行病学
腺纤维瘤见于10%的携带BRCA1/2突变的妇女,或有乳腺癌/卵巢癌的密切家族史,但仅见于2.5%的非高风险妇女。乳头状瘤是极罕见肿瘤。
病因学
未知
发病机制
未知
大体检查
大多数腺纤维瘤<1cm,多为肉眼可见。少见特征包括多中性性和双侧性。乳头状瘤通常表现为腔内乳头状褐色增殖,直径<3cm。
组织病理学
腺纤维瘤具有混合性上皮和间叶成分,可能呈囊性。乳头状瘤通常由纤细的分支状纤维血管支架上覆温和的无纤毛上皮。它们需要鉴别化生性乳头状瘤和反应性增生等病变。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:腺纤维瘤:良性、双相性肿瘤(上皮-间质);乳头状瘤:乳头状增殖,附于输卵管黏膜。
分期
无临床相关性
预后和预测
均为良性临床过程。
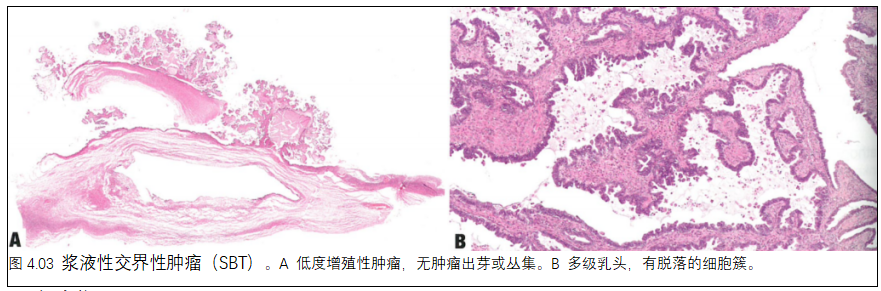
02. 输卵管的浆液性交界性肿瘤
定义
浆液性交界性肿瘤(SBT)是一种非浸润性低级别增殖性浆液性上皮性肿瘤。
ICD-O编码
8442/1 浆液性交界性肿瘤 NOS
ICD-11编码
2C74.Y & XH3ZK9 输卵管的其他特指性恶性肿瘤&浆液性囊腺瘤,交界恶性
相关命名
不推荐:非典型增殖性浆液性肿瘤
亚型
无
部位
输卵管
临床特征
患者通常表现为腹痛,年龄范围22-83岁(平均42岁)。
流行病学
罕见,文献报告<20例。
病因学
SBT可能起源于输卵管黏膜的乳头状增生。
发病机制
未知
大体检查
肿瘤大小范围2-23cm(平均4.5cm),一般位于伞端。
组织病理学
输卵管的SBT很像卵巢SBT。输卵管至今尚无确定无疑的低级别浆液性癌病例报道。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:乳头结构,不同程度地占据囊肿,衬复层上皮。
分期
大多数肿瘤保守治疗,伴或不伴分期活检。
预后和预测
单用手术切除,临床结局极好。
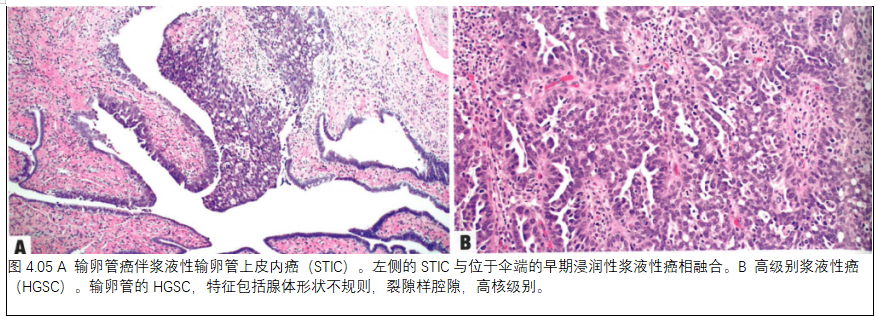
03. 输卵管的高级别浆液性癌
定义
高级别浆液性癌(HGSC)是一种输卵管起源的呈现浆液性分化的高级别上皮性肿瘤。其非浸润性形式称为浆液性输卵管上皮内癌(STIC)。其前驱病变的异型性较轻,称为浆液性输卵管上皮内病变(STIL)。
ICD-O编码
8461/3 高级别浆液性癌
ICD-11编码
2C74.0 & XH24N6 输卵管的腺癌&高级别浆液性癌
相关命名
可接受:输卵管的腺癌
亚型
无
部位
输卵管
临床特征
临床特征包括罕见的输卵管大量积水导致的三联征(腹痛、稀水样排液、盆腔肿块),并出现香肠样肿块。肿瘤通常影响输卵管,包括伞端,5%的病例为双侧性。
流行病学
流行病学类似于其他子宫外HGSC(见第1章“卵巢的高级别浆液性癌”)。在高风险人群(BRCA突变携带者)进行的预防性输卵管-卵巢切除术标本中,输卵管STIC的发生率高达5-10%,其中40%的STIC并存浸润性盆腔HGSC,而普通人群STIC<1%。
病因学
据认为肿瘤来自生育期或更年期对输卵管上皮的遗传毒性损伤。激素替代治疗的风险也升高。据报道16-43%的病例与种系BRCA突变相关。有证据表明,在播散性HGSC中,STIC和STIL之间存在线性连续性。
发病机制
据认为,无纤毛的输卵管上皮(常见)存在TP53突变,随后(少见)发生了与其他调节基因(包括BRCA1/2,PIK3CA,PTEN)功能丧失相关的扩张性生长。>90%病例检测到有害的TP53突变,并且是HGSC癌变过程的早期事件,表现为异常的免疫组化表达(弥漫性或接近弥漫性核染色,或完全阴性)。
大体检查
输卵管积水,管腔内乳头状或实性肿块,并与伞端融合。使用SEE-FIM(输卵管伞端切开和广泛检查)方法,能最大限度地检测到小灶的STIC或癌。
组织病理学
组织学等同于其他HGSC(见第1章“卵巢的高级别浆液性癌”),可能包括典型的乳头状或SET(实性、子宫内膜、移行细胞)细胞形态学。STIC是HGSC的一种非浸润性亚型,通常位于输卵管-腹膜交界部位。特征包括:形态学异常(高核质比、核增大、多形性、核深染、无纤毛细胞、丧失极性伴或不伴复层化,以及少数核分裂象),p53异常表达,Ki67高增殖指数(>10%)。STIL是一种相关病变,显示不同程度的形态学、p53和Ki67,但不够STIC的标准。
细胞学
14%的病例发现阴道/宫颈细胞学阳性。
诊断性分子病理学
不是临床诊断所必需的。
诊断标准
必要标准:主要肿块位于输卵管,而卵巢或腹膜疾病轻微,有并存的STIC;对于STIC:形态学异常(高核质比、核增大、多形性、核深染、无纤毛细胞、丧失极性伴或不伴复层化,以及少数核分裂象),p53异常表达(>75%强或中等阳性,或完全阴性),Ki67高增殖指数(>10%)。
分期
根据UICC TNM分类进行分期。
预后和预测
I期疾病,尤其是附于伞端者,5年生存率>80%。孤立性STIC显示4.5%的患者随后发生HGSC。 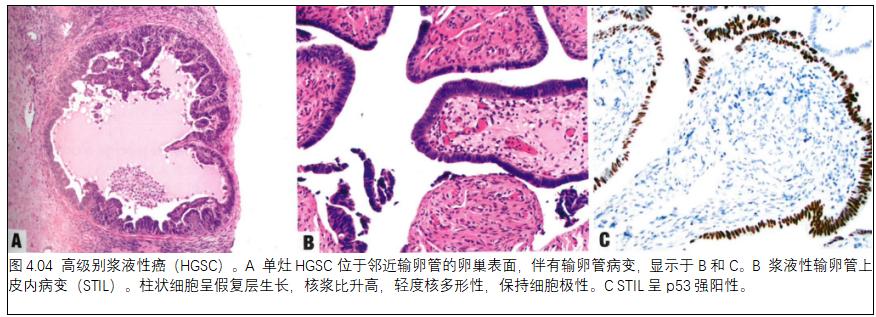
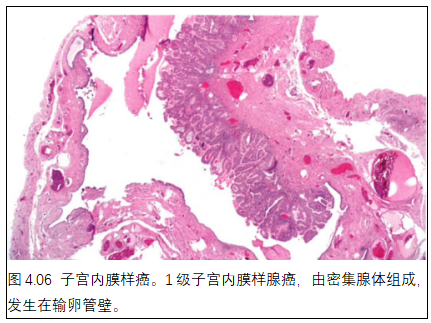
04. 输卵管的子宫内膜样癌
定义
子宫内膜样癌是一种恶性上皮性肿瘤,呈现不同比例的腺样、乳头状和实性结构,细胞显示子宫内膜样分化。
ICD-O编码
8380/3 子宫内膜样癌 NOS
ICD-11编码
2C74.0 & XH0SD2 输卵管的腺癌&子宫内膜样腺癌 NOS
相关命名
可接受:子宫内膜样腺癌
亚型
无
部位
输卵管
临床特征
输卵管的子宫内膜样癌可表现为盆腔肿块或腹痛,也可能是偶然发现,最常见于输卵管的远端2/3。
流行病学
内膜样癌是输卵管的第二常见癌。子宫内膜活检应当能排除同时发生的或转移性癌。
病因学
未知
发病机制
II型干细胞过度生长可能与子宫内膜样癌、β-catenin阳性输卵管子宫内膜样上皮内肿瘤/非典型增生和β-catenin阳性子宫内膜样输卵管癌有关;这就像子宫内膜的子宫内膜样癌,提示一种可能的癌变次序。
大体检查
子宫内膜样癌是黄色、质脆易碎的肿块,导致输卵管扩张,范围0.4-6cm。
组织病理学
形态学就像子宫内膜的子宫内膜样癌(见第6章“子宫体的子宫内膜样癌”)。输卵管的子宫内膜样癌常显示实性生长、梭形细胞和小腺体区域,可能类似午菲管起源的女性附件肿瘤。偶尔,肿瘤可以显著的梭形细胞表现伴鳞样分化或骨化生,导致与癌肉瘤混淆。不像浆液性癌,内膜样癌呈WT1阴性且p53常为野生型。鉴别诊断主要是转移性子宫内膜样癌,包括来自卵巢的子宫内膜样癌的播散。其他鉴别包括显微镜下卵巢外性索增殖和午菲管起源的女性附件肿瘤。
细胞学
进展期病例的盆腔冲洗液可发现恶性细胞。
诊断性分子病理学
无临床相关性
诊断标准
必要标准:输卵管壁上密集的子宫内膜样腺体增殖伴或不伴鳞状化生;低级别肿瘤可根据HE染色诊断子宫内膜样分化。
理想标准:与结构特征不成比例的弥漫性高级别异型性,应怀疑浆液性癌的可能性;WT1阴性;p53野生型;正常子宫内膜。
分期
根据UICC TNM分类进行分期。
预后和预测
预后取决于分期。大多数病例为低分期,不侵犯伞端,预后较好。位于伞端和/或深部浸润是不利预后因素。
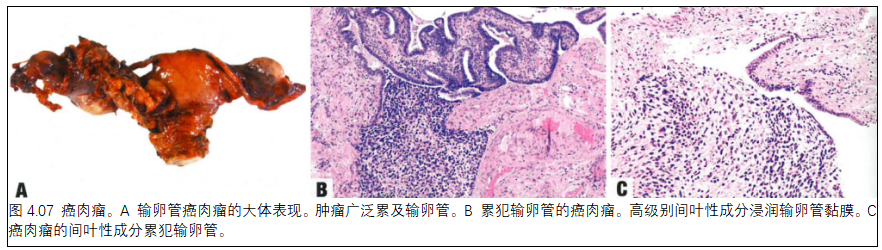
05. 输卵管的癌肉瘤
定义
癌肉瘤是一种双相性肿瘤,由高级别癌性和肉瘤性成分组成。
ICD-O编码
8980/3 癌肉瘤 NOS
ICD-11编码
2C72.3 子宫韧带、子宫旁或子宫附件的癌肉瘤
相关命名
不推荐:恶性苗勒混合瘤(MMMT)
亚型
无上皮样恶性间皮瘤,肉瘤样恶性间皮瘤,双相性恶性间皮瘤
部位
输卵管
临床特征
输卵管的癌肉瘤表现为盆腔肿块,伴腹痛或腹胀。
流行病学
罕见,文献主要是病例报道。
病因学
有人提议,可能起源于同时发生的浆液性输卵管上皮内癌。
发病机制
据报道,与浆液性输卵管上皮内癌有关。
大体检查
输卵管的肿块性病变。
组织病理学
这种双相性肿瘤由高级别上皮性和间叶性成分组成,就像卵巢、子宫内膜等女性生殖道部位发生的相应肿瘤。异源性成分,最常见软骨肉瘤,为肉瘤性成分的主体。见第6章“子宫体的癌肉瘤”。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:高级别恶性上皮性和间叶性成分。
理想标准:免疫组化证实特异性间叶性分化。
分期
根据UICC TNM分类进行分期。
预后和预测
预后比原发性输卵管癌更差。
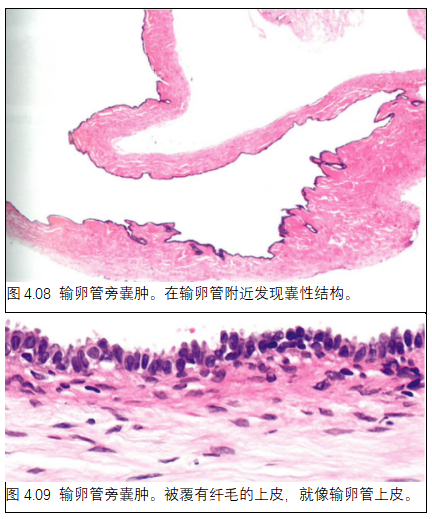
二、瘤样病变
1. 输卵管旁囊肿
定义
输卵管旁囊肿是一种囊性结构,见于卵巢和输卵管之间,常被覆有纤毛的上皮。
ICD-O编码
无
ICD-11编码
GA17.Y 输卵管的其他特指性获得性异常
相关命名
可接受:水泡囊肿(hydatid cyst)
不推荐:Morgagni水泡囊肿(hydatid of Morgagni)
亚型
无
部位
输卵管(位于输卵管旁)
临床特征
输卵管旁囊肿表现为附件肿块或囊肿。可能因快速增大、扭转、破裂或出血而引起症状。
流行病学
发生率不明,儿童和青春期可能高达7.3%。
病因学
输卵管旁囊肿可能来自间皮或苗勒管(副中肾管)残迹。
发病机制
未知
大体检查
输卵管旁囊肿是简单的薄壁的充满液体的囊肿,见于输卵管和卵巢之间。
组织病理学
输卵管旁囊肿衬立方形或有纤毛的上皮,就像输卵管上皮。罕见情况下,它们可位于囊腺瘤、浆液性交界性肿瘤或癌内。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:位于输卵管旁;囊肿衬有纤毛的上皮。
分期
无临床相关性
预后和预测
良性。
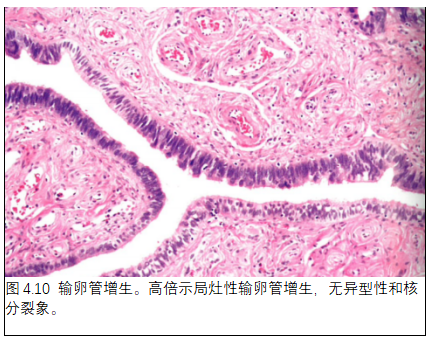
2. 输卵管增生
定义
输卵管增生是输卵管的良性上皮性增殖。
ICD-O编码
无
ICD-11编码
GA17.Y 输卵管的其他特指性获得性异常
相关命名
无
亚型
无
部位
输卵管
临床特征
输卵管增生是偶然发现。
流行病学
输卵管增生可伴发炎症或间皮增殖。这是一种常见的非肿瘤现象。
病因学
与BRCA突变无关。
发病机制
未知
大体检查
无临床相关性
组织病理学
最常见模式是出现孤立性局灶性假复层并失去极性,无核异型性或核分裂象活性。如果是旺炽性增生或范围广泛,可能貌似肿瘤,并伴有急性或慢性输卵管炎。当管腔内增生的输卵管细胞出现乳头和小的圆簇状细胞、伴或不伴沙粒体时,称为乳头状输卵管增生。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:局灶性假复层;失去极性;无核异型性或核分裂象活性的证据。
分期
无临床相关性
预后和预测
输卵管增生为良性。临床应关注伴发炎症和卵巢浆液性交界性肿瘤的可能性。
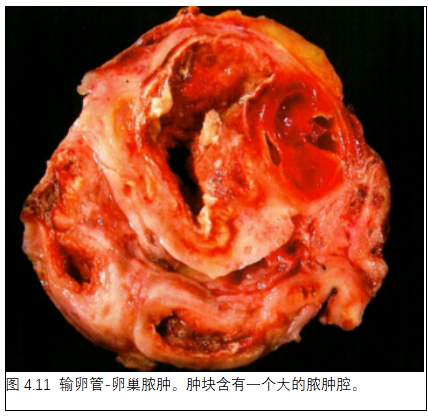
3. 输卵管-卵巢脓肿
定义
输卵管-卵巢脓肿是纤维炎症性肿块,累及远端输卵管、卵巢,偶尔累及其他盆腔器官。
ICD-O编码
无
ICD-11编码
GA05.3 输卵管-卵巢脓肿
相关命名
可接受:输卵管炎
亚型
无
部位
输卵管
临床特征
输卵管-卵巢脓肿通常表现为附件肿块(通常双侧),伴发热、下腹痛或盆腔痛、阴道排液和白细胞增多。
流行病学
输卵管-卵巢脓肿发生在上生殖道感染后的育龄期妇女。
病因学
输卵管-卵巢脓肿盆腔炎症性疾病的晚期并发症。常有多种病原体,尤其是厌氧菌;放线菌和分枝杆菌可致病。可能与器械操作和糖尿病有关。
发病机制
输卵管-卵巢脓肿可能与子宫内膜异位症有关,罕见与宫内节育器有关。
大体检查
输卵管和卵巢的解剖结构显著扭曲。
组织病理学
有累及输卵管和卵巢的破坏性急性和慢性炎症、坏死、脓肿形成和纤维化。可能并发子宫内膜异位症。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:累及输卵管和卵巢的炎症。
分期
无临床相关性
预后和预测
良性。与子宫内膜异位症和糖尿病有相关性
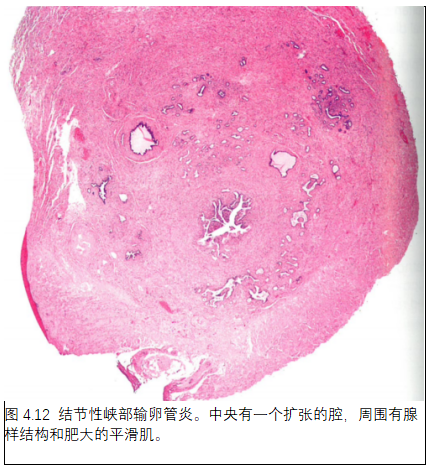
4. 结节性峡部输卵管炎
定义
结节性峡部输卵管炎是输卵管上皮的一种憩室病变,伴平滑肌肥大和/或增生。
ICD-O编码
无
ICD-11编码
GA10.9 结节性峡部输卵管炎
相关命名
无
亚型
无
部位
输卵管
临床特征
输卵管有结节状瘢痕形成。影像学检查,输卵管可能无明显异常,或随着疾病发展,显示瘢痕形成和结节。
流行病学
发生率0.6-11%。与不育症和异位妊娠具有强相关性。病变主要位于峡部(72%)、同时发生于峡部和壶腹部(28%)。较常见于右侧(63%)。
病因学
未知
发病机制
未知
大体检查
病变含有一个或多个不连续的质硬结节,位于远端输卵管,被覆光滑的正常浆膜。
组织病理学
输卵管的峡部/远端部分显示不同程度的增大,扩张的腺体结构被覆有纤毛的、柱状上皮。腺体结构被肥大的平滑肌所围绕。有人提议,根据显微镜下被覆输卵管上皮的腔在输卵管肌层的深度进行分类。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:大小不一的扩张的腺体结构,被覆有纤毛的柱状上皮,被肥大的平滑肌所围绕。
分期
无临床相关性
预后和预测
良性;与不育症有关。
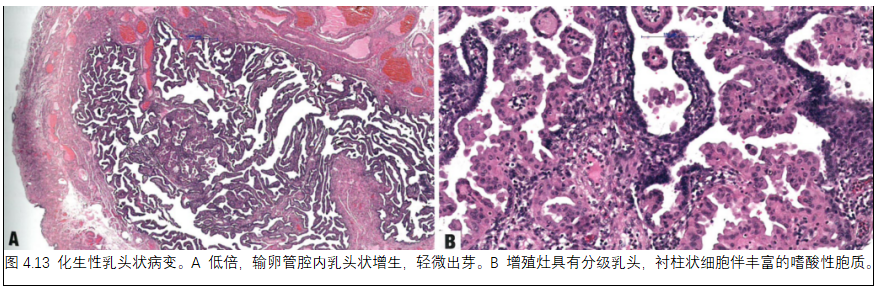
5. 化生性乳头状病变
定义
化生性乳头状病变是一种罕见的化生性病变,非典型细胞在输卵管腔内乳头状增生,见于产后妇女。
ICD-O编码
无
ICD-11编码
GA17.Y 输卵管的其他特指性获得性异常
相关命名
无
亚型
无
部位
输卵管
临床特征
常见于产后妇女。
流行病学
罕见,仅有病例报道。
病因学
未知
发病机制
一项研究使用微卫星分析,显示低比例的等位基因失衡指数,即浆液性交界性肿瘤所见的微小染色体变化,提示这两种实体之间的相关性。最近一项研究显示,1例化生性乳头状肿瘤存在PTEN表达缺失和胞质WT1免疫组化表达。未发现KRAS或BRAF突变。
大体检查
无临床相关性
组织病理学
特征是显微镜下发现输卵管腔内乳头状增殖,由独特的柱状细胞组成,含有丰富的嗜酸性胞质,无显著核异型性或核分裂象,有轻微的出芽和假复层,就像卵巢浆液性交界性肿瘤。也可能出现嗜酸性化生和黏液性化生。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:输卵管腔内乳头状增殖,衬轻度非典型柱状细胞伴丰富的嗜酸性胞质。
分期
无临床相关性
预后和预测
良性。
6. 胎盘部位结节
定义
胎盘部位结节是一种由绒毛膜型中间滋养细胞组成的瘤样良性病变,。
ICD-O编码
无
ICD-11编码
GA17 & ZH1RM5 输卵管的获得性异常&胎盘部位滋养细胞肿瘤
相关命名
无
亚型
无
部位
输卵管
临床特征
输卵管发生的胎盘部位结节是偶然发现,常发生在妊娠后数周甚至数年。
流行病学
非常少见。
病因学
来自残留的异位的胎盘种植部位。
发病机制
临床病理学和分子研究表明,胎盘部位结节/斑块很起源于自绒毛膜型中间滋养细胞(与绒毛膜有关)而不是种植部位的中间滋养细胞。
大体检查
表现为输卵管的结节。
组织病理学
胎盘部位结节/斑块表现为小的不连续的结节或含有滋养细胞巢的多个病变,埋陷于丰富的嗜酸性细胞外基质中(见第7章“胎盘部位结节和斑块”)。病变周围常有相对致密的淋巴细胞浸润。免疫组化,使用中间滋养细胞(尤其是绒毛膜型)特异性的标记物,包括HSD3B1和p63,有助于鉴别诊断。这些标记物在上皮样滋养细胞肿瘤及其他滋养细胞肿瘤中也是阳性。
细胞学
诊断性分子病理学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:小的不连续的结节,或含有滋养细胞巢的多个病变,埋陷于丰富的嗜酸性细胞外基质中。
分期
无临床相关性
预后和预测
胎盘部位结节/斑块可能转变为上皮样滋养细胞肿瘤,后者具有恶性潜能。
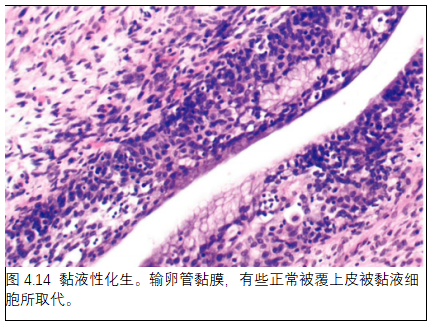
7. 黏液性化生
定义
黏液性化生是由温和的黏液细胞取代了输卵管的部分正常被覆上皮。
ICD-O编码
无
ICD-11编码
GA17 输卵管的获得性异常
相关命名
无
亚型
无
部位
输卵管
临床特征
黏液性化生报道不足。它很可能是偶然发现。它可能与妇科肿瘤并发。也可能是广泛的输卵管取材的结果。黏液性化生通常是单侧和单灶。
流行病学
未知
病因学
黏液性化生可能并发于Peutz-Jeghers综合征。
发病机制
未知
大体检查
肉眼不可见
组织病理学
输卵管被覆上皮的一部分被单层形态学温和的黏液细胞所取代。可能伴有慢性炎症及其他化生,如,移行细胞化生。鉴别诊断包括高分化黏液性肿瘤向输卵管的播散,可能产生无法区分的形态学表现,但免疫组化能反映原发癌。黏液性化生呈CK7和CK20阳性。一份报道中表达HIK1083、claudin-18和MUC6。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:在排除黏液性癌的前提下,发现温和的黏液细胞增殖。
分期
无临床相关性
预后和预测
良性
8. 输卵管内膜异位症
输卵管内膜异位症是一种良性疾病,输卵管发病比腹膜少见(见第3章“腹膜的输卵管内膜异位症”)。
三、混合性上皮-间叶性肿瘤
1. 腺肉瘤
定义
腺肉瘤是一种双相性肿瘤,由良性腺体成分和恶性、通常低级别的间叶成分组成。
ICD-O编码
8933/3 腺肉瘤
ICD-11编码
2C74.Y & XH5544 输卵管的其他特指性恶性肿瘤&腺肉瘤
相关命名
可接受:中胚层腺肉瘤
亚型
无
部位
输卵管(最常见于腔内)
临床特征
无特有的临床特征;肿瘤可能表现为胸腔或子宫肿块(比较:第1章“卵巢的腺肉瘤”;第6章“子宫体的腺肉瘤”)。
流行病学
输卵管的腺肉瘤极少见。
病因学
未知
发病机制
未知
大体检查
罕见的肿瘤表现为输卵管腔内息肉样肿块。
组织病理学
输卵管的腺肉瘤类似于子宫的相应肿瘤。见第6章“子宫体的腺肉瘤”。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:低级别恶性间质夹杂良性腺体。
分期
根据UICC TNM分类进行分期。
预后和预测
无临床相关性
四、生殖细胞肿瘤
1. 输卵管的畸胎瘤
定义
畸胎瘤是一种起源于两种至三种胚层(外胚层、中胚层和/或内胚层)细胞的肿瘤。
ICD-O编码
9080/0 成熟性畸胎瘤 NOS
ICD-11编码
2F33.Y & ZH3GV5 其他特指性女性生殖器官的良性肿瘤&畸胎瘤,良性
相关命名
可接受:成熟性囊性畸胎瘤;皮样囊肿
亚型
不成熟性畸胎瘤 NOS
部位
输卵管
临床特征
患者通常是未经产妇。
流行病学
输卵管的畸胎瘤罕见;不成熟性畸胎瘤或恶性转化极罕见。
病因学
未知
发病机制
未知
大体检查
输卵管的畸胎瘤通常是小的实性的输卵管腔内肿块,但也可能是囊性、直径大至20cm。
组织病理学
输卵管的畸胎瘤组织学类似于卵巢的相应肿瘤。见第1章“卵巢的成熟性畸胎瘤”和“卵巢的不成熟性畸胎瘤”。
细胞学
无临床相关性
诊断性分子病理学
无临床相关性
诊断标准
必要标准:良性成熟性外胚层、中胚层和/或内胚层成分;不成熟性畸胎瘤含有不成熟神经内胚层组织。
分期
无临床相关性
预后和预测
通常是良性肿瘤,除外不成熟性畸胎瘤和发生恶性转化的情况。

























共0条评论