[导读] 编译整理:强子
肿瘤病理诊断中,一个重要的问题就是对肿瘤级别进行判定。这方面病理医师最常用的方案是高、中、低分化;当然以往也曾有过高、中、低级别的说法。负责任的病理医师会和临床同仁及患者沟通,高、中、低分化,大致分别相当于低、中、高级别,可千万别弄混!
不过,我们都知道,病理总是存在各种例外!比如第五版世界卫生组织甲状腺肿瘤分类方案中,高级别、滤泡细胞来源的癌又分为分化型高级别甲状腺癌(differentiated higy-grade thyroid carcinoma,DHGTC)、低分化甲状腺癌(poorly differentiated thyroid carcinoma,PDTC)。这两种肿瘤中的高级别和低分化之间有什么差异吗?针对这两种肿瘤,美国克利夫兰医学中心勒纳医学院专家Cracolici及芝加哥大学专家Cipriani曾在《Endocr Pathol》发表文章专门进行了比较分析。为帮助大家更好的了解相关问题并避免实际工作中的误诊误判,我们将该文要点编译介绍如下。
简介
分化型高级别甲状腺癌、低分化甲状腺癌均属甲状腺滤泡细胞来源的高级别、非间变性恶性肿瘤。其实甲状腺内的高级别恶性肿瘤还有非滤泡细胞来源的(如髓样癌)及间变性甲状腺癌,本文不做讨论。甲状腺病变中,高级别癌的诊断纠结已有几十年。对于甲状腺高级别癌的定义性特征,也持续了至少相同的时间。相关问题主要在于肿瘤级别是对肿瘤固有的生物学行为的评估),而肿瘤分化是从组织学角度来反应级别,且诊断意见的可重复性差。都灵标准确定了高级别甲状腺癌中一种重要类型的现代诊断指南,也就是低分化甲状腺癌。第五版世界卫生组织神经内分泌肿瘤分类方案中,重申了低分化甲状腺癌的诊断标准,并确定了第二种肿瘤类型-分化型高级别甲状腺癌。这两个病种的诊断都经过了独立验证,确定为侵袭性甲状腺病变,但这两者之间的临床病理特征存在显著重叠,且治疗也相似。其实,分化型高级别甲状腺癌的出现,为病理医师遇到其他侵袭性特征不符合都灵标准、但又不满足间变性甲状腺癌诊断标准的病例提供了定义明确的选择项。这两种肿瘤的具体特征,详见表1。
表1.高级别、非间变性、滤泡细胞来源甲状腺癌的临床病理特征及分子特征总结
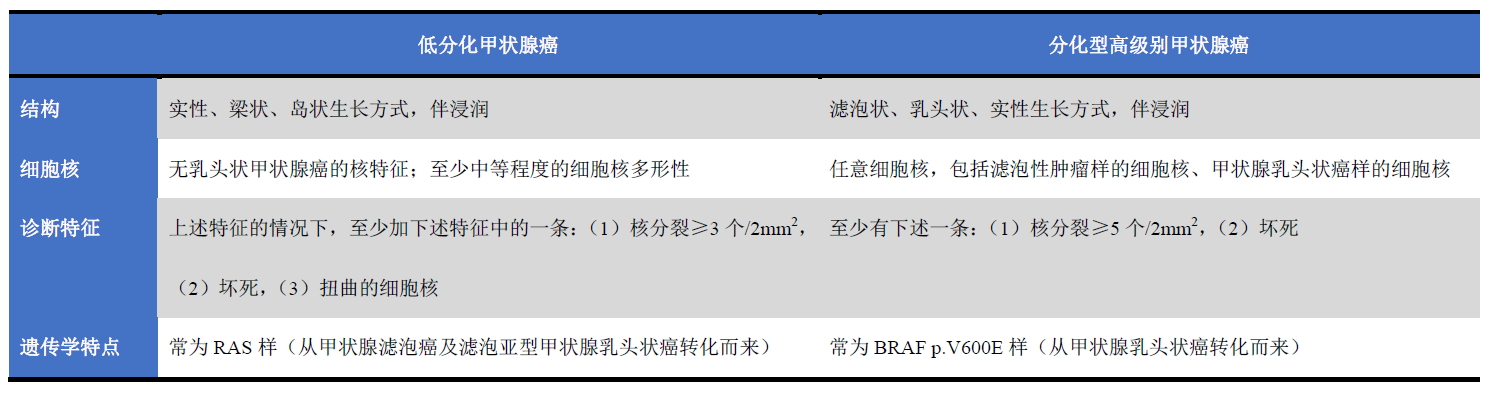
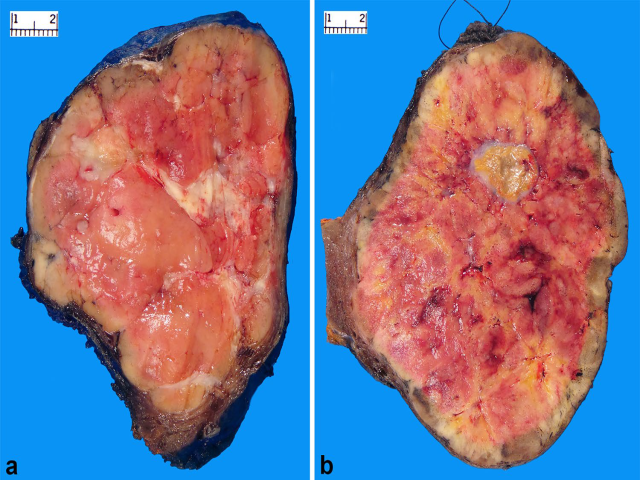
图1.高级别甲状腺癌,肿物常较大,且大体伴实性、肉质样区域,病变内有纤维束。边界不规则,提示有广泛腺内侵犯。(a)境界不清的黄-绿色区域,可能提示肿瘤坏死,应注意对其取材进行组织学检测;(b)可见多个出血灶。
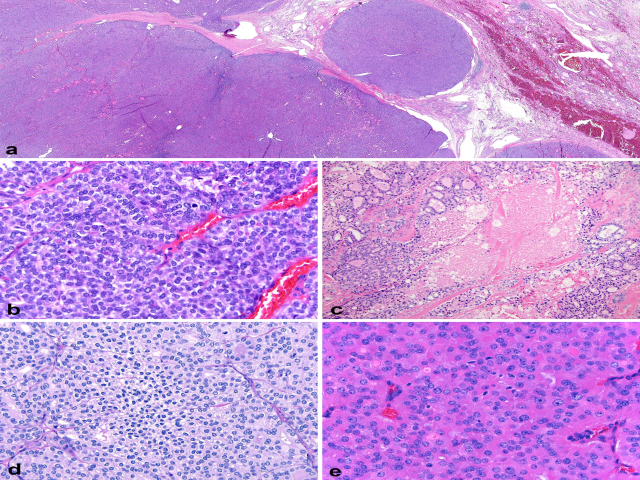
图2.低分化甲状腺癌,(a)本例为实性生长,伴多个腺内播散的实性结节。(b)细胞偶见核分裂,形成实性片状结构,背景为富于血管的间质;(c)局灶可见真正的肿瘤坏死,表现为瘤细胞残影,周边有数量不等的肿瘤细胞;无纤维化、组织细胞及含铁血黄素,如存在这些特点,应注意是否为此前活检部位;(d)细胞核形态不一,从圆形至卵圆形、伴细腻或点彩妆染色质,至小而褶皱、深染、葡萄干样(所谓扭曲的细胞核)不等。(e)部分低分化甲状腺癌可能形态学完全为嗜酸性细胞表现,诊断标准与非嗜酸性的癌相同。
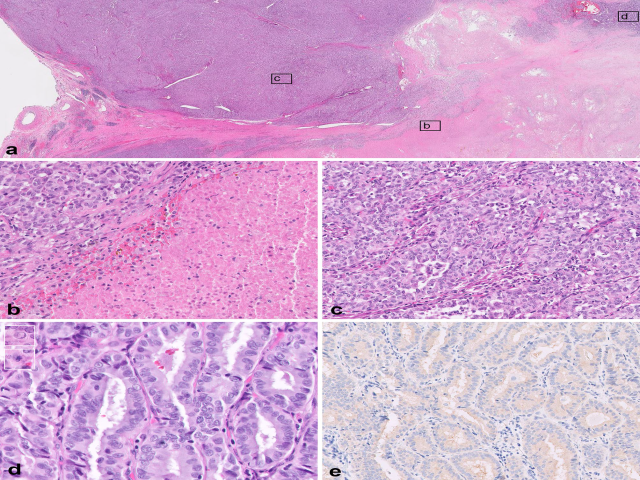
图3.分化型高级别甲状腺癌形态学表现多样,(a)本例为高级别乳头状癌、周围伴大片地图样坏死(b);(c)部分区域呈实性生长,但细胞核仍有增大、重叠、褶皱、透明表现及甲状腺乳头状癌样核特征,胞质丰富嗜酸性;(d)其他区域可见乳头及滤泡结构,并有核内假包涵体及核分裂(插图所示);(e)免疫组化BRAF VE1检测为胞质弥漫阳性,提示BRAF p.V600E突变。
该文还提出了滤泡细胞来源高级别甲状腺癌的诊断方案,详见图4。
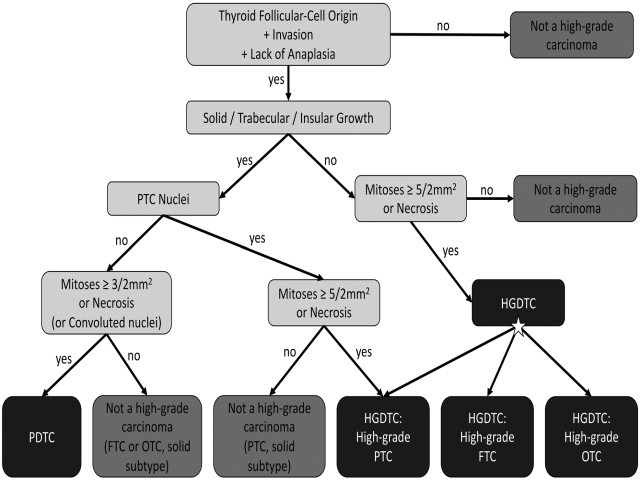
图4.滤泡细胞来源高级别甲状腺癌诊断方案。
详解:
1.首先确定为滤泡细胞来源、有浸润、无间变性特点,如不满足这三点,则不是高级别癌;
2.满足1的情况下,观察是否为实性、梁状、岛状生长。如不是该生长方式,评估核分裂是否≥5个/2mm2、或有坏死,这两点不满足,也不是高级别癌;这两条满足之一,为分化型高级别甲状腺癌,可进一步分为高级别乳头状癌、高级别滤泡癌、高级别嗜酸细胞癌,具体取决于背景中癌的组织学特征;
3.满足1,且为实性、梁状、岛状生长方式,则评估有无甲状腺乳头状癌的细胞核特征:(A)有甲状腺乳头状癌细胞核特征的情况下,评估核分裂是否≥5个/2mm2、或有坏死,这两点满足其一,则为分化型高级别甲状腺癌中的高级别甲状腺乳头状癌;这两点均不满足,则不是高级别癌,可能被是实性亚型甲状腺乳头状癌;(B)无甲状腺乳头状癌细胞核特征的情况下,评估核分裂是否≥3个/2mm2、或有坏死、或为扭曲的细胞核,满足其一,则为低分化甲状腺癌;均不满足,则不是高级别癌,而是滤泡癌、或实性亚型嗜酸细胞癌。
对于呈实性生长的甲状腺癌来说,需注意实性亚型乳头状癌、实性/梁状亚型滤泡癌、实性/梁状嗜酸细胞癌等;相反,对于细胞核显著多形性、未分化上皮样、鳞状、梭形(肉瘤样)形态的癌来说,需考虑间变性癌。严格按照上述标准,基本可以鉴别出来。
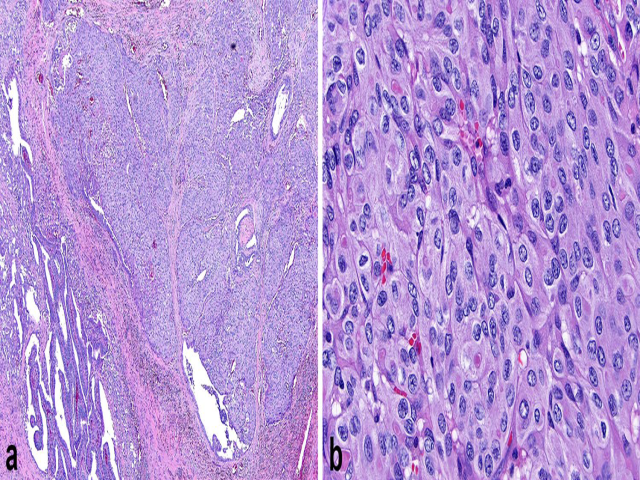
图5.甲状腺高级别非间变性癌的鉴别诊断,需注意实性生长的高分化癌,如(左)伴实性生长的乳头状癌,(右)实性区仍有乳头状癌的核特征(增大、卵圆形、重叠排列、核轮廓不规则、核沟、染色质透明表现),但并无坏死和核分裂的增加。
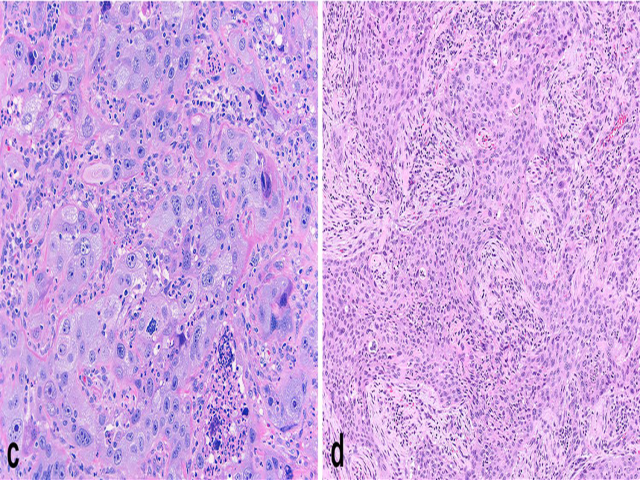
图6.(左)甲状腺间变性癌,具有显著多形性,核分裂显著且有非典型核分裂,伴中性粒细胞浸润。(右)甲状腺鳞状细胞癌为间变性癌的亚型之一。这类病例中常见BRAF p.V600E突变。
鉴别诊断中还要注意,年轻患者的甲状腺乳头状癌可表现为NTRK融合的肿瘤。NTRK重排的甲状腺癌常表现为浸润性肿瘤结节、伴淋巴管和/或血管侵犯,且常有腺外播散。形态学常为滤泡状结构,但也有典型甲状腺乳头状癌、混合型生长的报道。NTRK融合甲状腺乳头状癌的细胞核非典型可能要比经典型甲状腺乳头状癌核特征更为轻微。如果有坏死、和/或核分裂增加,则可能会满足分化型高级别甲状腺癌的诊断标准,且可能在并无经典型高级别特征的情况下就出现局部和/或远处的转移。
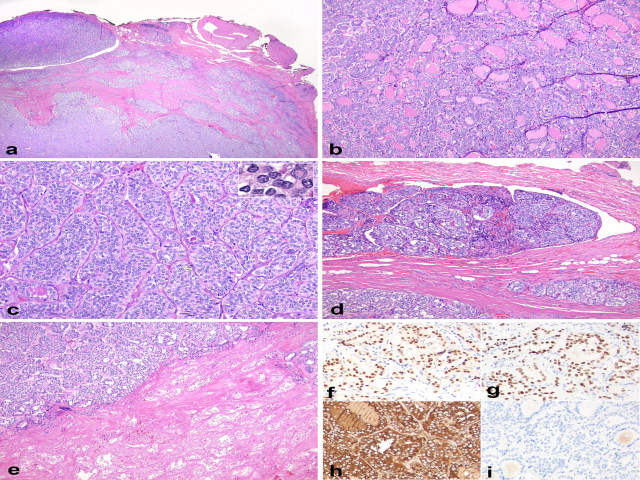
图7.NTRK重排甲状腺癌可能会表现为高级别组织学形态,常有广泛的腺内及腺外侵犯(a);生长方式可从滤泡状(b)至显著实性(c);细胞核可增大、透明表现,但可能并不会有经典甲状腺乳头状癌那么显著的核特征性,且核内包涵体罕见或缺失(c中插图)。(d)血管侵犯常见。(e)可有真正的肿瘤坏死,周围有数量不等的癌细胞。这类肿瘤免疫组化PAX8阳性(f)、TTF-1阳性(g)、Tg阳性(h),不表达mammaglobin(i),这一点与甲状腺内具有NTRK重排的涎腺型分泌性癌不同。
点此下载原文献
参考文献
[1]Cracolici V, Cipriani NA. High-Grade Non-Anaplastic Thyroid Carcinomas of Follicular Cell Origin: A Review of Poorly Differentiated and High-Grade Differentiated Carcinomas. Endocr Pathol. 2023;10.1007/s12022-023-09752-6.
doi:10.1007/s12022-023-09752-6





















共0条评论