[导读] 编译整理:强子
前列腺切除及活检标本中,有很多类似恶性的良性病变。关注最多的是类似前列腺腺癌的腺性病变;类似恶性的非腺性良性病变则多关注炎症性病变,如黄色瘤、软斑病、印戒样淋巴细胞。间质病变造成良恶性鉴别困难的情况关注甚少。
美国印第安纳大学病理专家Sangoi表示,最近几年内他们日常工作中遇到了一些经尿道前列腺切除标本和相关标本中间质存在小囊腔、甚至非常显著乃至影响病理诊断,有时会考虑为血管肿瘤或上皮性肿瘤的情况,具体如肾源性腺瘤、伴或不伴治疗影响的前列腺腺癌、印戒细胞腺癌。这些囊腔与文献中所述的“活检所致人工假象”有所不同,且尽管病理医师签发报告时看到了相关形态,但相关文献中对此描述甚少。有鉴于此,本文作者尝试通过对前列腺经尿道切除标本和相关标本进行大规模复习,从而全面总结这种现象的组织学特征、免疫组化结果及临床病理相关性。目前文章已发表于《Int J Surg Pathol》。为帮助大家更好的了解这一现象,我们将该文要点编译介绍如下。
研究方法及研究内容
作者选择所在单位的前列腺经尿道切除标本、激光剜除标本、水刀切除(aquablation)标本中具有显著小囊的病例进行研究,具体为单个扩张囊腔<0.25mm,且形态学为非上皮、非血管、非脂肪,累及总体取材标本的范围至少为5%。患者的所有切片至少由一位泌尿病理医师复阅并证实诊断,收集相关临床病理特征供进一步分析比较。囊腔内有黏液样物质的标本,则在有组织块可进行分析的代表性切片中进行黏液组织化学染色。同时对有组织块可进行囊腔分析的部分标本进行免疫组化S100、广谱CK、CD45免疫组化。
研究结果
总计60例标本纳入研究,大部分为经尿道前列腺切除(n=53,83%),其次为水刀切除前列腺(n=7,12%)、激光剜除前列腺(n=3,5%)。患者年龄60-92岁,平均73.4岁。这组病例来自17位外科医师,所记录的病例组织学指标(囊腔范围、大小、内容物)在不同外科医师之间无明显差异。不过,3例激光剜除标本来自同一位外科医师,因为这是其专业所致。对这位医师近年来所做的激光剜除手术所用激光功率进行回顾,包括本文中3例在内均为35-80瓦特。
相关标本重量3克至66克不等,平均21.4克。取材方案来说,72%的标本是按照前12克全部送检,后续每5克取材一块,最多取材12块;20%的标本是按照前8克全部取材,后续每5克取材一块,最多取材12块;剩余8%的标本是按照前12克全部取材,后续剩余组织取材,最多至12块。
除1个病例是有尿路上皮原位癌病史而手术外,其余病例(98%)均因有前列腺良性增生的临床病史。仅1例(2%)可见结石。5例(8%)有泌尿系统非典型/肿瘤病史(3例为前列腺癌,且此前激素治疗、放疗、密切随访各1例;1例为密切随访的尿路上皮原位癌,1例为前列腺非典型病变【病理诊断为非典型小腺泡增生,密切随访】)。7例(12%)同时有泌尿系统非典型/肿瘤(4例前列腺腺癌,1例孤立性纤维性肿瘤,1例前列腺非典型增生,1例尿路上皮原位癌)。3例(5%)可见肾源性腺瘤。
大部分(63%)标本中混杂的炎症为轻度慢性炎症,其次(13%)为中等程度急/慢性炎症,未见肉芽肿性炎。1例可见血管炎改变,推测是孤立性、偶见,无临床意义或系统性血管炎病史。
本研究中,囊性改变的范围从5%至40%不等,平均12.8%;囊性改变的最大连续线性范围从1mm至8mm不等,平均3.4mm。大多数病例(72%)囊腔内并无内容物;也有的(17%)表现为无内容物、有液体样物质,还有的(11%)表现为无内容物、有黏液样物质。
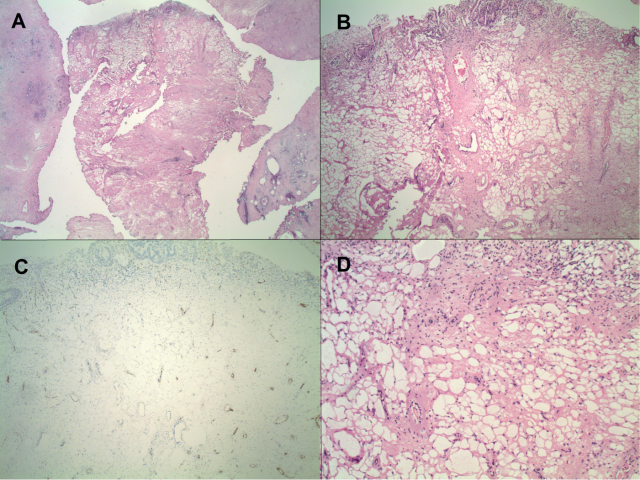
图1.(A、B)经尿道前列腺切除标本,本例可见显著囊腔,低倍镜下即非常明显,且间质结构被破坏。(C)免疫组化,囊腔不表达ERG;偶见背景中血管着色。同时这些囊性不表达S100、AE1/AE3、CD45(未示)。(D)间质似乎被无内容物的囊腔取代,外周很多较小的囊腔可能会类似印戒细胞。
背景组织烧灼假象的程度方面并无差异,58%为轻度,42%为中度。6例(10%)可见脂肪组织。具有黏液样囊腔内容物的所有7个病例(12%)中,黏液组织化学均为阴性。30例标本做了免疫组化检测,结果表明囊腔均不表达S100、ERG、广谱CK及CD45。
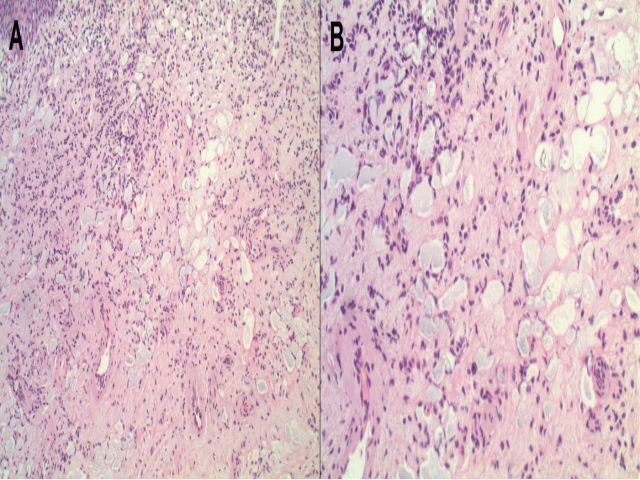
图2.(A)前列腺水刀切除标本,间质有显著囊腔,并混有慢性炎症,仅有轻度烧灼假象。(B)囊腔内容物为黏液样(左侧,但黏液组织化学为阴性,未示)及液体样(右侧)。黏液样的小囊腔可能很容易误判为前列腺腺癌、印戒细胞腺癌或肾源性腺瘤。免疫组化,这些囊腔不表达S100、AE1/AE3、CD45或ERG(未示)。
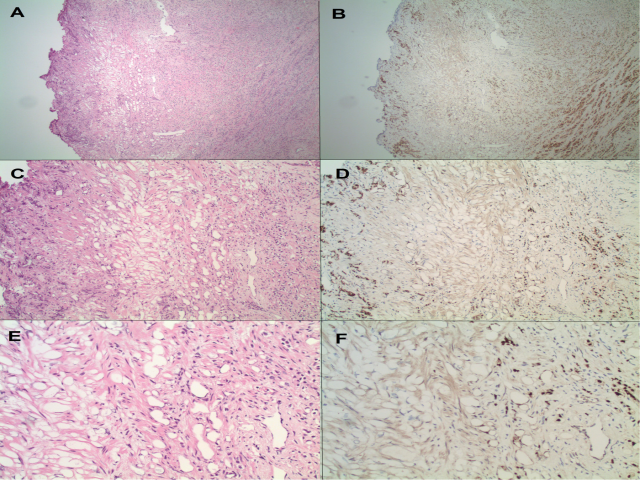
图3.一例分级分组为5的前列腺腺癌患者经尿道前列腺切除标本中,可见紧邻肿瘤(HE图中右侧)的囊腔(HE图中左侧);但免疫组化结果表明囊腔与肿瘤更紧密的混杂在一起,且肿瘤有部分为印戒细胞型,因此准确区分肿瘤和囊腔可能非常困难。免疫组化指标为NKX3.1,由上至下分别为40*、100*、200*。
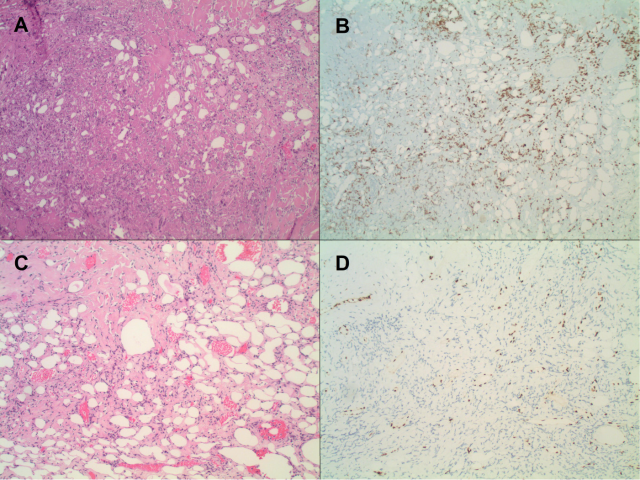
图4.(AB)一例孤立性纤维性肿瘤累及间质患者的经尿道前列腺切除标本,病变中的囊腔相比背景中梭形细胞病变来说,更加吸引眼球;免疫组化指标为STAT6。(CD)同一病例中的另一个病灶,可见有一定黏附性的小囊腔,类似血管性肿瘤,但免疫组化不表达ERG(背景血管偶见着色)。这两处囊腔及孤立性纤维性肿瘤细胞均不表达S100、AE1/AE3、CD 45(未示)。
小结
大部分情况下,经尿道切除的前列腺标本中囊性印戒样腔隙可因其局灶性而被忽略,或将其判定为人为假象。不过,本文研究表明相关标本中的囊腔表现可能会非常显著,且可能会造成诊断困难。其实,本文在研究设计阶段推测这些囊腔为人为假象,因此有可能仅见于作者之一所在单位的泌尿科相关标本;但后续研究证实这些组织学表现也可见于其他单位。本研究也未发现手术医生和囊腔范围、大小、内容物方面存在相关性;手术方案和组织学表现之前也未见相关性。囊腔组织学表现和背景中炎症程度、烧灼程度之间未见相关性。
——全文完——
点此下载原文献
参考文献
[1]Sangoi AR, Akgul M, Williamson SR. Artifactual Cystic Spaces in Prostatic Transurethral Resections and Related Specimens: A Potential Diagnostic Confounder. Int J Surg Pathol. 2022;10668969221133349.
doi:10.1177/10668969221133349

















共0条评论