[导读] 作者:洲琪
病例分享:49岁女性,突发意识障碍,癫痫入院,CT发现脑出血,颅内占位。
镜下组织学改变:
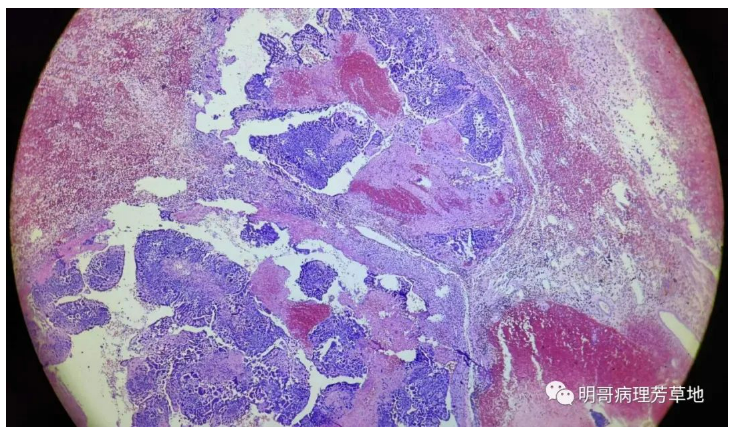
图1:低倍镜下可见大量出血,视野中央可见深染细胞,片状排列。
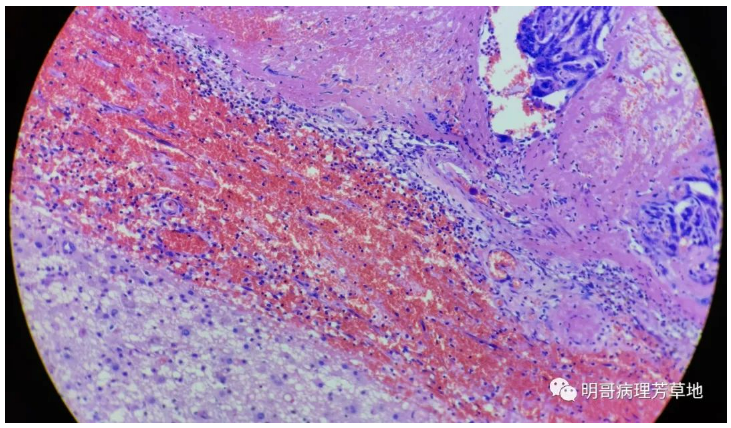
图2:局部可见出血,肿瘤似与周围脑组织有一定界限,肿瘤细胞核深染,异型明显,间质可见较多淋巴细胞浸润。
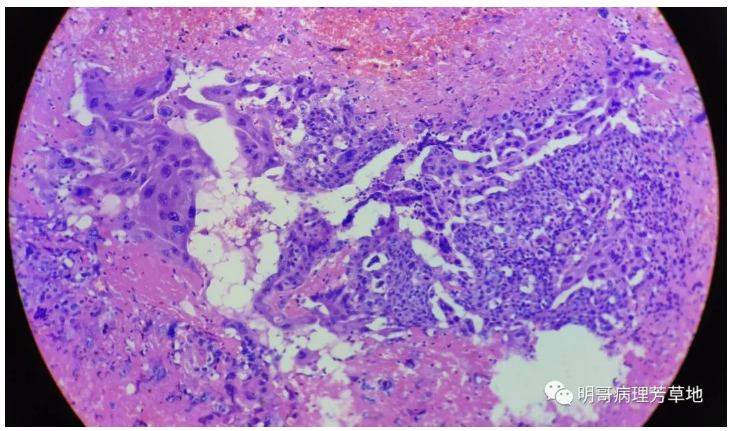
图3:高倍镜下可见出血及坏死,细胞异型明显,部分细胞胞质丰富,多核,似合体滋养细胞,部分细胞片状,密集,细胞上皮样,深染,似中间滋养细胞。
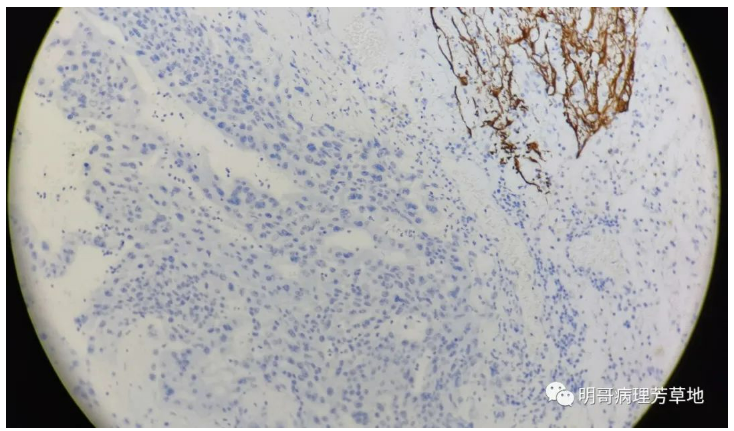
图4:GFAP肿瘤细胞阴性
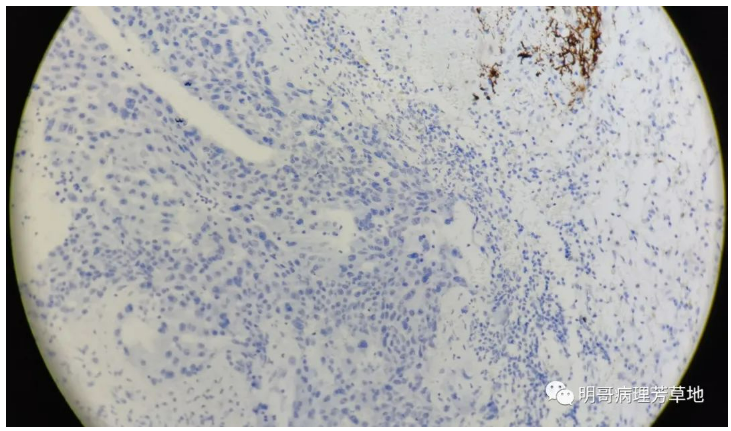
图5:Syn肿瘤细胞阴性
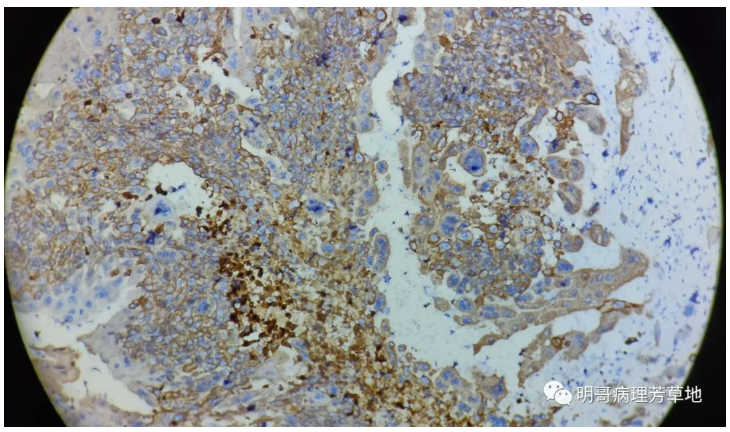
图6:CKAE1/AE3阳性
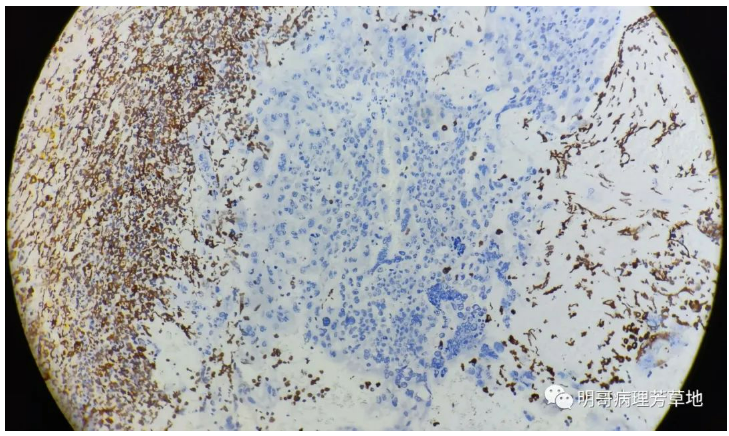
图7:Vimentin阴性
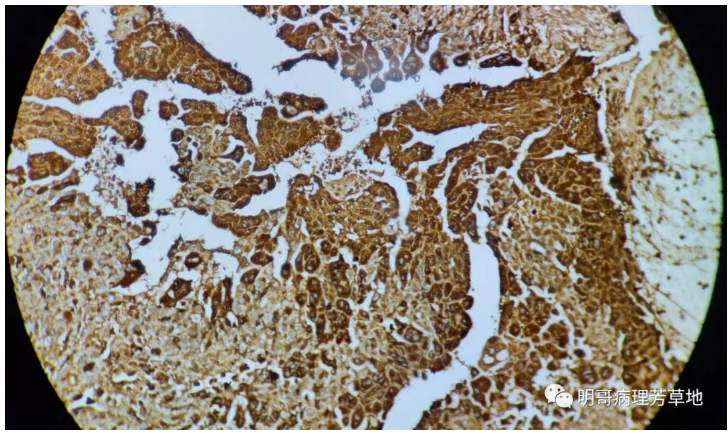
图8:HCG肿瘤细胞弥漫阳性,合体滋养细胞弥漫强阳性,中间滋养细胞和细胞滋养细胞染色强度较弱。
本例考虑妊娠滋养细胞肿瘤,联系临床医生,检测HCG>5000,最终病理诊断:绒毛膜癌脑转移。
绒毛膜癌(choriocarcinoma)是一种恶性妊娠滋养细胞肿瘤,由中间滋养细胞、合体滋养细胞和细胞滋养细胞共同增生形成的恶性肿瘤,细胞来源为绒毛滋养细胞,无绒毛膜绒毛结构。
ICD-O编码 9100/3
临床特征:绒毛膜癌见于育龄期妇女(平均29-31岁),罕见病例发生于青少年和绝经后。美国和欧洲的绒毛膜癌发病率为0.02-0.05/1000次妊娠,亚洲、非洲和拉丁美洲的发病率最高,东南亚国家可高达0.4-2/1000次妊娠。临床常见的表现是阴道异常出血或宫外出血,血清HCG水平升高是恒定的临床特征。大部分绒毛膜癌发生于完全性葡萄胎(约50%)、流产(约25%)、正常妊娠(约22.5%)和异位妊娠(约2.5%)。肿瘤通常具有几个月至超过14年的潜伏期(完全性葡萄胎后平均13个月,正常妊娠后1-3个月),其余病例发生在部分性葡萄胎后。完全性葡萄胎之后发生绒毛膜癌的风险为2-3%,而部分性葡萄胎的风险性<0.5%,还可发生于正常或异位妊娠之后。在足月的胎盘标本中,显微镜下检查偶然发现绒毛膜癌。识别胎盘绒毛膜癌重在进一步检查和随访,因为母亲和胎儿都有明显的转移风险。
病理大体特点:肿瘤一般体积巨大,破坏性生长,典型的出血性改变,形成单个或多个暗红色肿块,中央广泛出血,伴不同程度坏死,鱼肉状区域与坏死区域交替存在,肿瘤可起自子宫外的异位妊娠部位(偶见输卵管或卵巢等)。
病理组织学特征:肿瘤细胞呈片状,弥漫、浸润性侵入子宫肌层或周围结构中。由三种恶性滋养细胞构成,分别是中间滋养细胞、细胞滋养细胞和合体滋养细胞,单核的中间滋养细胞和细胞滋养细胞通常被多核的合体滋养细胞围绕,形成丛状结构,这些细胞形成有黏附性的片状结构,并弥漫浸润性生长,或形成实性肿块。肿瘤性坏死和出血往往是一个突出的特点。常见淋巴管浸润。所有肿瘤细胞在低倍镜下都可以观察到明显的细胞学异型性,核深染,具有明显的核仁和大量核分裂象。中间滋养细胞可以出现很显著的透亮胞质。肿瘤无固有间质和脉管成分。在术前化疗的病例中,肿瘤内合体滋养细胞的数量可能比中间滋养细胞和细胞滋养细胞的比例增高,极少数绒毛膜癌病例中可能与胎盘部位滋养细胞肿瘤或上皮样滋养细胞肿瘤共存。
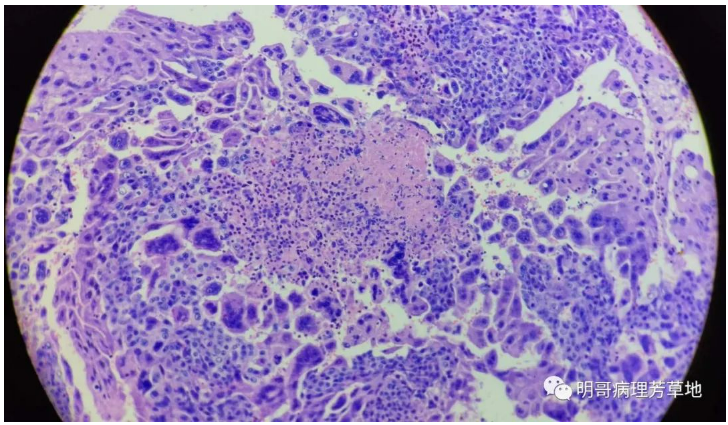
图9:可见肿瘤细胞显著异型,局灶坏死,肿瘤无固有间质和脉管成分,可见多核的合体滋养细胞,单核的细胞滋养细胞及中间滋养细胞三种细胞。
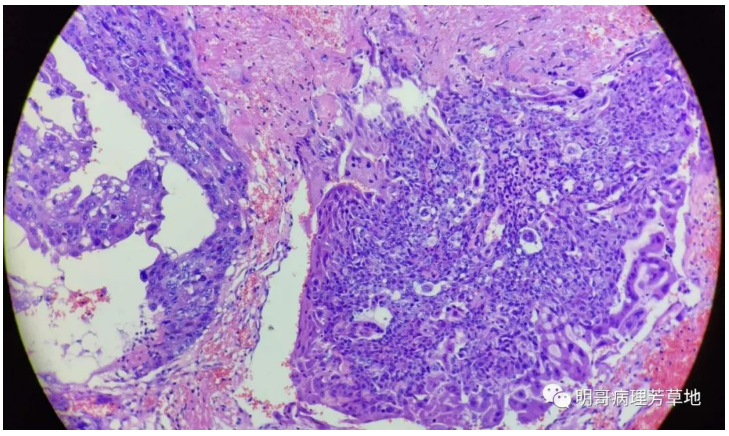
图10:单核的中间滋养细胞和细胞滋养细胞被多核的合体滋养细胞围绕,形成丛状结构,这些细胞形成有黏附性的片状结构,并弥漫浸润性生长,周围可见坏死及出血。
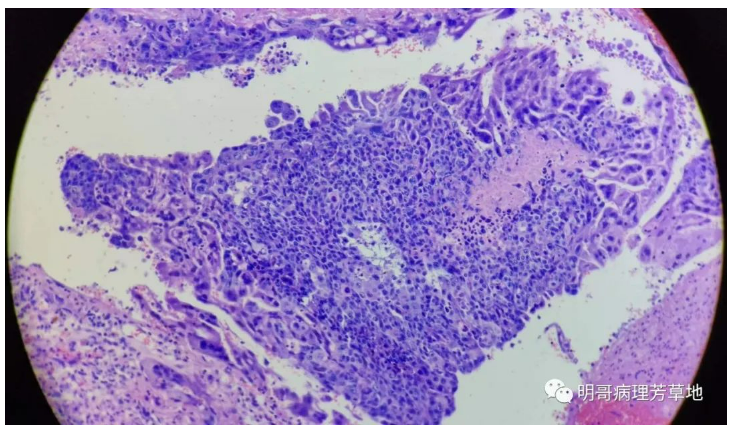
图11:仍可见单核的中间滋养细胞和细胞滋养细胞被多核的合体滋养细胞围绕,形成丛状结构,中间局灶坏死,没有血管间质。
免疫组化:所有的肿瘤细胞都可以显示细胞角蛋白CKAE1/AE3阳性染色。Ki-67指数高(>90%)。合体滋养细胞弥漫表达hCG、inhibin和HSD3B1。中间滋养细胞和细胞滋养细胞对这些抗体也阳性,但染色强度较弱。中间滋养细胞也特征性表达hPL、Mel-CAM(CD146)、HLA-G和MUC-4,细胞滋养细胞对Mel-CAM呈阴性表达。CD10可阳性表达,P63和P40在中间滋养细胞表达,在肺内转移,易误诊为鳞状细胞癌。
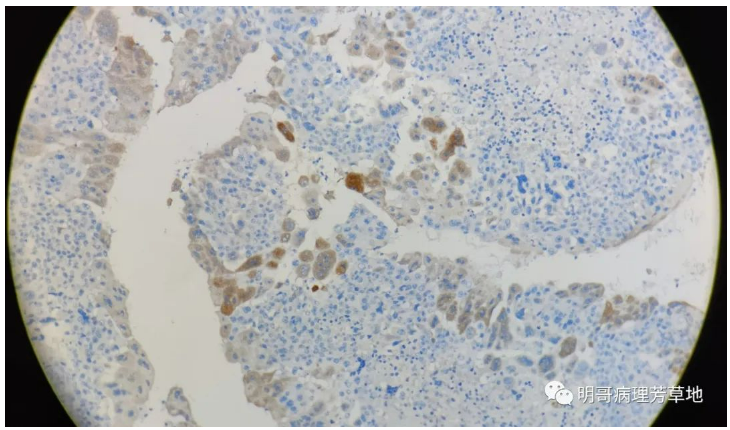
图12:inhibin合体滋养细胞弥漫表达,中间滋养细胞和细胞滋养细胞弱阳性或阴性。
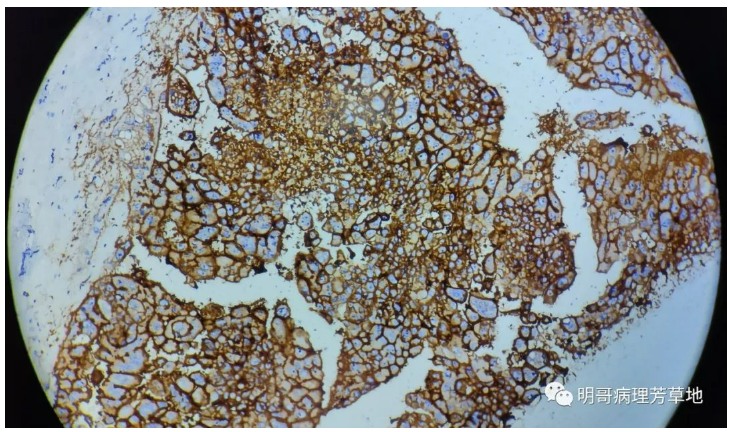
图13:CD10弥漫阳性。
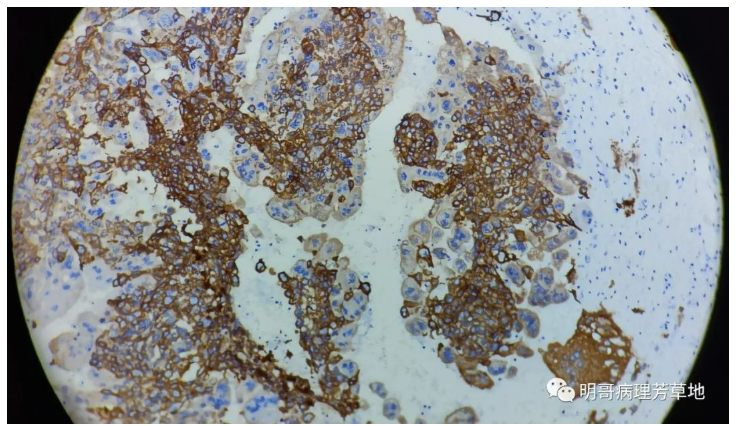
图14:肿瘤细胞都显示细胞角蛋白CKpan阳性。
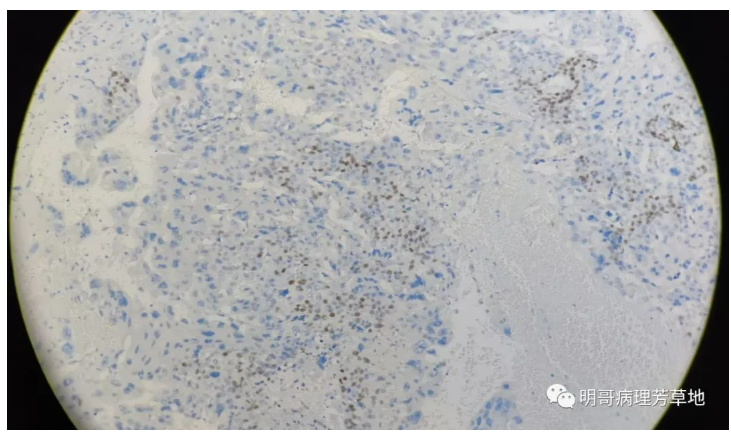
图15:P63显示中间滋养细胞阳性。
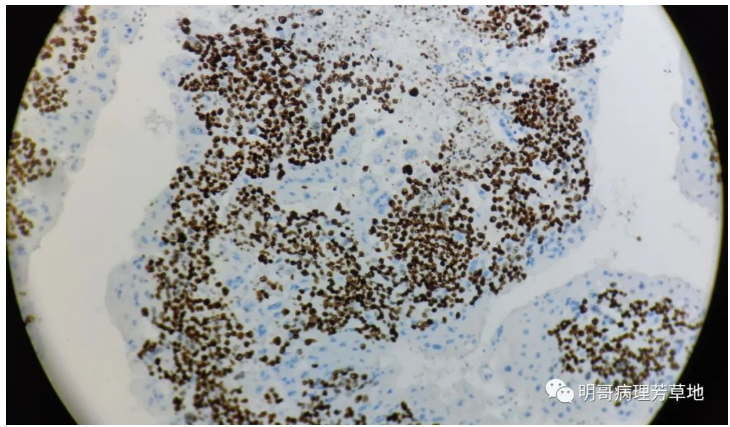
图16:ki67高表达。
分子遗传学:据报道,无论先前妊娠的核型如何,绒毛膜癌具有高度复杂的核型,伴可重复的7q21—q31扩增和8p12—p21丢失。大多数绒毛膜癌表现为XX性染色体组成。最近的基因分型研究表明,妊娠绒毛膜癌可以是雄性或双亲性的。多数是与完全性葡萄胎相关的雄性XX。双亲绒毛膜癌,尤其是发生在产后的绒毛膜癌与胎盘内绒毛膜癌有关,在常规检查中可能无法检测到。有时,雄激素性绒毛膜癌可以与宫内胎盘同时存在,但在胎盘并未发现癌组织。这可能是由于双精子双胎妊娠所引起,或是来源于妊娠葡萄胎。
鉴别诊断:鉴别诊断包括其他妊娠滋养细胞肿瘤,非妊娠性绒毛膜癌,高级别癌伴滋养细胞分化,完全性葡萄胎和其他非肿瘤性滋养细胞病变。下表是妊娠滋养细胞肿瘤的诊断特征(参照第四版妇科肿瘤WHO):

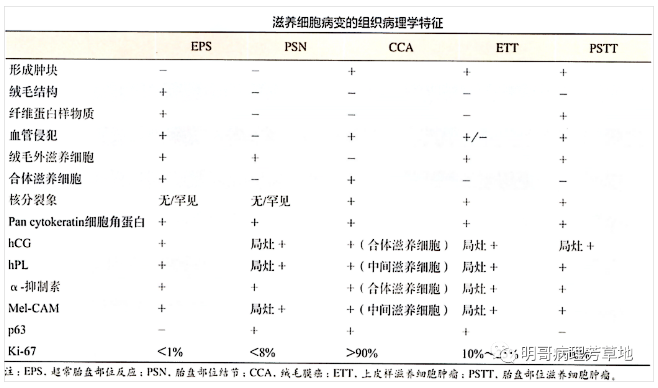
下表是滋养细胞病变组织学特征及免疫组化特点(参照妇产科病理学)
下表是绒毛膜癌鉴别诊断(参照妇产科病理学)
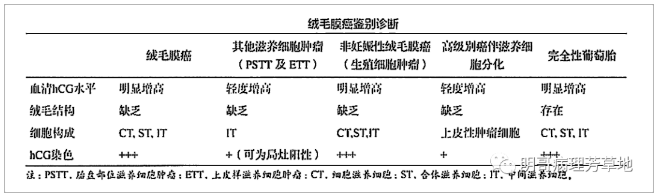
绒毛膜癌与其他妊娠滋养细胞肿瘤的区别在于非常高的血清hCG(绒毛膜癌比胎盘部位滋养细胞肿瘤和上皮样滋养细胞肿瘤水平更高),存在由三种细胞类型组成的独特的丛状生长模式和KI67高增殖指数(>90%)。
在子宫发生的单纯非妊娠性绒毛膜癌非常罕见。可以通过详细的生育史和DNA多态性分析与妊娠肿瘤相鉴别。其他部位有典型的腺癌特征的肿瘤,如肺癌、乳腺癌、黑色素瘤、胃癌、膀胱高级别尿路上皮癌及淋巴瘤,血清HCG可轻度升高,HCG免疫组化染色弱表达,这有助于鉴别具有滋养细胞分化的癌和绒毛膜癌。
预后和预测因素:绒毛膜癌具有侵袭性,具有远处转移的倾向,如不进行治疗,绒毛膜癌的转移率超过50%,常见转移部位包括阴道、肺、肝、脑和肾,发病距分娩超过4个月。但由于目前采用妊娠滋养细胞疾病监测方案对患者进行密切随访,转移已经非常罕见。采用不同的联合或序贯化疗方案,90%以上患者可被治愈。治疗前hCG水平>100 000mU/ml,诊断时已发生肝或脑转移提示预后不良。临床风险评估参数见表:

参考书籍:
1.妇产科病理学
2.妇科肿瘤WHO第四版
公众号



































共0条评论