[导读] 编译整理:强子
无性细胞瘤
无性细胞瘤是最常见的恶性生殖细胞肿瘤,主要发生于年轻女性,多见于20-30岁(此处原文为in their second and third decaades of life;经核对其参考文献,应为20-30岁,译者注)。发病年龄分布宽泛,4岁至56岁均有报道,中位年龄20岁或22岁。其临床表现有腹痛、腹部肿物相关症状,但部分患者可能并无症状,或表现为闭经。血清标记物如LDH、CA125、β-HCG及PLAP常见升高。部分病例中β-HCG显著升高,临床可能会考虑为宫腔内妊娠/异位妊娠、或妊娠滋养细胞疾病。
无性细胞瘤患者有些伴有性腺发育不全,且可能会见于Turner综合征、睾丸女性化综合征、三倍X染色体症候群。发生于性腺发育不全的无性细胞瘤总是来源于潜在的性腺母细胞瘤(underlying gonadoblatoma),后者可见于条索状卵巢内,少见情况下见于腹腔内睾丸中。
无性细胞瘤大部分为单侧,但对侧卵巢也可受累:后者可见于8-15%的病例,表现为大体可见,少见情况下为镜下所见。肿瘤大小5-23cm不等,平均13cm。切面一般为实性,呈湿润、灰白色。该肿瘤呈分叶状,结节间一般为纤维性分隔。可能会有囊性退行性变及坏死。卵巢表面一般光滑,但也可能会有局灶破坏及表面受累。有钙化,则提示存在性腺母细胞瘤。
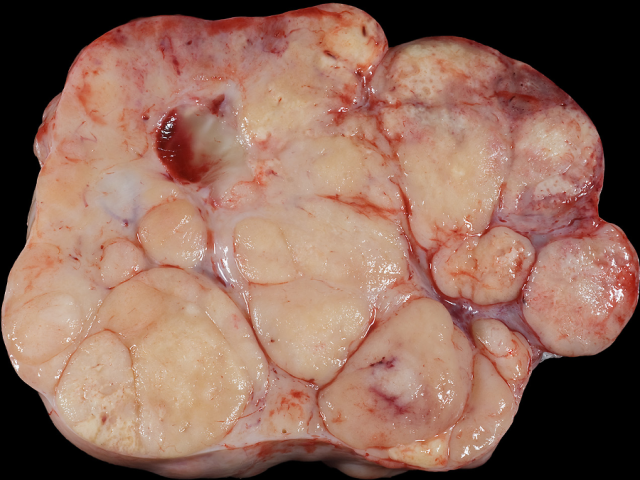
图1.无性细胞瘤大体表现,该例呈分叶状,结节之间一般为纤维性分隔。
无性细胞瘤低倍镜下的典型组织学表现为形态单一大细胞构成的分叶状肿瘤,肿瘤结节间为纤维性分隔。瘤细胞多边形,胞质透明或嗜酸性,细胞核大,染色质空泡状,核仁显著。常见核分裂。细胞可排列呈片状、巢状、梁状,或可呈条索状表现。罕见情况下可有假腺样或滤泡样腔隙。间质成分可为纤细、胶原性条带样,或粗大束状,并有特征性淋巴细胞浸润。其中的炎症细胞以淋巴细胞为主,偶见浆细胞。约20%的病例中可见境界不清的肉芽肿。对于无性细胞瘤病例来说,淋巴结内存在肉芽肿应考虑转移。合体滋养细胞可弥漫散在于整个肿瘤内,也可在紧邻纤维小梁处排列呈簇状。
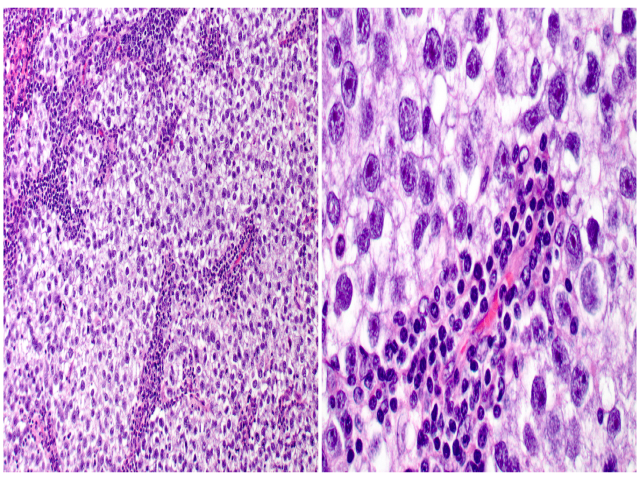
图2.无性细胞瘤,(左)低倍镜下肿瘤呈实性生长,有纤维性间隔分割;(右)高倍镜下瘤细胞多边形,胞质透明,细胞核大,染色质空泡状,核仁明显;纤维分隔中有淋巴细胞。
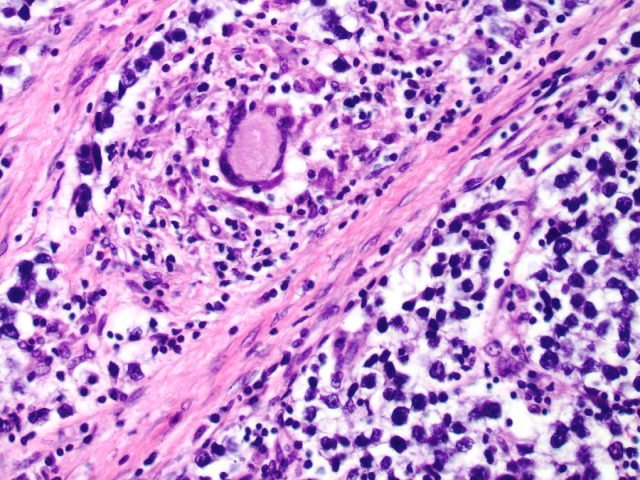
图3.一例无性细胞瘤中伴巨细胞的肉芽肿。
恶性生殖细胞肿瘤诊断中的免疫组化指标详见表1。
表1. 生殖细胞肿瘤诊断中的免疫组化指标特征
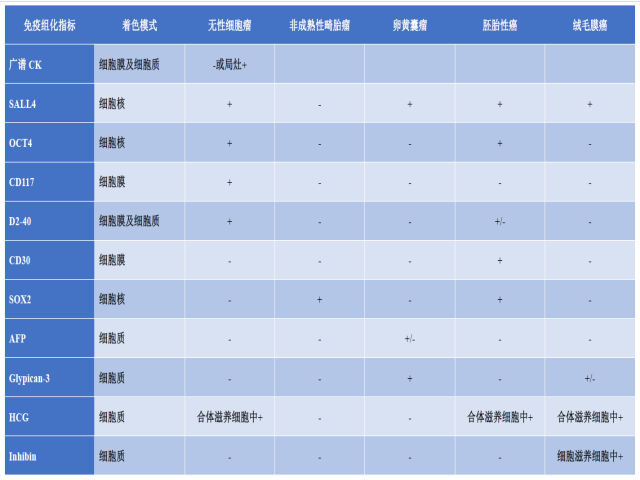
对于无性细胞瘤来说,细胞核阳性表达SALL4、OCT4,细胞核及细胞质阳性表达D2-40;高达87%的病理会有细胞膜的CD117阳性表达。高达三分之一的病例表达CK,且表现为局灶逗点状着色或弥漫着色。不过,EMA在无性细胞瘤一般为阴性,可用于鉴别诊断时排除卵巢上皮性肿瘤。PLAP表达用于无性细胞瘤的诊断并不可靠,相比其他标记来说价值不大。AFP可局灶阳性,不要误判为卵黄囊瘤证据。合体滋养细胞表达HCG,c-KIT突变的情况见于27-53%的病例,最常见为17号外显子突变。
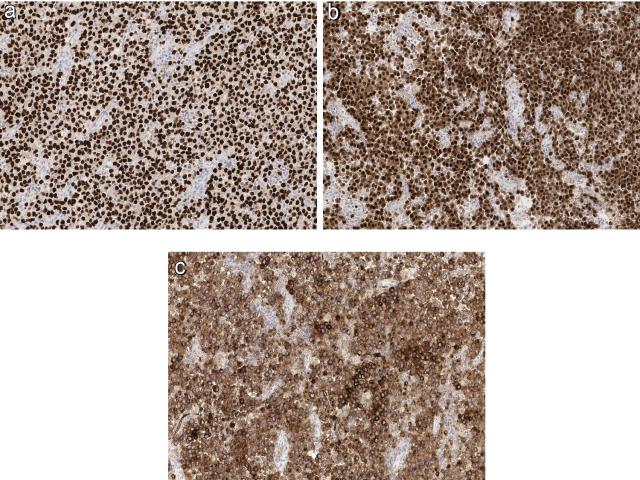
图4.无性细胞瘤,免疫组化表达SALL4(A)、OCT4(B)及CD117(C)。
无性细胞瘤需鉴别透明细胞癌、其他生殖细胞肿瘤(如卵黄囊瘤、胚胎性癌、绒毛膜癌),罕见情况下需鉴别淋巴瘤。无性细胞瘤和透明细胞癌均有大量透明胞质、染色质空泡状、核仁显著的特征;此外约20%的透明细胞癌可在间质中有浆细胞或淋巴浆细胞浸润,加之呈显著实性表现时,可能非常类似无性细胞瘤。免疫组化有助于明确诊断,因为无性细胞瘤表达SALL4、OCT4、CD117和D2-40,而透明细胞癌表达EMA和PAX-8。
无性细胞瘤主要为嗜酸性胞质的细胞呈显著片状分布、炎症细胞极少时,需鉴别卵黄囊瘤及胚胎性癌。如前所述,免疫组化方面无性细胞瘤表达SALL4、OCT4、CD117和D2-40,这与卵黄囊瘤中表达glypican-3、AFP及胚胎性癌中表达CD30、SOX2是不同的。需要注意的是,胚胎性癌可能会有OCT4的阳性表达,在免疫组化结果解读时要注意这一点。存在大量合体滋养细胞,可能需考虑到绒毛膜癌;但无性细胞瘤中并无绒毛膜癌中特征性的双相结构,即并无细胞滋养细胞。无性细胞瘤中致密炎症细胞浸润而掩盖肿瘤细胞时,可能会类似淋巴瘤,但免疫组化可相对容易的鉴别二者。
无性细胞瘤预后方面,即使确诊时存在卵巢外病变,5年总体生存率也超过90%。不过约20%的IA期患者可能会出现复发。
——未完待续——
往期回顾:
卵巢生殖细胞肿瘤简述(一)
卵巢生殖细胞肿瘤简述(二)
卵巢生殖细胞肿瘤简述(三)


















共0条评论