[导读] 编译整理:强子
近期,我们编译介绍了一组关于生殖细胞肿瘤的文献,具体为《与时俱进学病理-睾丸生殖细胞肿瘤》、《纵隔原发性生殖细胞肿瘤》、《生殖细胞肿瘤三部曲之中枢神经系统》。毋庸置疑,卵巢是女性患者生殖细胞肿瘤的主要发生部位,因此从今天开始,我们编译介绍美国M.D. Anderson癌症中心病理专家Ramalingam在《Semin Diagn Pathol》发表的关于卵巢生殖细胞肿瘤的综述。
概述
卵巢生殖细胞肿瘤来源于多能原始生殖细胞(pluripotent primordial germ cell),位居卵巢常见肿瘤第二位,仅次于表面上皮性肿瘤。该组肿瘤大部分(95%)为良性,恶性者罕见。美国国立癌症研究所SEER数据库数据表明,卵巢恶性生殖细胞肿瘤患者大部分(93%)为40岁以下,确诊时年龄中位数22岁。罕见情况下,卵巢生殖细胞肿瘤可伴有癌,后者认为是体细胞性来源。
卵巢生殖细胞肿瘤中最常见为良性的成熟性囊性畸胎瘤,恶性者最常见为无性细胞瘤。其他恶性生殖细胞肿瘤还有卵黄囊瘤、未成熟畸胎瘤;混合性生殖细胞肿瘤、胚胎性癌及非妊娠性绒毛膜癌极为罕见。
成熟性囊性畸胎瘤
成熟性囊性畸胎瘤是最常见的生殖细胞肿瘤。该肿瘤大部分发生于育龄期女性,但儿童及绝经后女性也有报道,青春期前女性卵巢肿瘤中90%为成熟性囊性畸胎瘤。该肿瘤可出现盆腔肿物相关症状,也可为无症状偶见。大部分病例为散发性,但也有家族性病例的罕见报道。
大体上,卵巢成熟性囊性畸胎瘤自较小囊肿、至30cm的较大肿瘤均可出现。大部分肿瘤具有囊性成分,有时混有实性区域,但罕见情况下可主要为实性表现。其典型表现为充满毛发及皮脂腺物质的囊腔,部分病例可见牙齿、脂肪组织及神经型组织。
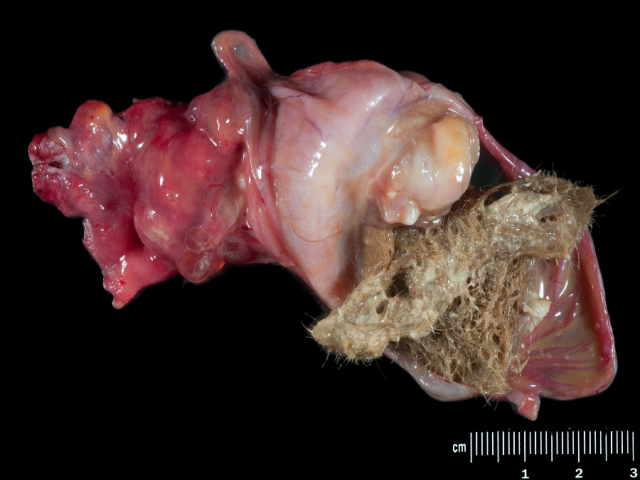
图1.主要为囊性表现的成熟性畸胎瘤,内有毛发及皮脂腺组织,并有牙齿和头节(Rokitansky protuberance)。
组织学上,成熟性畸胎瘤为所有三个胚层(内胚层、中胚层、外胚层)来源的成分构成:外胚层成分如鳞状上皮或皮肤及附属器结构、神经结构(如胶质成分)、小脑、脉络丛等;中胚层来源的组织如牙齿、骨、脂肪、软骨、骨骼肌及平滑肌等;内胚层成分如胃肠道、呼吸道、涎腺及甲状腺组织。
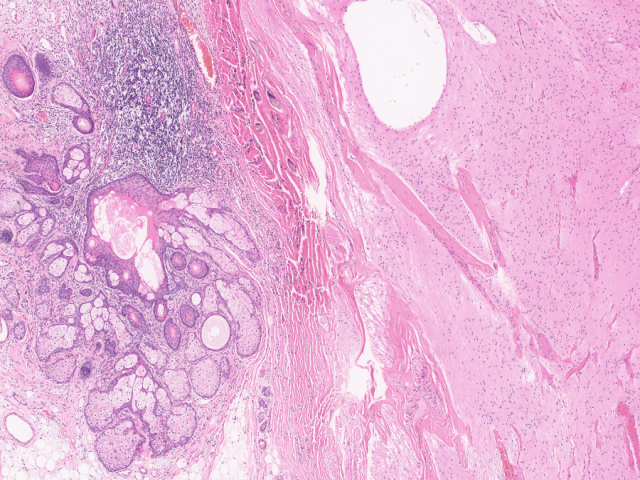
图2.成熟性畸胎瘤中的皮肤附属器结构、成熟脑组织及平滑肌。
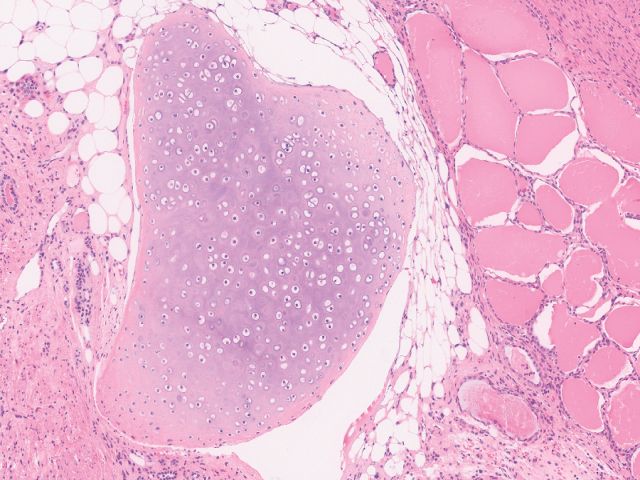
图3.成熟性畸胎瘤中的软骨、甲状腺组织及脂肪组织。
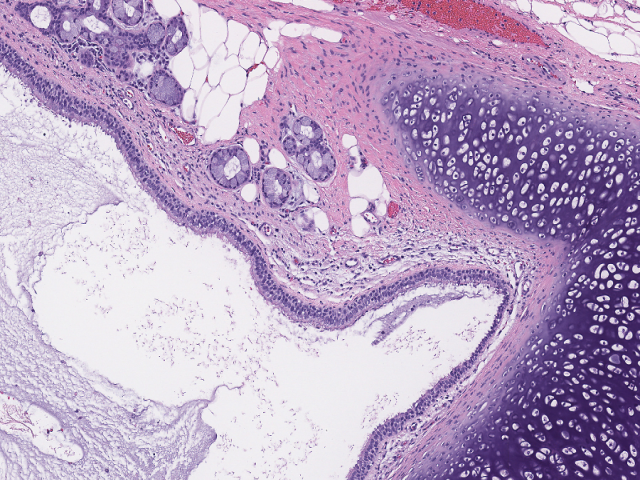
图4.成熟性畸胎瘤中的呼吸道上皮、软骨及支气管腺体。
需要注意的是,成熟性囊性畸胎瘤中的恶性病例高达3.5%,且可发生于任何年龄组,但最多见为绝经后女性。发生于畸胎瘤的恶性肿瘤最常见为鳞状细胞癌,但源于三个胚层细胞成分的所有其他类型恶性肿瘤几乎均有过报道;其中黑色素肿瘤及中枢神经系统肿瘤更是值得关注。畸胎瘤中报道过的黑色素病变具体包括痣、非典型痣及恶性黑色素瘤这整个谱系;其形态学表现与皮肤的同类病变相似,且会表达一种或多种黑色素标记,如SOX10、HMB-45、Melan-A及S-100。发生于畸胎瘤的黑色素瘤尽管文献中报道较少,但临床倾向于表现出侵袭性行为。
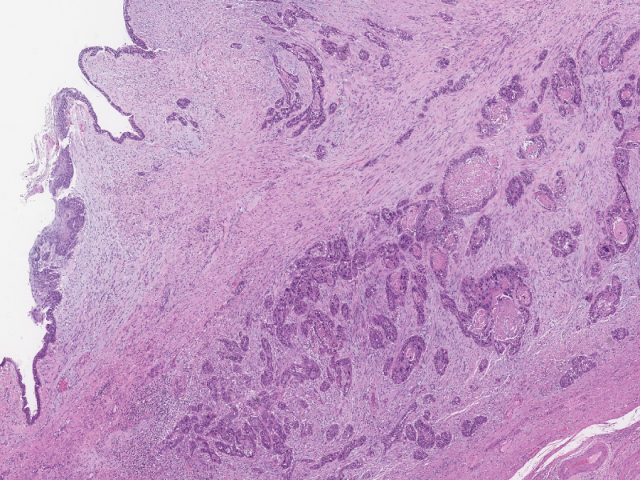
图5.发生于成熟性畸胎瘤的鳞状细胞癌。
卵巢原发的神经胶质肿瘤或神经元肿瘤罕见,且形态学与中枢神经系统对应肿瘤相似。女性生殖道这组肿瘤的发生机制还不完全清楚。该组肿瘤可伴畸胎瘤或其他非畸胎瘤性肿瘤,后者如癌肉瘤或腺肉瘤。该组肿瘤的鉴别类似中枢神经系统星形细胞瘤或室管膜瘤的鉴别,原始表现者如神经母细胞瘤或髓母细胞瘤,谱系另一端的间变性肿瘤则类似胶质母细胞瘤。
卵巢原发神经胶质肿瘤及神经元肿瘤可类似卵巢上皮性肿瘤,因此诊断困难;具体如低级别室管膜瘤可类似低级别子宫内膜样癌,而高级别/间变性室管膜瘤可误判为高级别浆液性癌。仔细评估组织学特征,如假菊型团结构和/或室管膜型菊型团,应该可以考虑到室管膜瘤可能性。
为明确诊断,建议进行免疫组化检测。神经胶质肿瘤可能阳性的指标有GFAP、Syn、NF,而并不表达卵巢上皮性肿瘤标记如EMA、PAX8和WT-1。需要注意的是,女性生殖道的原始神经外胚层肿瘤(primitive neuroectodermal tumor,PNET)为中枢型,且CD99的表达可有可无;此外,并未查见外周型原始神经外胚层肿瘤(Ewing肉瘤)中一般存在的t(11;22)(q24;q12)。与此类似,卵巢少突胶质细胞瘤及星形细胞瘤并无中枢神经系统相应肿瘤中大部分会存在的IDH突变。需要指出的是,该组肿瘤为低级别、低分期时需手术治疗,而高级别者一般需化疗,预后取决于肿瘤的分期及分级。
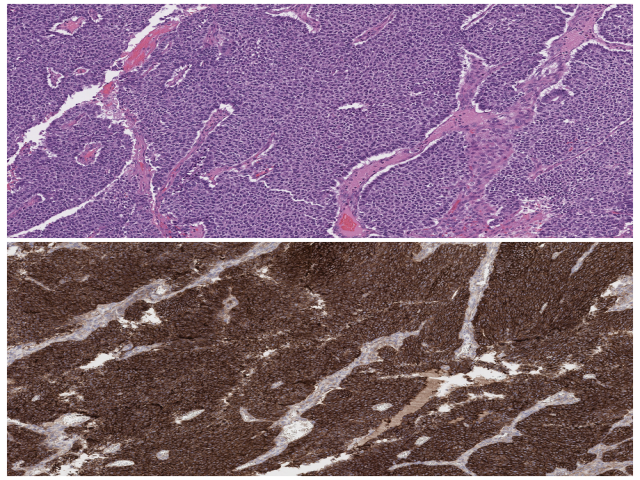
图6.发生于畸胎瘤的原始神经外胚层肿瘤,形态学表现为弥漫生长;本例免疫组化CD99为细胞膜弥漫阳性着色。
发生于畸胎瘤的黏液性肿瘤主要为胃肠道型,形态学与发生于胃肠道、尤其阑尾的肿瘤非常相似。该组肿瘤一般阳性表达CK20、CDX2及SATB2,而CK7仅局灶阳性或阴性,PAX8和ER基本为阴性。因此,发生于畸胎瘤的黏液性肿瘤需鉴别阑尾肿瘤转移。二者的区分应根据临床表现、阑尾检查结果、仔细查找阑尾标本有无畸胎瘤而做出。另一个问题是发生于畸胎瘤的黏液性肿瘤可出现甲状腺肿的假黏液瘤及腹膜的假黏液瘤。对于卵巢非畸胎瘤相关的黏液性肿瘤来说,存在上述两种情况几乎总是胃肠道肿瘤的转移;因此这两个特点并不用于伴畸胎瘤情况下鉴别原发和转移。伴成熟性囊性畸胎瘤时候的腹膜病变一般为囊内容物流出所致的继发性肉芽肿。与此类似,成熟性囊性畸胎瘤破裂也可导致腹膜黑变病;具体为腹膜表面有大体可见的、局灶或弥漫性表现的棕色或黑色色素。这些色素可为黑色素,或巨噬细胞内的含铁血黄素。
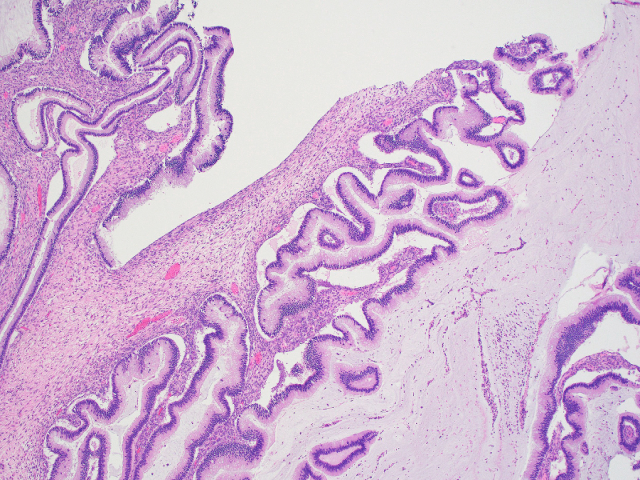
图7.发生于畸胎瘤的黏液性肿瘤,形态学可见边缘呈扇形(scalloping)及收缩,而这些特点一般见于阑尾原发肿瘤的转移。
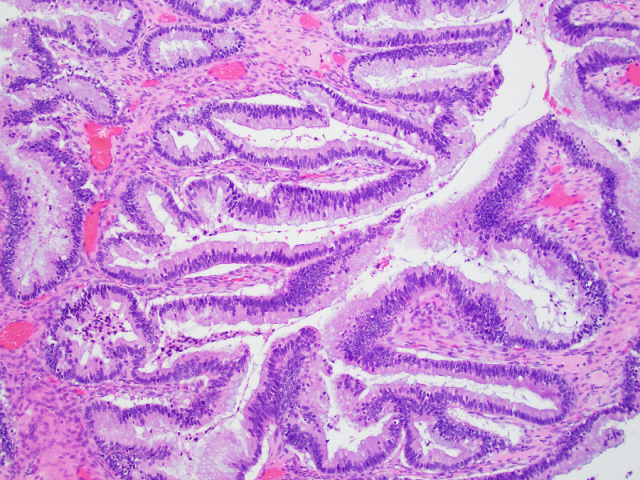
图8.发生于畸胎瘤的黏液性肿瘤,高倍镜下黏液腺为肠型表现,且有杯状细胞。
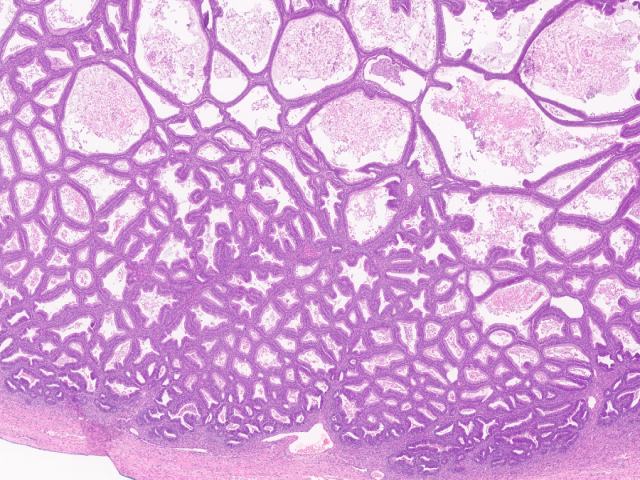
图9.发生于畸胎瘤的黏液癌,本例为膨胀性生长。
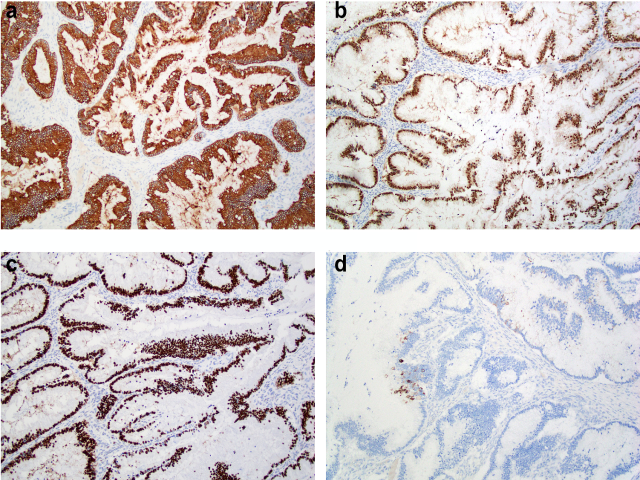
图10.发生于畸胎瘤的黏液性肿瘤免疫组化,CK20(A)、CDX2(B)、SATB2(C)呈弥漫阳性,CK7(D)为局灶阳性。
——未完待续——
点此下载原文献
参考文献
[1]Ramalingam P. Germ Cell Tumors of the Ovary: A Review [published online ahead of print, 2022 Jul 29]. Semin Diagn Pathol. 2022;S0740-2570(22)00058-2.
doi:10.1053/j.semdp.2022.07.004























共0条评论