[导读] 编译整理:强子
中枢神经系统生殖细胞肿瘤的概念性分类
包括中枢神经系统在内,生殖细胞肿瘤均大致分为生殖细胞瘤(germinoma)和非生殖细胞瘤,两组之间的差异主要在于治疗不同。从病因角度来说,首先区分婴儿/幼儿的颅内畸胎瘤、幼儿期后发生的生殖细胞肿瘤可能更为精准。按照后面这一方案区分的原因,在于相应两组肿瘤的流行病学及潜在遗传学改变有显著差异:儿童期后发生的中枢神经系统生殖细胞肿瘤发生率随着年龄增大而升高,青春期达峰值,常为非整倍体并有多处染色质获得及丢失,MAPK通路具有体细胞性突变,少见情况下有PI3K/AKT/mTOR通路的改变;相反,颅内(单纯性)畸胎瘤在婴儿的发生率最高,1岁以后罕见,一般为二倍体,基因组稳定,无频发体细胞性遗传学突变,类似其他部位的早发畸胎瘤。因此,目前认为儿童期后发生的中枢神经系统生殖细胞肿瘤一般符合异常原始生殖细胞迁移来源,而婴儿畸胎瘤可能发生于非生殖细胞的干细胞分化为成熟和/或不成熟的三种胚层体细胞性组织成分。
中枢神经系统生殖细胞肿瘤与颅外相应肿瘤的遗传学特征相似,例外的是睾丸及纵隔原发生殖细胞肿瘤中常见的12p等臂染色体在中枢神经系统生殖细胞肿瘤中少见。婴儿期及儿童期后发生的中枢神经系统生殖细胞肿瘤中,生殖细胞瘤与非生殖细胞瘤的大致分类具有临床意义,因为它们的治疗效果及预后方面有重要差异。
所有类型的生殖细胞肿瘤均可发生于中枢神经系统,但不同性别、不同位置的病种分布有所差异。最常受累的部位为中线结构,如松果体区、蝶鞍上/垂体区(后叶及漏斗部)、基底节/丘脑。松果体区肿瘤最常见,该位置的瘤种在成人男性多为生殖细胞瘤。松果体区之外的生殖细胞瘤及非生殖细胞瘤型肿瘤(如胚胎性癌、绒毛膜癌、卵黄囊瘤、非婴儿型畸胎瘤、混合型生殖细胞肿瘤)在分布方面更为均匀,性别差异也没那么显著。与其他部位生殖细胞肿瘤一样,中枢神经系统生殖细胞肿瘤也可以表现为单纯性、或混合性,这一区分具有治疗及预后意义。
2021年发布的第五版中枢神经系统肿瘤世界卫生组织分类中,关于中枢神经系统肿瘤的分类有了诸多更新。主要更新在于整合了分子诊断技术,如现有诊断分类的分子定义、基于分子定义的新瘤种。当然,关于生殖细胞肿瘤的章节大部分都未改变,仅加入了极少数情况下某些分子诊断检测的内容。关于肿瘤命名方面,符合相关描述的病种目前证实推荐名称为“伴合体滋养细胞型巨细胞的生殖细胞瘤”,推荐用“伴体细胞型恶性成分的畸胎瘤”来代替此前的“畸胎瘤伴恶性转化”。
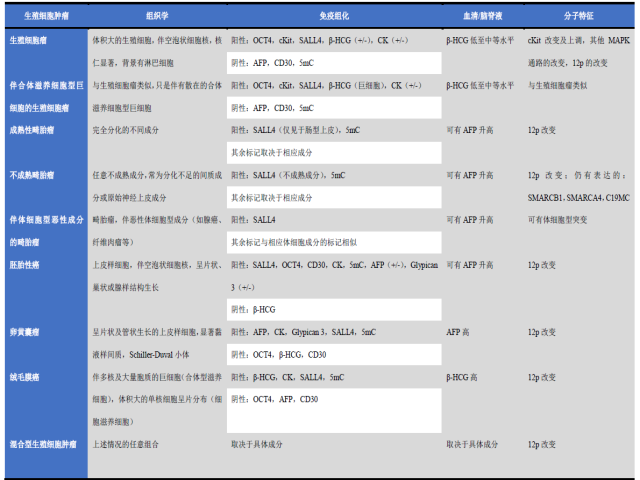
包括混合型生殖细胞肿瘤在内的所有类型生殖细胞肿瘤均可发生于中枢神经系统,且该组肿瘤与性腺外相应生殖细胞肿瘤具有相同的组织学表现及免疫表型,详见表1。
表1. 中枢神经系统生殖细胞肿瘤组织学分型及相关特点
——全文完——
往期回顾:
生殖细胞肿瘤三部曲之中枢神经系统(一)
生殖细胞肿瘤三部曲之中枢神经系统(二)
生殖细胞肿瘤三部曲之中枢神经系统(三)














共0条评论