[导读] 编译整理:强子
肝活检标本中遇到肉芽肿的几率约为2%至10%不等。肝脏肉芽肿的原因不一,感染性及非感染性因素均可导致。一般肉芽肿可以按照形态学进行分类,且形态学特征的确有助于肝脏肉芽肿的诊断及鉴别诊断。2018年,美国密歇根大学病理专家Choi曾在《Surg Pathol Clin》发表综述,对肝脏肉芽肿进行了详尽介绍。尽管已经过去了数年,但从形态学角度来说,该文对于我们日常工作仍极有帮助。为帮助大家更好的了解相关问题并指导临床实践,我们将该文要点编译介绍如下。
肝脏肉芽肿概述
据报道,活检标本中检出肝脏肉芽肿的几率为2%至10%,可能仅为肝脏病变,也可能是系统性病变的一部分。肝脏肉芽肿的病因可为感染性,也可为非感染性,但部分病例中即使经组织学、临床、实验室全面检查,也无法确定病因。
肝脏肉芽肿可为偶见,无显著临床意义;也可为其他病理表现中的极少部分。不过,肝脏肉芽肿的组织学特征可能可以提示病因,从而指导对患者进一步评估和检查。根据形态学表现,肝脏肉芽肿可大致按照表1所列情况进行分类。
表1. 肝脏肉芽肿形态学分类方案
肝脏不同形态肉芽肿简述及示例
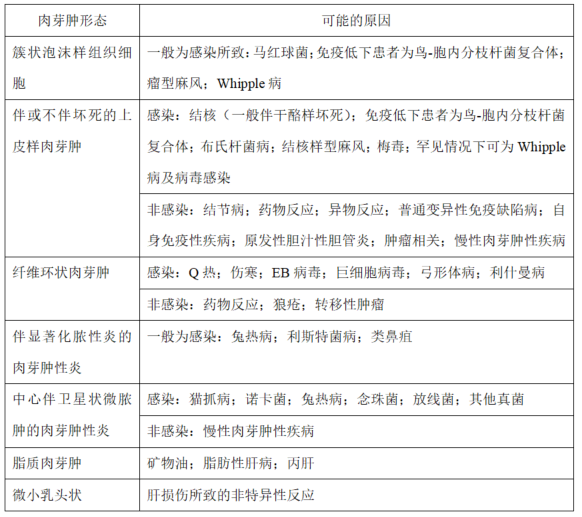
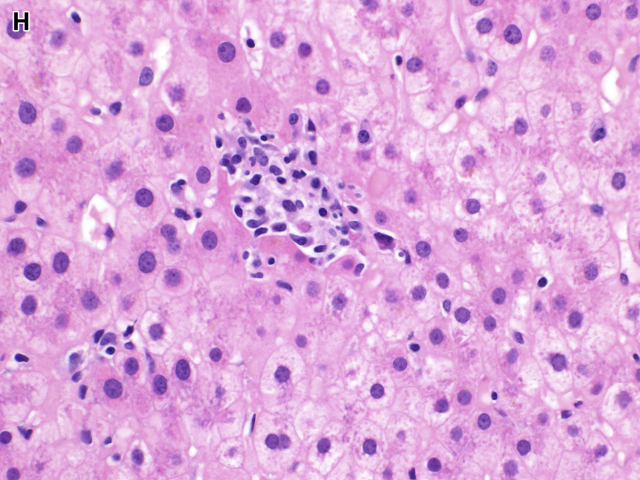
图1. 簇状组织细胞构成的肉芽肿,胞质泡沫样、淡染。
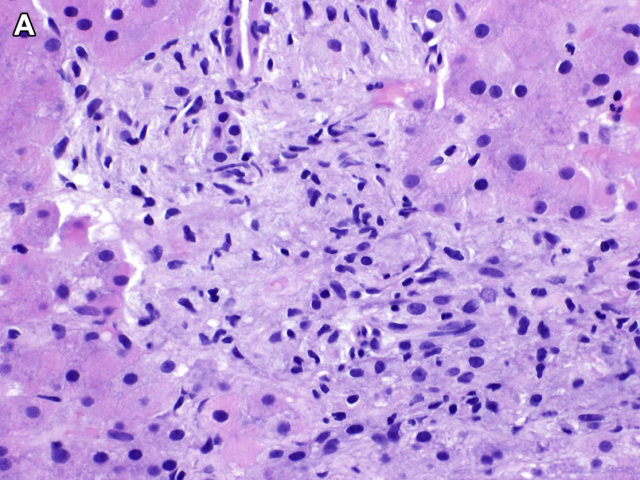
上皮样肉芽肿为散在、界清的簇状上皮样组织细胞构成境界清楚的病变。非坏死性上皮样肉芽肿可见于多种情况,且鉴别诊断范围宽泛;但伴干酪样坏死的上皮样肉芽肿则高度提示感染性因素所致,一般随机散在于肝脏内并破坏周围结构。
图2. 上皮样肉芽肿,本例为非坏死性,镜下表现为散在、界清病变,为上皮样巨噬细胞、混杂其他炎症细胞构成。
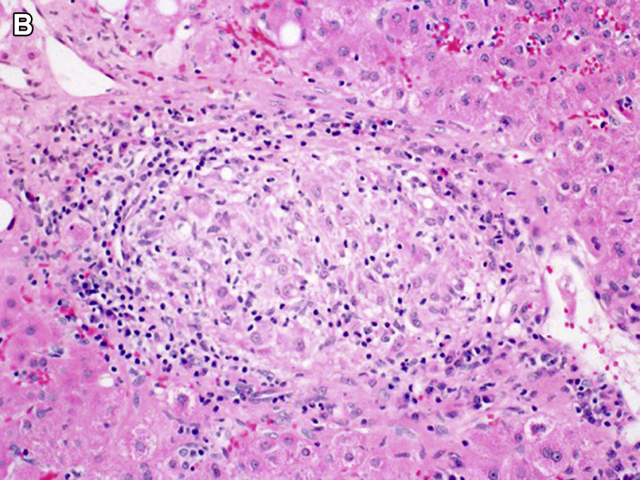
图3. 上皮样肉芽肿,伴干酪样坏死。
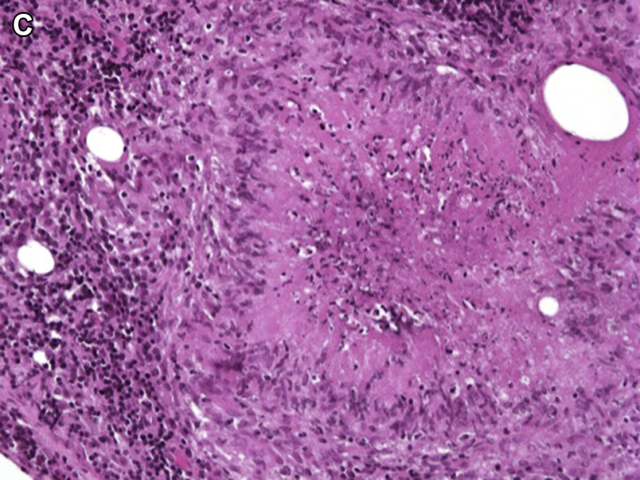
图4. 纤维环状肉芽肿。为上皮样巨噬细胞构成,中央为有一圈纤维素环绕的脂肪空泡。
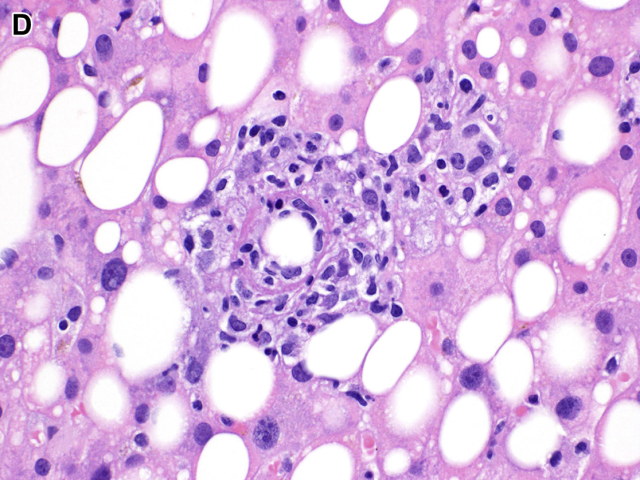
图5. 肉芽肿性炎。本例肉芽肿为小簇状巨噬细胞形成的境界不清病变,常混有其他类型炎症细胞。
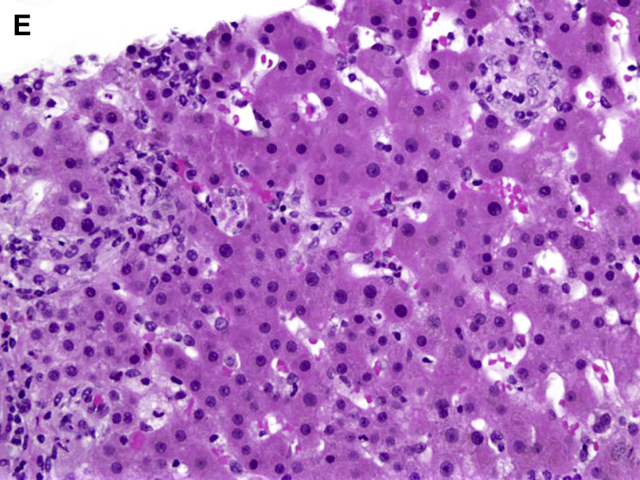
肉芽肿性炎伴显著化脓性炎症时,应考虑感染所致,具体如兔热病(tularemia)、利斯特菌病、类鼻疽。肉芽肿伴肝细胞损伤或胆管损伤时,应考虑到药物不良反应的可能。
图6. 中央伴星型微脓肿的肉芽肿性炎。这种情况一般也是感染所致。
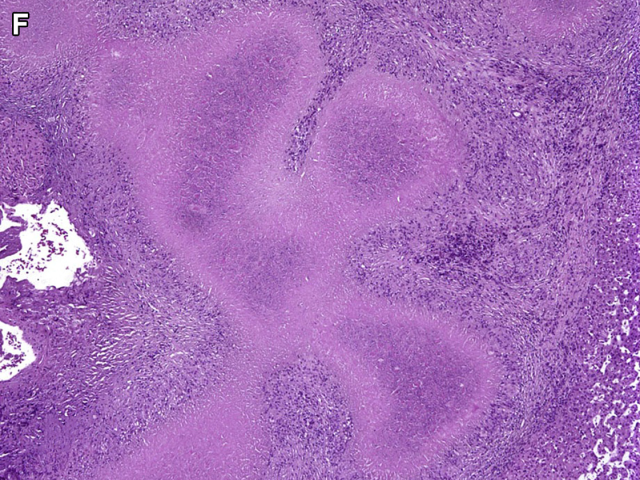
图7. 脂质肉芽肿,为脂滴、巨噬细胞、淋巴细胞构成的病变。这一病变常见,但一般并无临床意义。脂质肉芽肿可伴纤维化,但并不认为该病促进了慢性肝病中的纤维化进展。
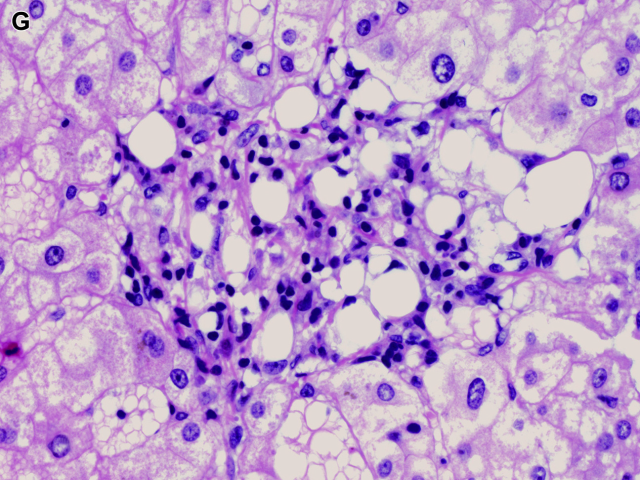
图8. 微小肉芽肿,为少许(约3-7个)巨噬细胞及其他炎症细胞构成的病变。这一表现为非特异性,可见于多种原因的细胞损伤之后,且常与药物不良反应有关。
除上述形态学之外,肉芽肿中的其他特征也有助于提示相关病因,具体如伴随的炎症细胞、病变在肝实质内的位置、有无病原体或异物等。临床信息也可提供肝脏肉芽肿相关诊断线索,具体如患者既往史、免疫状态、药品及毒物相关情况、软毒品(recreational drug)接触情况、动物接触史、旅行史等。进一步评估也需要其他检查的参与,如特殊染色、病原体培养、分子检测等。一般肝脏肉芽肿具体病因的确定是临床做出的,肝活检组织学所见可有助于缩小鉴别诊断范围。
——未完待续——
点此下载原文献
参考文献
Choi EK, Lamps LW. Granulomas in the Liver, with a Focus on Infectious Causes. Surg Pathol Clin. 2018;11(2):231-250.
doi:10.1016/j.path.2018.02.008






















共0条评论