[导读] 译者:薛德彬
六、卵巢的转移性肿瘤
定义
卵巢的转移性肿瘤是恶性肿瘤从卵巢外原发部位转移至卵巢。
ICD-O编码
无
ICD-11编码
2E05.0 卵巢的恶性肿瘤,转移性
相关命名
可接受:累及卵巢各个部位的转移癌;Krukenberg瘤(转移性印戒细胞癌,可能起源于多个解剖学部位,胃最常见)。
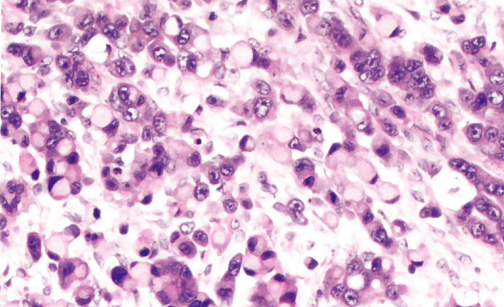
图1.147 转移性胃腺癌。低分化癌伴印戒细胞形态。
亚型
无
部位
卵巢转移癌常累及卵巢表面和皮质或累及卵巢门
临床特征
临床表现通常与原发性肿瘤有关。然而,有些患者的盆腔肿块可能是疾病的最早表现。影像学发现双侧卵巢肿块可能有助于提示继发性累及。阑尾低级别粘液性肿瘤通常表现为腹腔内大量果冻样粘液物质(腹膜假粘液瘤),腹膜肿瘤形成明显程度不一的粘液性结节,而转移性高级别癌不常表现为腹膜假粘液瘤。大多数病例中,同时检测阑尾原发性肿瘤与卵巢转移性病变,但阑尾可能并不显著增大。
流行病学
卵巢转移性恶性肿瘤的比例从3%至30%。卵巢是妊娠性生殖道最常见的转移部位。卵巢中的转移灶可能同时或异时发生于原发性肿瘤。有些病例的卵巢肿块是首要临床表现,来自隐匿性原发部位。
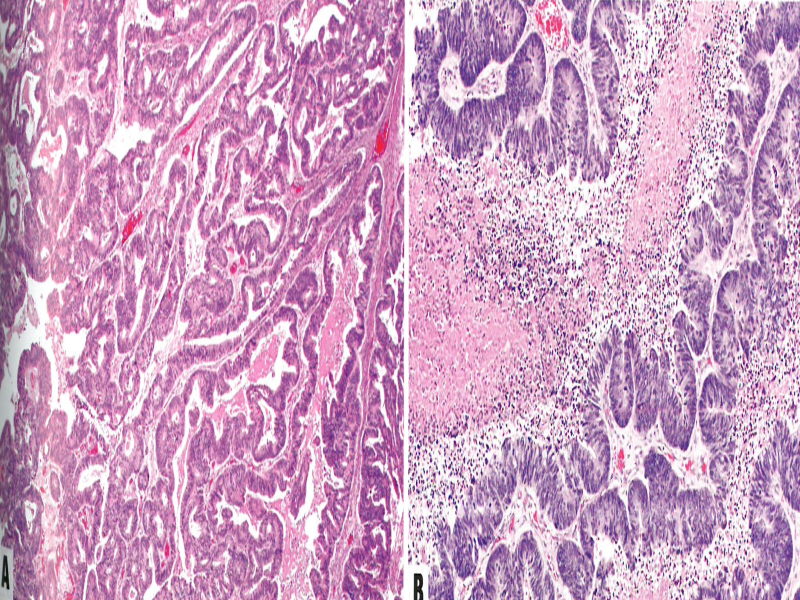
图1.148 转移性结肠腺癌。A 融合的腺样模式可能貌似原发性卵巢粘液腺癌或子宫内膜样癌。B 典型的腺样模式和脏坏死。
结直肠腺癌是最常见的转移至卵巢的原发肿瘤。手术标本中乳腺癌转移少见,但尸检常见,导管癌和小叶癌分别占转移的75%和25%。BRCA1/2突变携带者预防性输卵管卵巢切除术中隐匿性乳腺癌的发生率并不高于基于医院的乳腺癌患者人群。来自首发腺癌的转移,少于结直肠和乳腺。原发性胰胆管癌转移至卵巢相对少见。宫颈管和子宫内膜癌的卵巢转移也少见。其他少见原发包括肺癌、膀胱癌和肾癌、宫颈(及其他罕见原发部位)鳞癌、黑色素瘤、类癌、非妇科和妇科肉瘤、淋巴瘤和间皮瘤。
病因学
病因与原发肿瘤和部位有关。
发病机制
发病机制取决于原发肿瘤。卵巢转移癌可通过直接浸润、淋巴管/血管扩散、跨体腔/腹膜扩散、跨输卵管扩散。有些低级别卵巢子宫内膜样肿瘤可能与同时发生的低级别子宫内膜的子宫内膜样癌存在克隆相关性,提示肿瘤细胞从子宫内膜肿瘤或其前驱病变脱落并通过跨输卵管扩散的可能性。双侧大范围卵巢累及(Krukenberg瘤)可能是由胃癌跨腹膜扩散或血管扩散导致的。与无卵巢转移的结肠癌相比,伴有卵巢转移的结肠癌具有显著高频的KRAS、SMAD4(DPC4)和NTRK1突变。
大体表现
倾向转移的大体特征包括小肿瘤(常<10-13cm)、双侧、结节状模式、卵巢表面和/或浅表皮质存在肿瘤。相反,原发性卵巢粘液性肿瘤是单侧,巨大(>10-13cm)。然而,转移灶大、单侧、囊性、类似原发性卵巢肿瘤的情况并不少见。存在卵巢外转移倾向继发性卵巢累及。
组织病理学
倾向转移的组织学特征包括:伴促结缔组织增生性的侵袭性生长方式,结节状生长方式,累及卵巢表现和浅表皮质,卵巢门和淋巴管血管腔受累。相反,原发性卵巢肿瘤缺乏这些特征,并有融合性腺样生长方式。然而,有些转移癌呈现原发性卵巢肿瘤的生长方式(包括融合性腺样生长)并呈现显得低级别成分的区域,貌似原发性卵巢良性或交界性肿瘤样背景病变。并不少见的是,转移灶的形态学特征不同于原发肿瘤。存在印戒细胞强力支持转移,但有罕见例外。
转移性胃癌常见印戒细胞为主。也可能见到其他多种模式,包括腺体、小管、小梁、巢、成片细胞和肠型腺体。常有不同速度的明显间质,从致密细胞丰富至细胞稀少(像纤维瘤)或显著水肿。水肿往往位于中央。间质黄素化相对常见。
转移性结直肠癌通常由中等大小腺体组成,但腺体大小的范围可从小至管状至巨大和囊性扩张。常见的特征性模式是上皮从腺腔边缘脱落,腺腔内形成嗜酸性坏死物质,含有核碎屑(花环模式伴脏坏死)。可有单个腺体或结构复杂的筛状腺体。上皮通常复层化,高度异型性,通常没有明显粘液。常见腺体周围的间质受挤压和黄素化。
转移性胰胆管肿瘤的一部分或主要模式可能类似于原发性良性或交界性卵巢粘液性肿瘤,这种情况并不少见的。这些模式包括高分化粘液性腺体伴轻微核异型性和囊内腺样内折/乳头状结构的区域。腺体可呈侵袭性,位于促结缔组织增生性间质内。核异型性从轻微至明显。罕见胰腺腺泡细胞癌转移至卵巢。
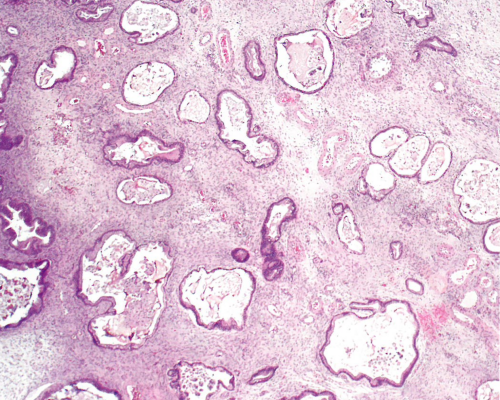
图1.149 转移性胰腺腺癌。相对简单的小至中等大小的囊性扩张腺体,分布在卵巢间质中。
来自阑尾低级别粘液性肿瘤的转移显示粘液丰富的上皮细胞(高度富于粘液),伴低度核异型性。可见丰富的、分割性细胞外粘液(卵巢假粘液瘤)和不规则分布的不完整腺体,腺体从邻近的基底膜回缩。阑尾癌的转移较常见印戒细胞形态,伴有细胞外粘液聚积。部分病例有杯状细胞类癌样形态,可有条索状、小梁状和肠型腺体。20-40%的杯状细胞腺癌呈神经内分泌标记物(CgA和Syn)阳性。
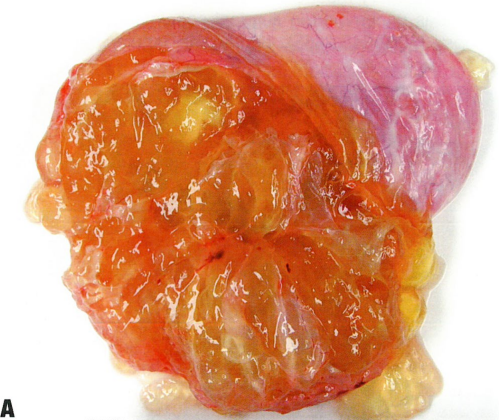
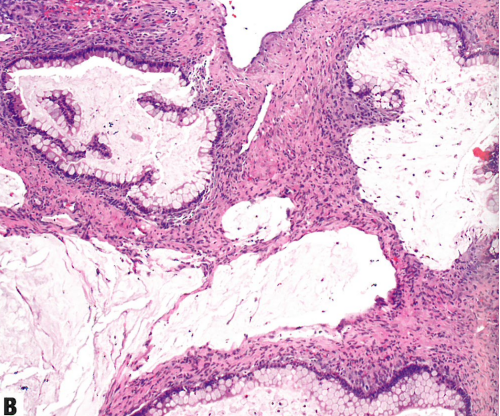
图1.150 A 低级别阑尾粘液性肿瘤累及卵巢。卵巢组织几乎全部被胶样物质所取代。B 囊腔衬覆温和的粘液性上皮,局灶腺体破裂,和卵巢假性粘液瘤。
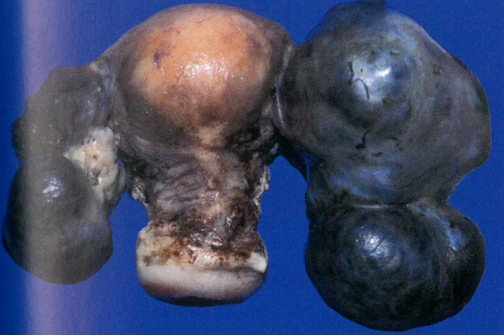
图1.151 转移性黑色素瘤累及双侧卵巢。双卵巢增大,变成黑色多结节状肿块。卵巢浆膜光滑,子宫未受累。
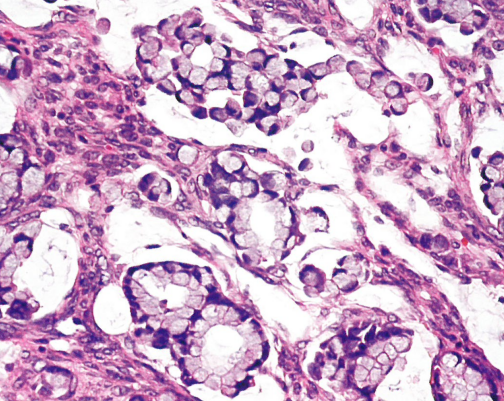
图1.152 转移性阑尾癌。低分化癌伴印戒细胞形态。
转移性乳腺癌可能见到多种生长方式。性癌通常呈腺样、乳头状、筛状或弥漫模式。小叶癌可呈特征性单行线性条索、小梁状和弥漫模式;可能见到印戒细胞分化。
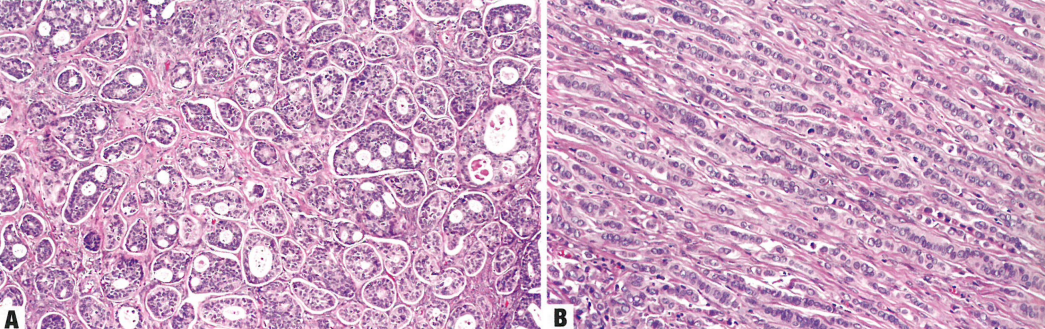
图1.153 转移性乳腺癌。A 非特殊型浸润性乳腺癌。卵巢间质内肿瘤巢伴筛状生长。B 小叶癌。肿瘤细胞几乎取代卵巢组织,呈典型的单行列兵式排列。
转移性HPV相关子宫颈管腺癌可呈粘液性、子宫内膜样或普通型特征。累及子宫下段和子宫内膜者并不少见。肿瘤结构常貌似原发性卵巢交界性肿瘤或高分化融合性腺体形成的癌,包括绒毛腺管状、乳头状和筛状生长方式。肿瘤通常呈现深染的异型核,明显的顶端核分裂象,底部凋亡小体。转移性胃腺子宫颈管腺癌的肿瘤细胞呈现丰富的透明/淡染嗜酸性胞质,细胞边界清楚。细胞异型性从轻度到明显。
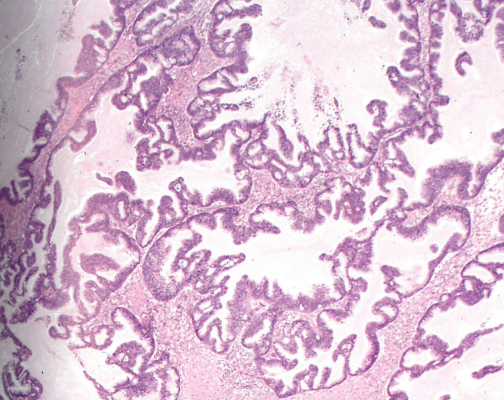
图1.154 转移性HPV相关子宫颈管腺癌。结构模式貌似原发性卵巢粘液性交界性肿瘤。
累及卵巢的子宫内膜癌有两种最常见的组织类型,即子宫内膜样和浆液性,类似于对应的子宫肿瘤。提示转移的特征包括双侧卵巢累及、主要分布在门部、脉管侵犯、无前驱病变(子宫内膜异位症、子宫内膜样腺纤维瘤)和肿瘤级别高。子宫肿瘤呈现深肌层浸润和存在淋巴管血管浸润也提示卵巢转移。
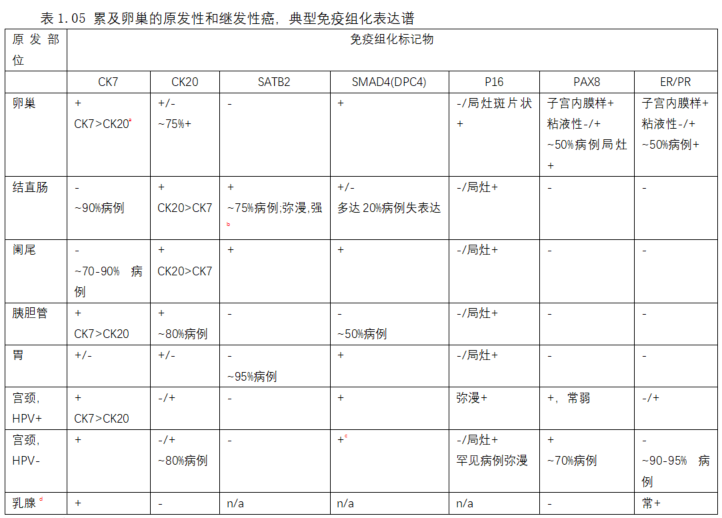
原发性和转移性卵巢癌的免疫组化谱见表1.05.另,原发性卵巢粘液性癌的免疫组化见“卵巢粘液性癌”。
细胞学
无临床相关性。
诊断性分子病理学
无临床相关性。
必要标准和理想标准
必要:临床特征和大体表现倾向转移。
理想:卵巢表面和浅层皮质受累;卵巢门和淋巴管血管腔受累;组织学特征提示不属于卵巢原发性肿瘤;侵袭性生长模式伴促结缔组织增生性间质/结节状生长方式;免疫组化
分期
对于大多数原发性肿瘤,发生卵巢转移则为IV期;子宫内膜腺癌为IIIA期。
预后和预测
卵巢转移定性为IV期疾病,临床结局差。与其他转移部位相比,结直肠腺癌累及卵巢,对化疗相对抵抗。结直肠腺癌和子宫颈管腺癌手术切除孤立性卵巢转移灶可能与生存期延长相关。低级别粘液性肿瘤累及卵巢为惰性行为,预后明显好于转移性阑尾腺癌,后者为高级别且预后差。基因组学研究与临床病理解读的整合,有助于更准确的分期和更好的临床管理。HPV相关子宫颈管腺癌的卵巢转移具有较好的预后,优于转移性胃型腺癌,后者预后差。
n/a 不适用
a 罕见的原发性卵巢粘液性肿瘤,畸胎瘤起源,呈CK7-/CK20+。
b 不表达SATB2的结直肠腺癌伴有错配修复缺陷和BRAF突变。
c SMAD4(DPC4)失表达见于1例胃型子宫颈管腺癌。
d 乳腺癌通常GATA3+,mammaglobin+,GCDFP-15+,WT1-。























共0条评论