[导读] 编译整理:强子
腺肌上皮肿瘤的谱系性
腺肌上皮肿瘤为导管上皮和肌上皮构成的双相型肿瘤,具体包括腺肌上皮瘤、非典型腺肌上皮瘤、恶性腺肌上皮瘤。
组织学上,腺肌上皮瘤的特点是两种类型的细胞在乳腺小叶和/或导管内增生。该肿瘤可有多种结构表现,如管状、分叶状、梭形细胞、腺病样,且常为混杂存在。管状生长时一般界清,管腔内侧为上皮细胞、外侧为肌上皮细胞,因此类似管状腺瘤及结节状腺病;不过,腺肌上皮瘤中的肌上皮细胞一般非常显著、且呈增生表现。分叶状表现时,轮廓呈多分叶状,周边境界不清,中央有致密硬化/玻璃样变,具体为增生的胖梭形肌上皮细胞构成挤压、无序的小管和实性细胞巢。梭形细胞型中的梭形肌上皮细胞增生显著,可伴有挤压、不明显的腺体成分,因此某些作者又曾将其视为肌上皮瘤。梭形的细胞核可能形成栅栏状结构,类似神经鞘瘤。腺肌上皮瘤中常见乳头状结构,且可与伴肌上皮细胞增生的导管内乳头状瘤混淆,因此曾有作者将其视为导管内乳头状瘤的亚型、或自导管内乳头状瘤进展而来,但根据肌上皮细胞增生的程度可以区分二者:乳头状瘤中为局灶增生,腺肌上皮瘤中为弥漫性增生。
图1. 腺肌上皮瘤,本例低倍镜下呈管状生长,高倍镜下管腔内侧可见为上皮细胞,外侧为肌上皮细胞,间质有黏液样改变。
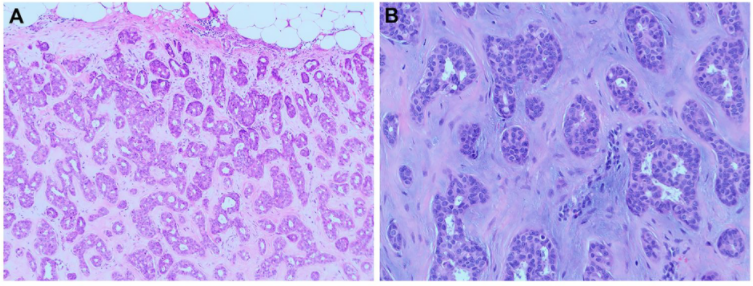
腺肌上皮瘤除前述亚型外,还曾有一种罕见的、浸润性亚型,类似微腺性腺病,因此有人称之为“伴腺肌上皮腺病(adenomyoepithelial adenosis)表现的腺肌上皮瘤”。腺肌上皮瘤也有显著的细胞学异质性,尤其肌上皮细胞。除梭形形态外,病变中细胞还可呈浆细胞样、透明细胞形态、肌细胞形态。肌样表现细胞中的大量嗜酸性胞质,可类似平滑肌瘤。包括大汗腺化生、鳞状化生、皮脂腺分化在内的化生性改变也可程度不一的存在。间质可为黏液样或软骨样,二者都是肌上皮细胞产生的常见物质,硬化性/玻璃样变间质中还有基底膜样物质。
免疫组化可证实为两种细胞,由此帮助形态学不确定病例中腺肌上皮瘤的诊断。导管上皮可通过低分子量CK标记,而肌上皮细胞可通过高分子量CK、p63、p40、SMMHC及个别其他肌上皮指标标记。需要注意的是,腺肌上皮瘤中肌上皮细胞的陷阱之一是可存在程度不等、预料之外的表达。此外,高分子量CK、p63及p40可表达于伴鳞化的导管上皮。值得注意的是,高分子量CK在腺肌上皮瘤中可呈反常的、有特征性的着色模式,即内侧管腔上皮阳性、外侧肌上皮不着色。腺肌上皮瘤中的ER、PR一般有程度不等的表达,主要是在导管上皮细胞。
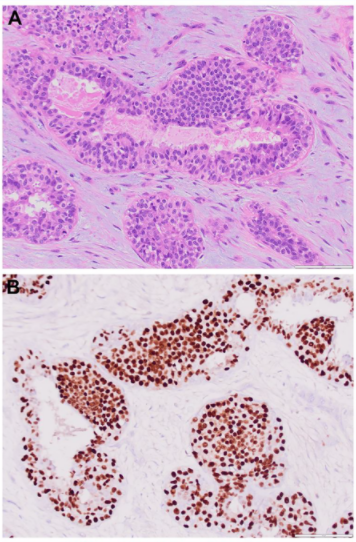
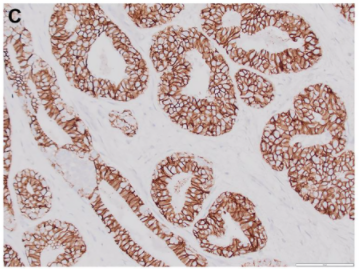
图2. 腺肌上皮瘤形态及免疫组化:(A)低倍镜下呈分叶状生长;(B)增生的外侧肌上皮细胞表达p63;(C)CK5/6呈反常的、特征性的表达,即内侧管腔上皮阳性而外侧肌上皮细胞并不表达。
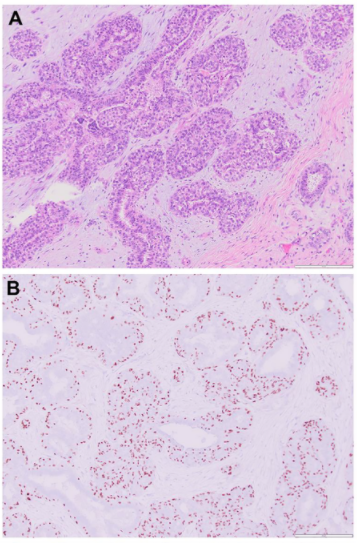
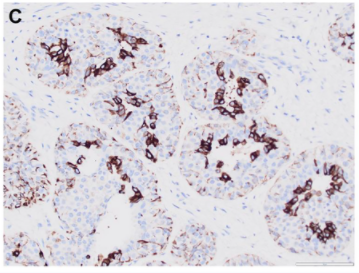
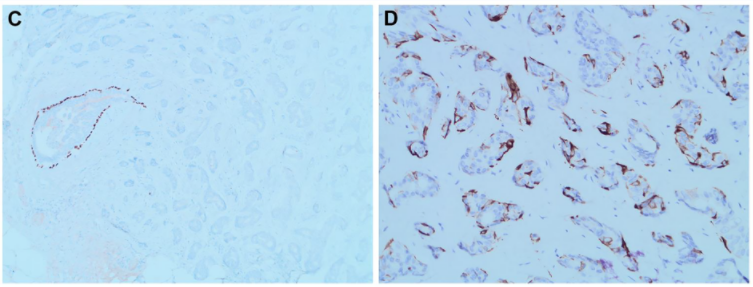
图3. 腺肌上皮瘤免疫组化中的例外情况:外侧肌上皮细胞不表达p63,但正常表现导管中的外侧肌上皮细胞有表达;SMMHC证实的确外侧有肌上皮细胞层。
尽管典型腺肌上皮瘤中的上皮细胞和肌上皮细胞一般形态温和,并无细胞核非典型或核分裂的增加,但有些腺肌上皮病变会有不同程度的非典型特征、却尚不足以诊断为恶性。其实,“非典型腺肌上皮瘤”的标准并未得到广泛认可。一项早期的研究认为,显著细胞学非典型、显著嗜酸性核仁、核分裂高达5个/10HPF是非典型腺肌上皮瘤的特征。最近提出的非典型腺肌上皮瘤特征则包括上皮或肌上皮成分过度生长、轻到中度细胞学非典型、核分裂活性增加(3个/10HPF)、伴或不伴浸润性生长和/或局灶坏死。此外,腺肌上皮瘤中可出现非典型导管增生及非典型小叶增生。
图4. 腺肌上皮瘤伴非典型导管增生及非典型小叶增生。HE切片中,可见形态均一管腔上皮的局灶增生(A),这些细胞弥漫、强阳性表达ER(B),支持为非典型导管上皮增生。另一处形态单一的细胞免疫组化E-cadherin并无细胞膜着色,证实为非典型小叶增生。
绝大部分腺肌上皮瘤手术完整切除后临床预后极好。不过,组织学为“良性”的腺肌上皮瘤罕见情况下也可出现少数淋巴结转移。还有极为罕见的“良性转移性腺肌上皮瘤”转移至肺的报道。因此,必须确定一个广泛认可的、准确区分出“非典型”病变的标准。
据小规模队列研究报道,良性腺肌上皮瘤同一乳腺中发生其他上皮性及纤维上皮性恶性病变的几率稍增高,因此有人提出腺肌上皮瘤除了有恶性转化风险之外,是否意味着发生其他乳腺癌的可能性增加。对这类病变分子特征的研究、尤其原发和转移性腺肌上皮瘤病例对比研究,可能可以更好的对这类病变进行分类。有人提出,最好将腺肌上皮瘤视为一种低度恶性潜能的肿瘤。当然,大规模研究可能为未来WHO分类修订提供更多证据。
未完待续
点此下载原文献
往期回顾:
读文献,学病理-部分特殊类型乳腺肿瘤要点解析(一)
读文献,学病理-部分特殊类型乳腺肿瘤要点解析(二)
读文献,学病理-部分特殊类型乳腺肿瘤要点解析(三)
参考文献
Wei S. Update on selective special types of breast neoplasms: Focusing on controversies, differential diagnosis, and molecular genetic advances. Semin Diagn Pathol. 2022;S0740-2570(22)00021-1.
doi:10.1053/j.semdp.2022.03.001



















共0条评论