[导读] 编译整理:强子
现阶段的病理诊断,仍是形态学为基础、辅以必要特殊检查的一种诊断手段。因此扎实的形态学判断,是病理医师的基本功。近日,国际头颈科学组(International Head and Neck Scientific Group)成员及受邀的部分专家专门从透明细胞的角度撰写了涎腺相关肿瘤诊断综述,文章已发表于《Adv Anat Pathol》杂志。为帮助大家更好的了解相关问题并指导临床实践,我们将该文要点编译介绍如下。
涎腺透明细胞肿瘤简介
显微镜下的透明细胞,可见于多种良性或恶性肿瘤;呈透明表现的细胞类型也多种多样,具体如上皮细胞、黑色素细胞、间叶细胞、血细胞。细胞呈透明表现的原因各不相同,具体如固定假象、细胞退行性改变、细胞内某些物质的沉积,后者最常见为糖原沉积,但有时黏多糖、黏液、脂质的沉积也可导致透明表现。
对于头颈部来说,透明细胞最常见于涎腺肿瘤,但也可见于鳞状细胞或牙源性上皮来源的肿瘤、原发或转移的癌、良性或恶性的黑色素细胞病变、良性或恶性的间叶性肿瘤。某些情况下,转移性肿瘤甚至和涎腺原发透明细胞肿瘤的鉴别非常困难,如转移性透明细胞肾细胞癌。
仅就涎腺原发肿瘤来说,诸多类型的肿瘤可以出现透明细胞,具体如多形性腺瘤、肌上皮瘤/肌上皮癌、嗜酸细胞瘤、黏液表皮样癌、腺泡细胞癌、上皮-肌上皮癌、腺样囊性癌。大部分情况下,透明细胞仅占肿瘤的一小部分,此时根据肿瘤的典型特征,诊断相对容易。不过部分肿瘤中,透明细胞可能是肿瘤的主要部分,此时的诊断难度极大。
以透明细胞为显著特征的涎腺原发肿瘤主要有两种:上皮肌上皮癌、玻璃样变透明细胞癌。其他主要为透明细胞的涎腺肿瘤还可能是其他涎腺肿瘤的透明细胞亚型,具体如黏液表皮样癌、肌上皮癌、肌上皮瘤、嗜酸细胞瘤,此时其特异性组织学表现可能会被掩盖,仅少许非透明细胞的肿瘤成分存在。
涎腺透明细胞肿瘤诊断要点
由于上述原因,仅凭形态学诊断伴透明细胞的涎腺肿瘤较为困难。其实该组肿瘤的免疫组化特点也有重叠,具体如玻璃样变透明细胞癌、黏液表皮样癌、鳞状细胞癌均可表现为p63/p40/高分子量CK的阳性和S100/SOX10的阴性。
好在近十余年里,分子技术有了显著进步,涎腺肿瘤遗传学研究取得了一定进展。某些涎腺肿瘤具有重复性遗传学改变,具体如下述基因的融合:分泌性癌中ETV6,腺样囊性癌中MYB基因、MYBL1基因,黏液表皮样癌中MAML2基因。此外,玻璃样变透明细胞癌中有EWSR1-ATF1重排,上皮-肌上皮癌中大部分病例可见HRAS基因3号外显子突变,透明细胞亚型肌上皮癌中EWSR1基因重排比例很高等。
因此,形态学检查、并结合免疫组化和分子遗传学检测,有助于涎腺透明细胞肿瘤的明确诊断,详见表1。

图例赏析
图1. 玻璃样变透明细胞癌。本例形态学呈实性-腺泡样细胞巢,细胞形态均一、透明表现,细胞核圆形至卵圆形;细胞巢之间为细胞稀疏、玻璃样变的间质分隔(A)。免疫组化瘤细胞表达p63(B),不表达S100(C,周围神经可作为阳性内对照)。这一瘤种在分子遗传学方面,可有EWSR1基因8号外显子和ATF1基因4号外显子的融合(D)、或EWSR1基因14号外显子和CREM基因6号外显子的融合(E)。
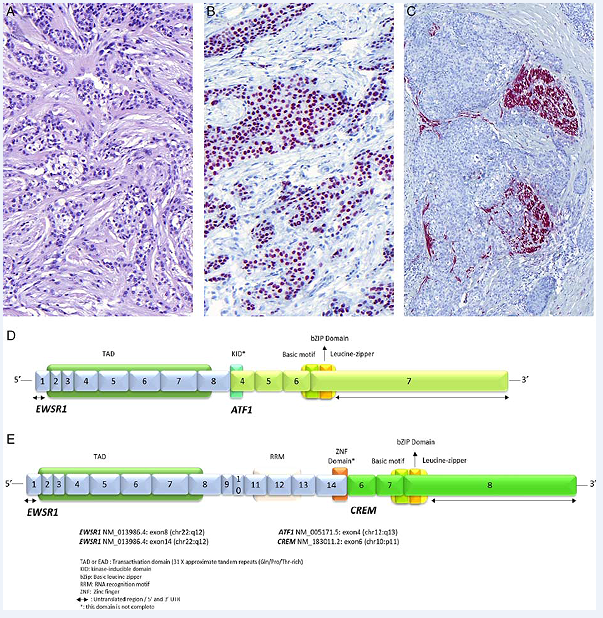
图2. 透明细胞型黏液表皮样癌。本例大部分瘤细胞体积较大,胞质呈透明表现,但可见更为典型的黏液表皮样癌区域,具体为有黏液细胞的囊性结构(A)。PAS染色可以显示有散在的黏液细胞,而透明细胞并无PAS着色(B)。免疫组化p63阳性(C)。(D)这一瘤种在分子遗传学方面,会有CRTC1基因1号外显子和MAML2基因2号外显子的融合,或CRTC3基因1号外显子和MAML2基因2号外显子的融合。
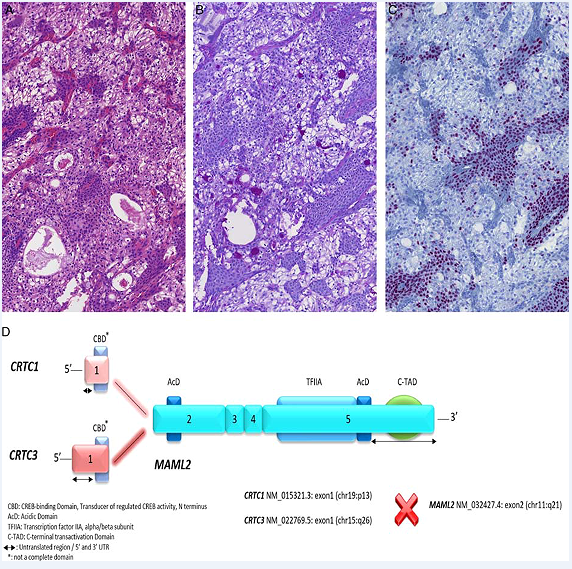
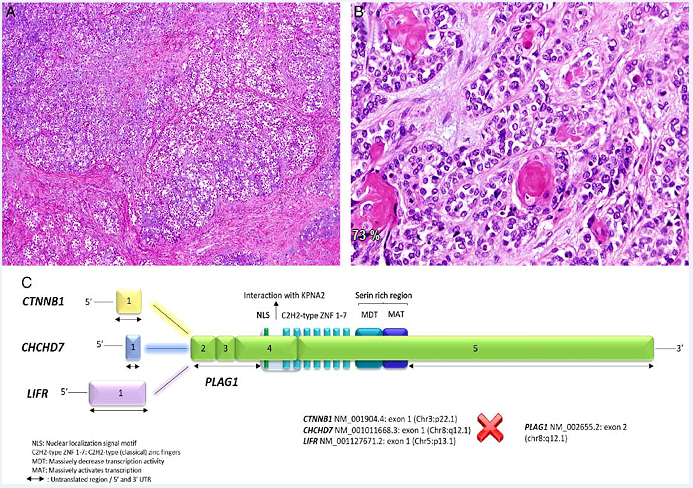
图3. 透明细胞型肌上皮癌。本例为胞质丰富、透明表现的大而多边形细胞,呈致密巢状,细胞巢之间有纤维性间隔(A);本例可见多灶鳞状化生(B)。(C)这一瘤种在分子遗传学方面,会有PLAG1基因2号外显子与CTNNB1基因1号外显子、CHCHD7基因1号外显子、LIFR基因1号外显子的融合。具体本例而言,是LIFR与PLAG1基因的融合。
参考文献
Skalova A, Leivo I, Hellquist H, et al. Clear Cell Neoplasms of Salivary Glands: A Diagnostic Challenge. Adv Anat Pathol. 2022;10.1097/PAP.0000000000000339.
doi:10.1097/PAP.0000000000000339

















共0条评论