[导读] 编译整理:强子
HHV8相关MCD与其他HHV8相关淋巴增生性病变的关系
已明确HHV8相关MCD发生非霍奇金淋巴瘤的风险增高。据报道,HIV相关MCD患者的非霍奇金淋巴瘤发生率约是一般HIV感染人群相关发生率的15倍。
WHO著作中称,发生于MCD背景下的最常见非霍奇金淋巴瘤类型是HHV8阳性弥漫大B细胞淋巴瘤-非特殊类型。HHV8阳性弥漫大B细胞淋巴瘤的特征是淋巴结结构破坏、浆母细胞成片分布,免疫表型其实等同于MCD中HHV8感染的浆母细胞;尤其这类细胞也常强λ限制性阳性表达IgM。不过,发生显著淋巴瘤的特征是克隆性免疫球蛋白基因重排,这与MCD中浆母细胞的多克隆或寡克隆性质是不同的。
上述资料也得出一个结论,即HHV8阳性弥漫大B细胞淋巴瘤可能是感染HHV8浆母细胞多克隆活化后、某些克隆增生所致。这一假说中一个令人信服的证据,是在罕见病例中观察到MCD有序贯性递进:单个浆母细胞、至“微小淋巴瘤”、最终进展为HHV8阳性弥漫大B细胞淋巴瘤。经过更为仔细的检查,在“微小淋巴瘤”中检出更多分子异常。这方面很重要的是,尽管所谓的“微小淋巴瘤”有转化为显著淋巴瘤的可能,但这类病例仅有部分进展为显著淋巴瘤。此外,“微小淋巴瘤”与同时或后续的淋巴瘤之间并未确定有明确的克隆相关性。因此,这类病例可能最后视为MCD的亚型、或仅仅是淋巴瘤的非专属性(noncommitted)前体。
同时或非同时的原发渗出性淋巴瘤是MCD患者发生的另一种HHV8相关恶性肿瘤。原发渗出性淋巴瘤一般表现为无肿物形成的渗出。肿瘤细胞为具有免疫母细胞、浆母细胞或间变型细胞的多形性表现。虽然EBV感染并非原发渗出性淋巴瘤发生的必需条件,但绝大部分病例都同时有EBV的感染、且有限制性基因表达;少部分无EBV共感染的原发渗出性淋巴瘤一般见于免疫功能正常患者。与HHV8阳性弥漫大B细胞瘤相比,目前并不确定发生于MCD的原发渗出性淋巴瘤是否来源于感染HHV8的浆母细胞。从概念上来说,淋巴结为主的病变转变为渗出为主的淋巴瘤似乎是不同寻常的。
嗜生发中心性淋巴细胞增多症(GLPD)
除原发渗出性淋巴瘤外,HHV8和EBV共感染可见于嗜生发中心性淋巴细胞增多症(germinotropic lymphoproliferative disorder,GLPD)。这一病种首次描述是2002年,此后文献中也只有不足20例报道。与原发渗出性淋巴瘤、其他HHV8相关病变截然不同的是,GLPD主要发生于免疫正常个体,表现为局灶淋巴结肿大而无明显的系统性症状,且临床经过较好。
这就出现了一个有趣的问题:为什么相同的病原体(HHV8和EBV)却产生了两种预后显著不同的病变(原发渗出性淋巴瘤、GLPD)?猜测可能的机制是宿主免疫状态和微环境(渗出、生发中心)影响了淋巴组织发生的关键步骤所致。这一未能解答的问题,也突出了我们未来要研究的方向,比较HHV8相关淋巴组织增生性疾病中不同情况下的遗传学及表观遗传学,会是很有吸引力的研究。
组织学上,GLPD表现为感染了HHV8和EBV的浆母细胞簇状、主要分布于生发中心,但也可累及滤泡间区。浆母细胞表达MUM-1,不表达CD45、CD138和B细胞标记。与MCD相似,浆母细胞免疫球蛋白轻链表达具有单链限制性,但分子水平为多克隆。淋巴结常表现为类似Castleman病的特征,如滤泡萎缩、透明样变,血管增生,浆细胞显著增多。
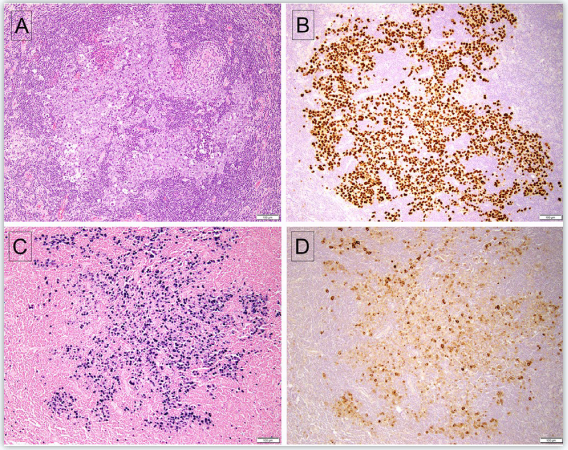
图3. GLPD。(A)受累滤泡表现为较大的非典型淋巴细胞呈不规则条索状、片状;(B)病变细胞表达LANA-1,且EBER原位杂交证实EBV阳性(C)。(D)受累细胞同时表达vIL-6。
GLPD与HHV8相关MCD的鉴别,需要结合临床及病理综合判断。GLPD是HHV8和EBV共感染,这方面是不同于MCD的,后者几乎总是EBV阴性;其次,GLPD中的浆母细胞主要侵及生发中心,而MCD中则累及边缘带;第三,GLPD为单一的κ或λ轻链,而MCD仅为λ轻链的IgM;最后,免疫正常个体的局灶受累,更符合GLPD的诊断。
未完待续
往期回顾
多中心Castleman病的前世今生(一)
多中心Castleman病的前世今生(二)














共0条评论