[导读] 编译整理:强子
详解乳腺病理中的非典型(一)
详解乳腺病理中的非典型(二)
详解乳腺病理中的非典型(三)
乳腺上皮细胞中的非典型
如前所述,原位和浸润性的低级别病变中,对非典型特征的定义是不一样的。低级别原位性病变中,细胞形态是与普通型导管上皮增生的细胞进行对比,形态单一是重要特点,而细胞核大小是与良性上皮细胞的细胞核、或红细胞进行比较,细胞核表现为闭合相。低级别浸润性病变中,细胞核的多形性是相对正常终末导管小叶单位中细胞核而言的,肿瘤细胞并非如低级别原位病变中那样形态单一,细胞核呈空泡状表现。
导管内病变的情况下,细胞结构的特征对于诊断也很关键,如普通型导管上皮增生与非典型导管上皮增生、柱状细胞改变与平坦型上皮非典型、平坦型上皮非典型与微乳头状导管原位癌的鉴别,一定程度上导管和小叶的导管内病变鉴别中也是如此。乳腺浸润性癌的分级中,结构的评估是根据腺管形成的程度而定的。
普通型导管上皮增生与非典型导管上皮增生、中级别导管原位癌的鉴别
非典型导管上皮增生和低级别导管原位癌中的上皮细胞形态单一,细胞核圆形,均匀分布。细胞结构的非典型具体可呈打孔状空隙、僵硬条带状、拱形、微乳头状等。如前所述,细胞核的大小是良性上皮细胞细胞核或红细胞大小的1.5-2倍,染色质均匀分布,核仁不明显。普通型导管上皮增生具有特征的的结构表现,细胞黏附在一起,呈流水样、漩涡状,裂隙样结构主要见于导管周边,无打孔状空隙。
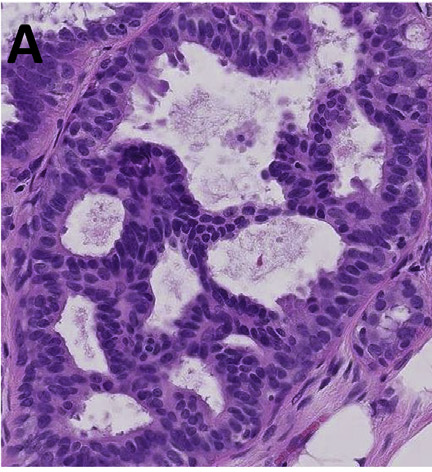
图1. 普通型导管上皮增生,特点是终末导管小叶单位和导管内、无细胞学非典型的增生性病变。可见复杂的结构表现,如搭桥、外周裂隙样。细胞核重叠,无极向,大小和形状有差异。
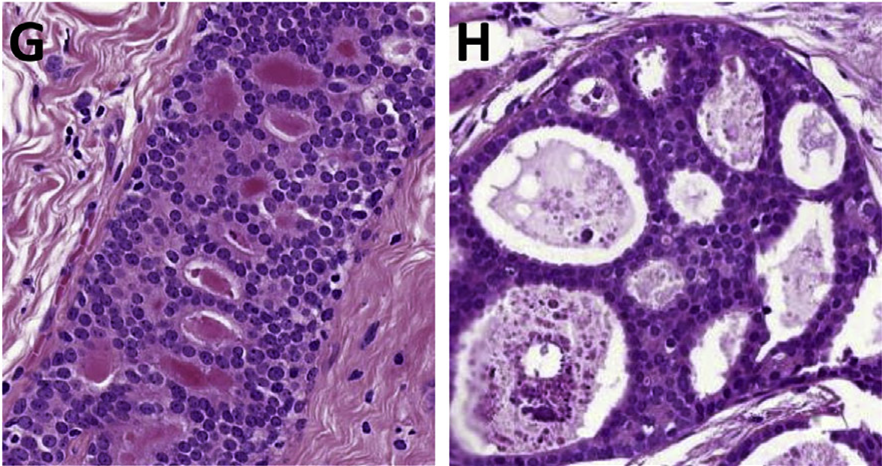
图2. (左)非典型导管增生,可见复杂的结构,如筛状表现。细胞水平上,细胞形态单一、核浆比增加,细胞分界清晰,在导管或腔隙内的排列有极向性,细胞核并不重叠。(右)低级别导管原位癌,细胞形态单一,有筛状结构,导管或腔隙内的极向仍存在,细胞核无重叠。
普通型导管上皮增生中的多态性可导致将其误诊为中级别导管原位癌,这是将多态性误判为中等程度多形性所致。导管原位癌的诊断在于识别出单一细胞群、伴细胞和结构上的非典型。如果存在核分裂及坏死,更是有助于诊断的特征。鉴别困难的病例中,ER、CK5/6免疫组化可用于证实非典型导管上皮增生/导管原位癌中细胞的单型性,而不是普通型导管上皮增生中混合性的上皮细胞群:非典型导管上皮增生/低级别导管原位癌中,ER为弥漫、强阳性表达,而普通型导管上皮增生中为异质性/马赛克样、弱阳性表达;而CK5/6在前者为阴性,在后者为马赛克样着色,部分病例中周围的肌上皮是有CK5/6着色的。高级别导管原位癌中,由于ER表达部分缺失,所以也可呈异常的马赛克样着色。基底样亚型的导管原位癌中,可见高分子量CK和基底型CK的局灶阳性。这种情况下,导管原位癌在形态学上呈高级别特征,与普通型导管上皮增生中形态单一的表现截然不同。
柱状细胞改变/柱状细胞增生与平坦型上皮非典型的鉴别
柱状细胞改变的特点是终末导管小叶单位的腺泡扩张、内衬柱状细胞,细胞核位于基底、拉长,细胞核排列垂直于基底膜。柱状细胞改变中的细胞一般大小近似,核仁不明显,除柱状的形态之外、其他均类似终末导管小叶单位中的上皮细胞。柱状细胞增生则是指这类细胞形成多于2层的增生,但结构类似、极性仍存。
平坦型上皮非典型的特征是低级别的细胞核非典型、细胞核圆形、有小核仁,细胞极向缺失。偶有轻度的结构非典型,如细胞簇状分布等,但显著的结构非典型并非平坦型上皮非典型的表现。平坦型上皮非典型病变中的上皮出现高级别细胞学非典型,则归为伴平坦型/贴壁状特点的导管原位癌。
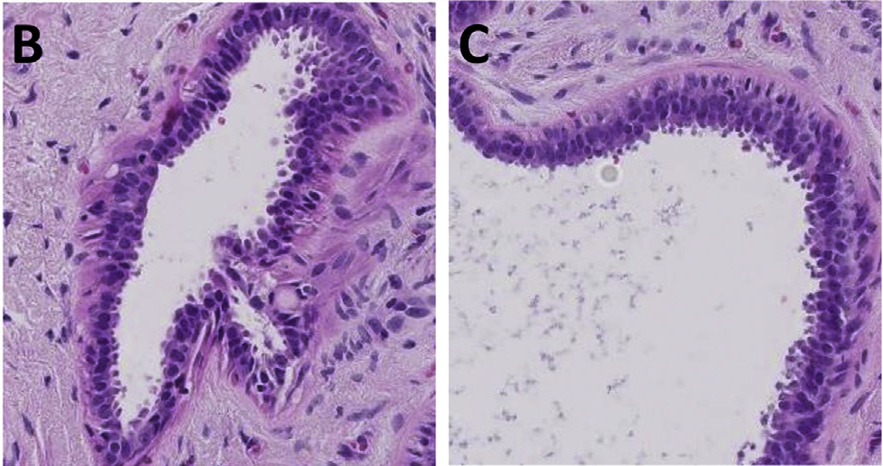
图3.(左)柱状细胞改变,特点是终末导管小叶单位中无细胞学非典型的柱状上皮使得导管扩张。柱状细胞具有顶端胞质凸起及管腔分泌。细胞核水平上,一般为卵圆形,核仁不明显,细胞核垂直于基底膜排列。(右)柱状细胞增生。如果柱状细胞改变呈数层堆叠,则称之为柱状细胞增生。
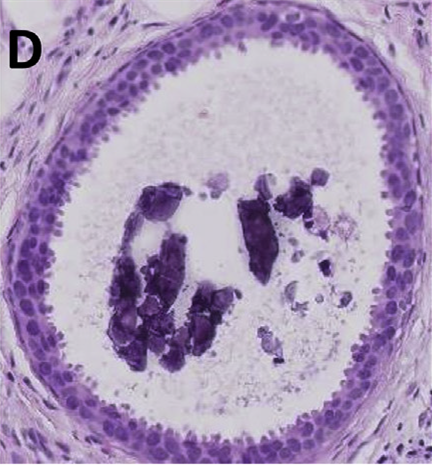
图4. 平坦型上皮非典型,这种情况下也可见胞质顶端凸起、腺腔内分泌期、钙化。细胞及细胞核水平上,一般并无极性,且并非规则的垂直于基底膜排列。可见细胞学的非典型,但并非高级别。细胞核一般为圆形或卵圆形,核仁可以显著也可不明显
免疫组化无助于柱状细胞改变/柱状细胞增生和平坦型上皮非典型/低级别导管原位癌之间的鉴别,因为这些病变的免疫表型相同。免疫组化特点及后续分子研究均表明,这些病变虽然在细胞学特点和结构特点上有差异,但均属于克隆性,是早期肿瘤性病变而非化生性改变。最近的研究还表明,柱状细胞改变、柱状细胞增生、平坦型上皮非典型常有染色体16q的全臂缺失,这是和普通型导管上皮增生不同的;而不管前述病变形态学差异如何显著,均可见这一特征。
小叶原位癌和导管病变的鉴别
经典的小叶原位癌中,细胞形态均一、单型性,细胞核相比正常上皮细胞核稍大,呈闭合相表现,无核仁或有小核仁。胞质一般比低级别导管原位癌的胞质少一些,细胞无黏附性。上述情况也称之为A型细胞;如为B型细胞,则有轻到中度的细胞学非典型;如为类似高级别导管原位癌中表现的显著细胞学非典型,则是多形性小叶原位癌的特点。A型和B型细胞常与经典型、旺炽性小叶原位癌混杂在一起,但旺炽性小叶原位癌也可出现导管和小叶的显著扩张,其间间质极少或缺失。多形性小叶原位癌中也可见胞质的改变,如嗜酸性增强(代表大汗腺改变)或透明表现。
尽管旺炽性、多形性小叶原位癌都可类似导管原位癌,但大量特征可以区分开这两种情况,如小叶原位癌中的失黏附性生长方式、免疫组化E-cadherin表达缺失。多形性小叶原位癌中的细胞核与导管原位癌中的细胞核不同,前者一般为闭合相,很少出现显著核仁,且具有高度多形性、核膜不规则。旺炽性小叶原位癌中的细胞相比实性导管原位癌的细胞来说,一般形态更为单一、均一。细胞排列有极向,可见于导管原位癌,但并非小叶原位癌的特点。
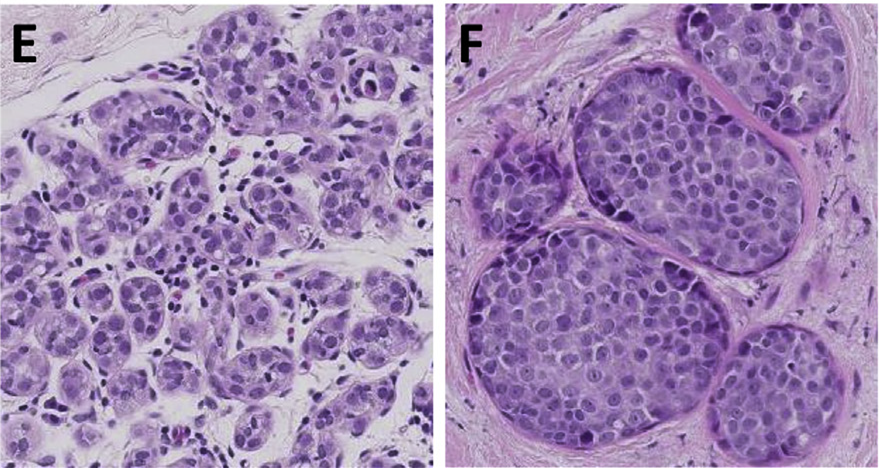
图5. (左)非典型小叶增生,特点是一般为小、无黏附性细胞在终末导管小叶单位的增生,但并不导致小叶单位的极端扩张。(右)小叶原位癌,一般为小而无黏附的细胞在终末导管小叶单位内的增生,使得小叶单位出现扩张表现。
未完待续
参考文献
Katayama A, Toss MS, Parkin M, Ellis IO, Quinn C, Rakha EA. Atypia in breast pathology: what pathologists need to know. Pathology. 2021;S0031-3025(21)00517-1.
doi:10.1016/j.pathol.2021.09.008


















共0条评论