[导读] 作者:慧海拾穗
(一)病例报告
【临床资料】
患者,女性,35岁。因近期发作性头痛伴呕吐就诊。患者神志清醒、行动自如,无明显的运动或感觉障碍。磁共振成像(MRI)显示左侧顶枕部病变伴有明显的病灶周围水肿。病变在T1加权像(T1WI)上呈等信号,在T2WI上呈高信号,并伴有强烈对比增强(图1A-E)。对患者进行进行了左侧顶枕部开颅术和肿瘤全切除术。术后CT扫描显示肿瘤完全切除(图1F)。患者术后进行放射治疗。放疗后脑部MRI检查结果显示手术部位有小的复发/放射治疗改变(图1G-I)。患者随访一年半没有出现新的病灶。
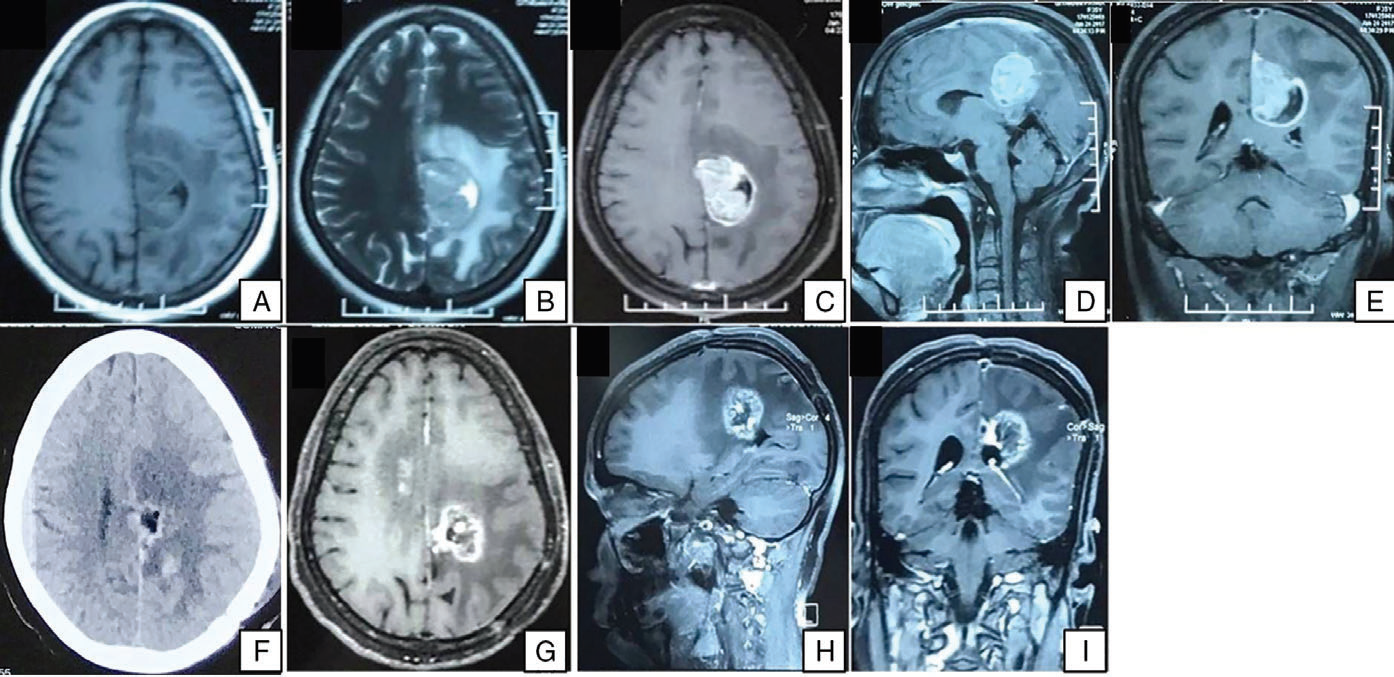
图1 头部MRI(A-E,G-I)和CT扫描(F):(A-E)显示左侧顶枕部病变,伴有明显的病灶周围水肿。病变T1WI呈等信号,T2WI呈高信号,并伴有强烈的对比增强。(F)术后CT扫描显示病变完全切除。(G-I)随访MRI(术后和放疗后)显示手术部位有小的复发/放射治疗改变,没有明显的占位效应或中线移位。
【病理学检查】
大体上,肿瘤呈灰白色,富于血管,质软至硬,切面与正常脑实质无清晰的界限。组织学检查显示肿瘤与相邻脑实质相对清晰(图2A)。它具有双相组织形态学表现(图2B)。有的区域显示高度多形性星形细胞肿瘤细胞与散在的多核巨细胞呈片状排列。这些细胞的细胞核在大小和形状上差异很大,局灶存在显著的核仁和核内假包涵体。细胞质丰富,泡沫状,呈黄色瘤样外观(图2C)。网织蛋白纤维染色显示局灶细胞周纤维化。另一区域显示存在广泛的星形胶质细胞围血管周围假菊形团样排列,肿瘤细胞细长呈放射状(图2D),胞质丰富嗜酸性,细胞突起延伸至血管基底膜(图2F)。局部可见血管壁呈玻璃样变(图2E)、核分裂活性增加(7~8个/10HPF)、坏死和内皮细胞增生。
肿瘤细胞表达GFAP、S-100和Syn,EMA局灶胞质阳性;肿瘤细胞IDH1、神经丝蛋白(NFP)、神经元核抗原和CD34阴性表达。ATRX保留表达。Ki-67增殖指数最高区约为12%(图3D)。免疫组化表达在两个形态学区域相似。Sanger测序确定存在BRAF V600E突变(图3E)。
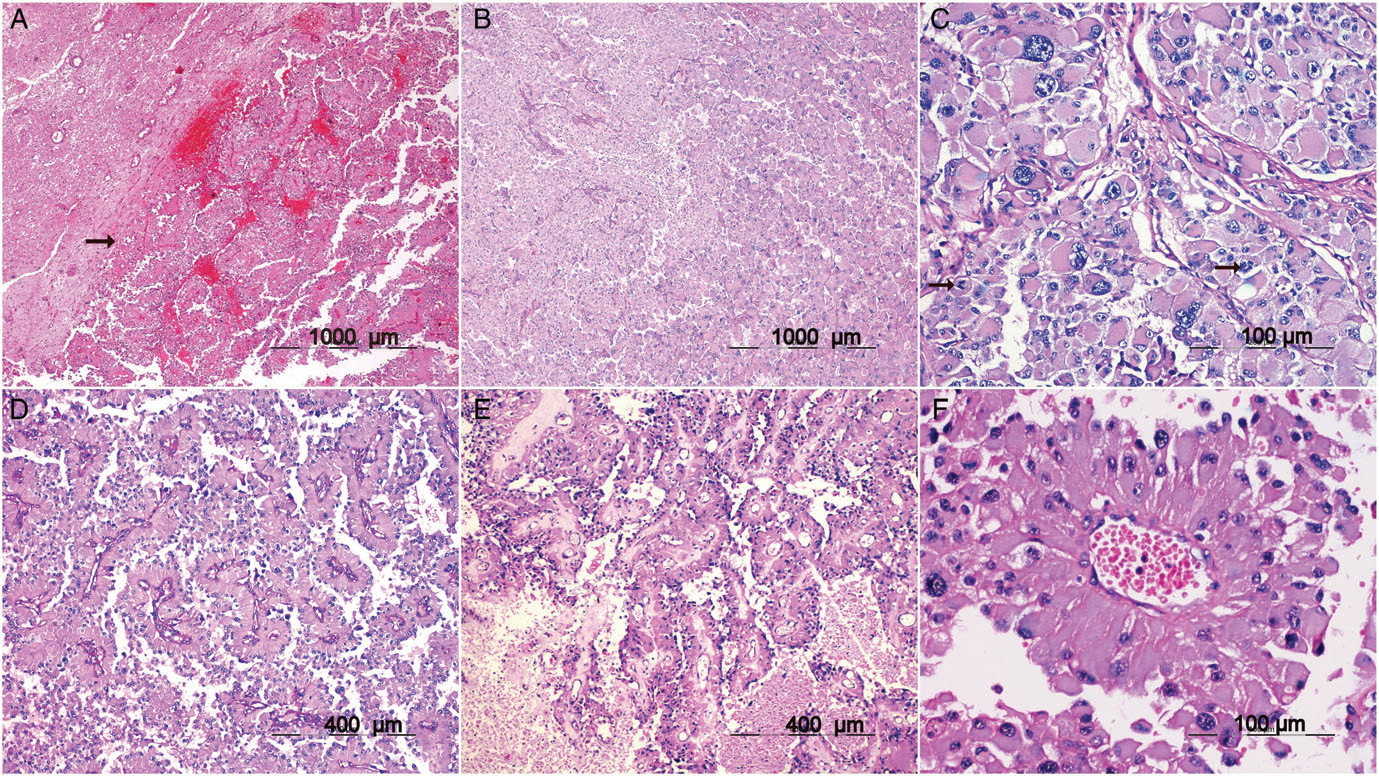
图2 脑肿瘤HE染色的镜下图像:(A)肿瘤与邻近脑实质相对清晰的边缘(箭头)。(B)病灶显示肿瘤细胞呈片状排列。从相对单形到高度多形的细胞群的转变是明显的。(C)高度多形性的细胞有黄色瘤样细胞质,与散在的巨细胞混合,并显示核分裂象(箭头)。(D)一些区域显示出许多星形母细胞菊形团。(E)一些菊形团显示玻璃样变和坏死。(F)其他区域显示肿瘤细胞明显的血管周围排列,细胞突起以菊形团状延伸至血管基底膜。
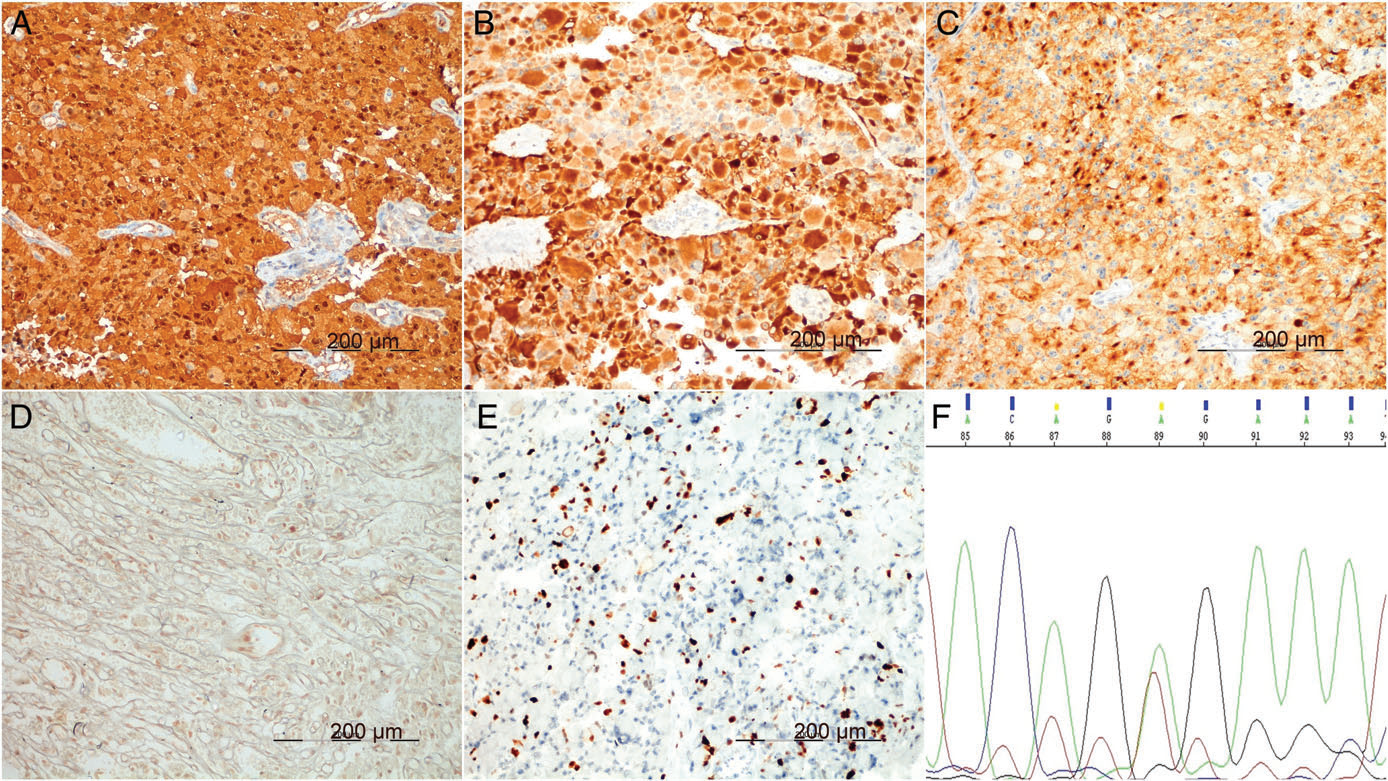
图3 免疫组化、特殊染色和BRAF V600E突变分析:肿瘤细胞S-100(A)、GFAP(B)和Syn(C)阳性。局灶在单个细胞和肿瘤细胞群周围存在网状蛋白纤维(D)。Ki-67染色显示高增殖活性(E)。电泳图显示肿瘤细胞发生BRAF V600E突变(F)。
【讨论】
BRAF基因分析是近年来肿瘤学研究的热点之一。导致600位氨基酸交换的点突变称为V600E,是BRAF中最常见且在治疗上最重要的改变。除了分子分析外,这种突变也可以通过针对突变蛋白产物的商用抗体检测到。BRAF V600E经常出现在多形性黄色星形细胞瘤、神经节胶质瘤和上皮样胶质母细胞瘤中。更多的中枢神经系统(CNS)肿瘤实体也携带这种突变,发病率非常低。尽管尚未完全确定,BRAF V600E突变的中枢神经系统肿瘤与野生型肿瘤相比,预后相对较好。此外,突变病例可能是靶向治疗的潜在候选病例。最近,在大约38%的星形母细胞瘤病例中也检测到BRAF V600E突变,根据WHO分类,星形母细胞瘤是一种组织形态学实体,具有不可预测的生物学行为。迄今为止,尚未发现与星形母细胞瘤相关的标志性基因改变。一项对8例确诊的星形母细胞瘤的研究将大多数病例分成了更具体的分子定义的已知实体。大多数病例被确定为伴有MN1改变的中枢神经系统高级别神经上皮肿瘤。其中一例显示BRAF V600E突变,其DNA甲基化谱与间变性多形性黄色星形细胞瘤一致。该特殊病例为活检标本,最初诊断为间变性星形母细胞瘤。患者复发迅速,2年后死亡。同样,本病例为BRAF V600E突变,除星形细胞区域外,还显示与间变性多形性黄色星形细胞瘤相对应的形态学区域。可能大部分星形细胞瘤可能代表其他分子定义肿瘤实体的形态分化模式。本病例增加了BRAF V600E突变肿瘤的形态学谱,其一端为星形母细胞瘤,另一端为多形性黄色星形细胞瘤。由于关键分子改变的分析似乎是患者预后的主要预测因素之一,因此所有病例,尤其是具有形态多样性的病例,应根据组织学特征进行适当的分子检测。
•••未完待续•••
【参考文献】[1] BRAF V600E-mutated central nervous system tumor with divergent morphological feature-Anaplastic pleomorphic xanthoastrocytoma-like and astroblastoma-like. Neuropathology,2018.doi:10.1111/neup.12527.
















共0条评论