病例1 分化型外阴上皮内瘤变
(Differentiated-type vulvar intraepithelial neoplasia)
【病例介绍】
患者,女,71岁;外阴瘙痒20余年,近来加重;查体示双侧大阴唇皮肤粗糙,灰白。
【病理变化】
(1)巨检 于病变显著部位取活检。
(2)镜检 鳞状上皮层增厚,表层上皮角化不全,基底细胞呈假上皮瘤样增生,上皮脚延伸、分支(图1);病变上皮由大的鳞状上皮细胞组成,分化紊乱,异常细胞位于表皮深层,越靠近基底层越明显,异型细胞胞浆丰富、嗜酸性,可见细胞间桥,细胞核大小不一,部分深染、部分呈空泡状,核仁明显,核分裂像易见(图2)。
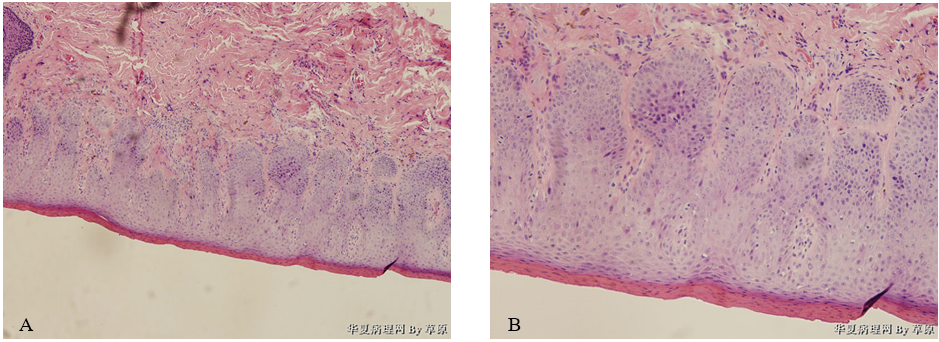
图1 分化型VIN。鳞状上皮增厚伴有角化不全,上皮脚延伸、分支(A、B)。
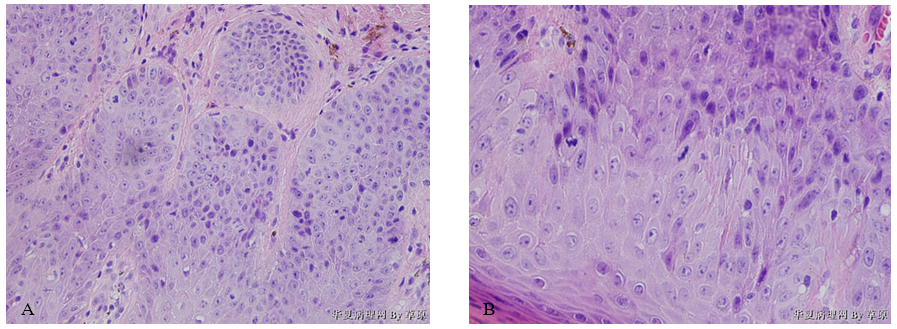
图2 分化型VIN。异型细胞出现在表皮深层,靠近基底层的细胞异型显著(A)。异型细胞胞浆丰富,可见细胞间桥、明显核仁及核分裂象(B)。
(3)免疫组化 P53(+),Ki-67(+), P16(-)。
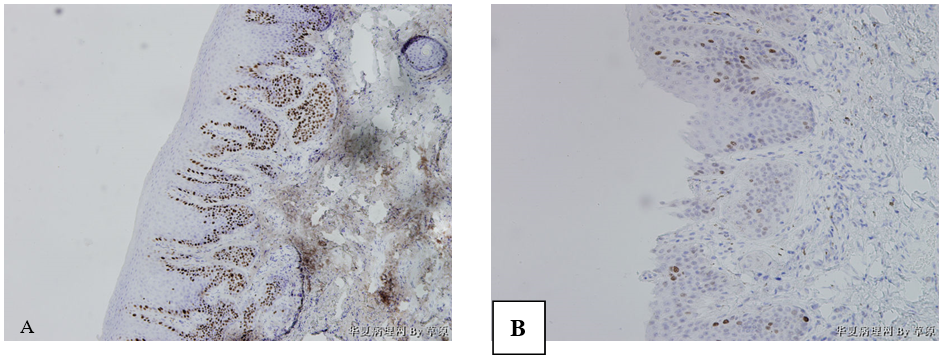 图4 分化型VIN。Ki-67 阳性细胞局限于鳞状上皮的基底层(A);P53 阳性细胞局限于鳞状上皮的下1/3(B)。
图4 分化型VIN。Ki-67 阳性细胞局限于鳞状上皮的基底层(A);P53 阳性细胞局限于鳞状上皮的下1/3(B)。
【讨论】
外阴上皮内瘤变(vulvar intraepithelial neoplasia,VIN)是指非典型增生的鳞状细胞局限于外阴表皮内、未发生向周围间质浸润及转移的外阴鳞状上皮的癌前病变。最初的VIN命名沿用了子宫颈上皮内瘤变的三级分类法,即根据病变部位细胞的成熟度、核异型性、成熟障碍及有丝分裂的活跃性分为VIN I、VIN II及VIN III。
近期研究发现,外阴鳞状细胞癌是一种多因素致病的疾病,一般认为外阴鳞状细胞癌的发生至少有两种非常独特的途径,即伴随普通型VIN的高危性人乳头瘤病毒(HPV)相关性途径和伴随分化型VIN的非HPV相关性途径[1]。国际外阴阴道疾病研究学会(International Society for the Study of Vulvovaginal Diseases,ISSVD)的最新分类不再使用VIN 1,即所有外阴VIN均为高级别病变,被分为普通型(经典型)VIN(usual VIN or classic VIN)(包括湿疣型、基底样型和混合型的VIN2和VIN3)和分化型(单纯型)VIN(differentiated VIN or simplex VIN)(即分化型VIN3)[2]。这样的改变主要基于以下两个原因:首先通过临床病程和研究发现原分类中的VIN I多为一过性的HPV感染所致的外阴扁平湿疣,绝大部分病例经过治疗后,病人可以恢复,将其放入外阴癌前期病变中,有可能导致过治疗,因而不再将其归入VIN病变中。此外,原分类中的VIN II和VIN III之间在病理诊断中常常有交叉,重复性很差,因而不再进行区分,而是根据具体的病因及病理学改变进行分级[3]。2014年WHO女性生殖器官肿瘤分类[4]将外阴鳞状上皮内病变分为低级别鳞状上皮内病变(LISL)、高级别鳞状上皮内病变(HSIL)及分化型外阴上皮内肿瘤(分化型VIN),其中分化型VIN的ICD-O编码为8071/2。
分化型VIN较为少见,占全部VIN的2%-10%,其发生与HPV无关,具有独特的临床经过、病理形态及分子遗传学改变,其发展为外阴鳞状细胞癌的风险显著高于普通型VIN,Roma AA等[5]认为分化型VIN是鳞状上皮内癌(原位癌)的一种特殊类型,同时其也是角化型鳞状细胞癌最直接的前驱性病变。虽然分化型VIN是一种重要的癌前病变,但是由于其分化程度高,很容易被漏诊和误诊。
分化型VIN多发生于60岁以上老年妇女,平均年龄67岁(55-82),通常患有慢性外阴皮肤疾患,尤其是单纯性苔藓或硬化性苔藓。长期外阴瘙痒、烧灼不适、皮肤皲裂、外阴白斑,也可出现皮肤的增厚、粗糙、糜烂及结节,临床表现无特异性,难与周围的慢性单纯型苔藓区分[6]。由于分化型VIN的诊断相当困难,因此必须充分、准确的取材,应包含皮肤黏膜下的间质成分。
病变多为单灶,一般直径0.5-3.5cm,呈不规则的白色或灰白色斑片、增厚或斑块,边界模糊,表面粗糙,缺乏弹性[6]。
镜下表现为鳞状上皮增厚,伴有过度角化或角化不全,上皮脚延伸、分支,呈假上皮瘤样增生,可以相互吻合、融合成网;病变上皮由大的鳞状细胞组成,分化紊乱,异型细胞出现在表皮深层,越靠近基底层越明显,可形成发育不全的角化珠;异型细胞胞浆丰富、嗜酸性,可见细胞间桥;细胞核大小不一、核膜不规则,部分深染、部分呈空泡状,核仁明显,核分裂像易见;常伴有硬化性苔藓或鳞状上皮增生;可伴有上皮明显的海绵状水肿,并可出现真皮层的慢性炎细胞浸润和纤维化;部分病例可出现微小浸润性病变。另有文献报道,分化型、HPV阴性的VIN可能偶尔会出现基底细胞样组织学形态[7]。
免疫组织化学染色p53过表达,至少出现在上皮下1/3的基底层与副基底层;Ki-67的表达只局限于上皮的基底层;p16一般不表达。Mulvany NJ等[8]研究显示Ki-67和p16有助于分化型VIN和普通型VIN的鉴别,而p53和CD1a有助于区分分化型VIN和浸润性鳞状细胞癌。
分化型VIN主要与普通型VIN、鳞状上皮增生和硬化性苔藓鉴别。
分化型VIN一旦诊断则需要立即进行治疗,治疗方法包括外科手术治疗、激光消融术以及药物治疗,局部扩大切除是目前最主要的治疗方式,以期达到病变切缘阴性;治疗后应进行常规随诊,即第一年每隔6个月随诊一次,后面每年随诊一次[9]。
【回帖精选】
1、xg120(2楼)回复:
诊 断:外阴上皮内瘤变(VIN)。
诊断依据:
女,71岁,外阴瘙痒20余年,双侧大阴唇皮肤粗糙。镜下见上皮呈疣状增生,真皮乳头增宽,核多形性。可见挖空细胞和核分裂,表皮角化不全。
鉴别诊断:硬化性苔藓、非特异性鳞状上皮增生、尖锐湿疣。
辅助检查:HPV
免疫组化:P16、Ki-67、P53。
2、shuanlong(10楼)回复:
诊 断:外阴硬化性苔藓伴VIN1-2。
诊断依据:
女,71岁,外阴瘙痒20余年, 双侧大阴唇皮肤粗糙。镜下:鳞状上皮层次增多,呈钉突状增生,基底层、副基底层增生活跃,核增大,染色质粗糙,核分裂易见,有异型性,伴表层角化不良,粘膜下层少量炎细胞及含铁血黄素细胞,纤维组织略有变性改变。
鉴别诊断:外阴白斑(营养不良)、VIN、硬化性苔藓、非特异性鳞状上皮增生。
免疫组化:P16、Ki-67、P53、P63。
3、www810910(24楼)回复:
诊 断:考虑分化型VIN(单纯性VIN)。
诊断依据:
1)、临床及大体特征:分化型VIN较为少见,主要发生在老年妇女,病人症状明显,表现为外阴瘙痒或灼热感;其表现为单发或多发灰白色斑块,病变边界不清,表面粗糙。本例患者,女,71岁,外阴瘙痒20余年,近来加重。大体示双侧大阴唇皮肤粗糙、灰白,于病变显著部位取活检。
2)、镜下特征:表皮增厚伴有角化不全,病变上皮由大的鳞状细胞组成,呈假上皮瘤样增生,异常的细胞出现在表皮的深层,越靠近基底层越明显,细胞胞浆丰富嗜酸性,可见细胞间桥,细胞核大呈空泡状,核仁明显,核分裂像易见。
3)、免疫组化及HPV检测:可以帮助进一步确诊,HPV(-)、P16(-)、Ki-67(基底、副基底层+)、P53(+)。
鉴别诊断:
1)、普通型VIN:免疫组化及HPV检测可以区别。
2)、炎症反应性非典型增生:炎症较明显,无HPV感染证据。
3)、硬化性苔藓:具有典型的特征,表皮萎缩变薄,上皮脚消失,有毛囊角栓形成,基底细胞液化变性。
结合临床资料、镜下特征及免疫组化(Ki-67基底层副基底层+、p16-、p53灶性+),本例支持分化型VIN(单纯型VIN)的诊断。
在新一版的VIN分类中,VIN不再进行分级,而是进行了分型:即普通型(经典型)和分化型(单纯型)。因为VIN I多为一过性的HPV感染所致的外阴扁平湿疣,绝大多数经过治疗后可以恢复,将其放入外阴癌前期病变可能导致过治疗,因而不再将其归入VIN病变中;另外原分类中的VIN II和VIN III之间的病理诊断常有交叉,重复性很差,因而也不再区分,而是根据具体的病因及病理学改变进行分型(陈乐真老师《妇产科诊断病理学》第二版)。
【提供者单位及姓名】解放军总医院病理科 刘爱军(Liu_Aijun)
【专家点评-刘爱军老师】
首先,结合本例,我们回顾复习一下VIN病理分类。历史上V IN的诊断一度缺乏统一的标准,对于该类病变曾有多种不同命名,包括外阴非典型增生、鲍温病( Bowen disease)、鲍温样丘疹病( Bowenoid papulosis)、Querat增殖性红斑( Querat serythroplasia)、外阴单纯性原位癌。1986年,国际外阴疾病学会( International Society for the study of Vulvar Disease,ISSVD)建议统一使用外阴上皮内瘤样病变这一术语。并根据病变部位的细胞成熟度、核异型性、成熟障碍及有丝分裂活跃性分为VIN1-3级。此外,ISSVD在1986年还增加了一个分化型VIN的定义,将其也归于VIN3病变。
然而,与CIN不同,并无证据表明V IN在病程中也是经历由VIN1至V IN3 的发展过程。此外,近年来研究已证实,外阴浸润癌存在有HPV感染相关型与HPV感染不相关型两种不同类型,它们在流行病学、临床表现、组织病理学以及分子生物学特性上均有所不同。相应地,这两种不同类型的外阴浸润癌所对应的癌前病变VIN也分别为HPV感染相关型与HPV感染不相关型。因此,2004年ISSVD对VIN分类定义进行了重新修正。VIN1定义不再使用,新的VIN定义仅指高级别VIN病变,其中与HPV感染相关者命名为普通型V IN( usual type), 并根据其病理表现进一步分为湿疣型(warty type),基底细胞型( basaloid type ) 及混合型( mixed type);与HPV感染不相关者命名为分化型VIN(differentiated type);其他不能归入上述2类的VIN病变归入未分类型VIN (unclassifiedtype)。
VIN巨检病灶表现为表皮增生,局部可有皮肤增厚斑块、乳头或小的赘疣,表面可呈黑色素沉着、灰白色或暗红色。寻常型VIN多见为界限清晰的皮肤病损,病变部位颜色与周围正常皮肤之间的界限清晰。外观可呈疣状或扁平样增生改变。分化型VIN经常见于发生有硬化性苔藓或扁平苔藓的部位中,可呈局部隆起状表现。
VIN镜检 被覆表皮增厚,可形成乳头。表皮细胞极性紊乱,细胞成熟不良,可见核异常及核分裂相增加。湿疣型VIN镜下特征为湿疣状改变,存在角化不全及角化过度,细胞异型性明显;多核细胞、圆形体、挖空细胞及细胞有丝分裂相多见。上皮棘层肥厚,表皮网脊宽且深,常可达上皮表面。表皮呈钉突样改变。基底细胞型VIN病变特点为上皮层增厚且表面平坦,表皮内见大量增殖的形态相对一致、呈现基底细胞样表现的未分化细胞从基底层向上扩展,可达上皮全层; 圆形体及挖空细胞少于疣型VIN。混合型VIN病灶中兼有上述两种病理表现。分化型VIN 与H PV感染不相关,镜下病理表现为细胞分化好,细胞异型性局限于上皮基底层和靠近基底层的上皮区域,或在这些部位最明显。基底细胞或基底旁细胞胞浆丰富,有不良角化,表皮网脊内常有角蛋白形成及角化珠样改变。IHC: P53(+),P16(-)。因其细胞分化好,并且少见有大范围的组织结构紊乱,常常被混淆为良性病变。
本例综合分析,属于分化型VIN。
感谢解放军总医院病理科刘爱军老师提供病例,个人查阅文献整理相关内容,仅供参考学习!不当之处敬请批评指正!
【参考文献】
[1]Ueda Y, Enomoto T, Kimura T, et al. Two distinct pathway to developmeng of squamous cell carcinamar of the vulva [J]. J Skin Cancer, 2011: 951250.
[2]Siden M, Jones RW, Wilkinson EJ, et al. Squamous vulvar intraepithelial neoplasia: 2004 modified terminology, ISSVD Vulvar Oncology Subcommittee [J]. J Report Med, 2005, 50(11): 807-810.
[3]陈乐真. 妇产科诊断病理学[M]. 北京: 人民军医出版社, 2010年: 52-59.
[4]Robert J. Kurma, Maria Luisa Carcangiu, C. Simon Herrington, et al. WHO Classification of Tumours of Female Reproductive Organs [M]. Lyon: IARCC, 2014: 230-234.
[5]Roma AA, Hart WR. Progression of simplex (differentiated) vulvar intraepithelial neoplasia to invasive squamous cell carcinoma: a prospective case study confirming its precursor role in the pathogenesis of vulvar cancer [J]. Int J Gynecol Pathol, 2007, 26(3):248-253.
[6]郑文新, 沈丹华, 郭东辉. 妇产科病理学[M]. 北京: 科学出版社, 2013年: 82-85.
[7]Ordi J, Alejo M, Fusté V, et al. HPV-negative vulvar intraepithelial neoplasia (VIN) with basaloid histologic pattern: an unrecognized variant of simplex (differentiated) VIN. Am J Surg Pathol, 2009 , 33(11):1659-1665.
[8]Mulvany NJ, Allen DG. Differentiated intraepithelial neoplasia of the vulva [J]. Int J Gynecol Pathol, 2008, 27(1):125-135.
[9]ACOG Committee Opinion No. 509: Management of vulvar intraepithelial neoplasia. Obstet Gynecol, 2011, 118(5):1192-1194.







 图4 分化型VIN。Ki-67 阳性细胞局限于鳞状上皮的基底层(A);P53 阳性细胞局限于鳞状上皮的下1/3(B)。
图4 分化型VIN。Ki-67 阳性细胞局限于鳞状上皮的基底层(A);P53 阳性细胞局限于鳞状上皮的下1/3(B)。







共0条评论