[导读] 来源:跟我一起会诊086;作者:潘华雄
刚入行病理的时候,感觉病理想和外科做夫妻,但是外科从不疼爱病理,连小妾的待遇都不如。一无花容月貌,二无聪明伶俐,三无风情万种,只剩下黄脸婆一个,成天料理家务,不看书,不看报,没有朋友,没有交际,整天对婆婆说离了自己这个家无法维系,这就是我入行时候的病理,十足怨妇一个。那个时候夫人常常挂在嘴边的一句话就是“男怕入错行,女怕嫁错郎”,一个不能养家糊口的职业对于男人来说毫无疑问是入错行了,也就谈不上职业的荣耀。
两会期间,卞修武院士接受央视采访的视频在病理人朋友圈刷屏。
http://tv.cctv.com/2018/03/14/VIDEL16RRafluFhzYfUOq0Zd180314.shtml
看到这个新闻,我只能摇头,这是告诉全国的医学生不要来干病理,如果这种呼吁有效,从此有人重视病理,儿科专业就不是今天的样子。今天不呼吁培养病理医生,可能还有几个优秀的医学生糊里糊涂干了病理,就像我夫人当年糊里糊涂就干了儿科一样。这样的呼吁,就是对现在的医学生说,病理没有前途,傻子才会来干。
干病理真没有前途?在我没有成为亚专科医生的时候,我也是这么认为。病理医生的门槛没有那么高,现在很多病理医生是从其他专业转过来的,特别是护理。不用值夜班,临床医生对此特别羡慕。在外科医生那里很难找到尊重的感觉,当然人家在公共场合也会说病理为医之本、病理医生是说最后一句话的人,以示对病理的尊重,但是外科医生当着我的面将标本扔进了垃圾桶的那一刻,我明白在外科医生的眼里病理究竟是怎么回事。
我的观念的改变是从我开始做亚专科开始。多年以来,临床对于病理的要求仅仅局限于良恶性、切缘。一个淋巴结活检,开始只要求确定是不是淋巴瘤,后来要分霍奇金及非霍奇金,非霍奇金要分T、B,淋巴瘤的病理分类落后于国际15-20年,病理医生没有能力将淋巴瘤细分,临床也没有能力处理细分的分类,绝大多数综合医院缺乏淋巴瘤亚专科病理医生。随着靶向药物的出现,分子研究的进展,现在的淋巴瘤越来越追求治愈,在这短短的十几年中,国内的血液科、肿瘤科医生开始追逐淋巴瘤的最新治疗进展,治疗越来越个性化,治疗前的病理准备也随之水涨船高。我正好适应了这种转变,逐渐从一个大外科病理医生向淋巴造血系统疾病亚专科病理医生转变,在这个过程中得到了各方面的支持,逐渐被淋巴造血系统临床医生接纳为团队成员,参与到患者的个性化医疗活动。这个时候我才觉得,一直企盼临床医生对病理医生的尊重在内科医生这里得到实现,我感受到了作为病理医生的荣耀。
病理是诊断的金标准,前提是报告要有含金量。淋巴瘤的诊断问题尤为突出,不少的临床医生在治疗前要求三家三甲医院的会诊报告,即便如此,临床上误诊误治的情况还是时有发生。病理报告对于临床医生来说,并没有太多的含金量,只是无奈的接受,特别是有一堆不同意见的病理报告。所以,要提高病理医生受重视程度,首先要提高病理报告的含金量。病理报告首先要准确,其次要有速度,再者要适应临床的发展。做到这几点,病理绝对不是一个没有效益的科室,看看那些虎视眈眈盯着病理的资本,他们关注的地方就是病理发展的方向,检验科的今天就是病理的明天,这个不需要太多的解释。
病例
女性,42岁,甲状腺手术中央组淋巴结,甲状腺为桥本氏甲状腺炎。
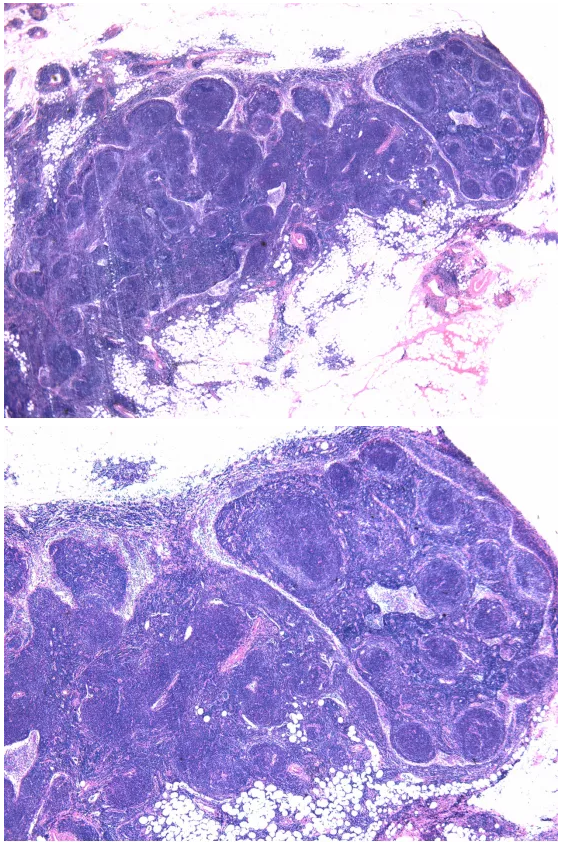
淋巴结滤泡增生,窦开发,被膜内成熟小淋巴细胞浸润。当我看到这个淋巴结的时候已经是手术后的第四个工作日,不管是什么原因,这已经是很慢的工作效率了。
对于一个因为其他疾病切除的淋巴结,很多人的重点是查看淋巴结有无转移癌,首诊医生因为对于被膜及脂肪的淋巴组织浸润不放心,所以选择了科内会诊。
评估一个存在淋巴滤泡的淋巴结,我们考虑的方向包括反应性增生、滤泡性淋巴瘤、套细胞淋巴瘤、边缘区淋巴瘤、血管免疫母细胞性T细胞淋巴瘤模式I,免疫组化染色标记CD3/CD20/CD21/CD30/Ki67/EBER这6项是必备项目,其他的指标根据鉴别诊断滤泡性淋巴瘤(CD10或BCL6显示滤泡,BCL2评估生发中心的染色)、套细胞淋巴瘤(CyclinD1)、血管免疫母细胞性T细胞淋巴瘤(PD1)。
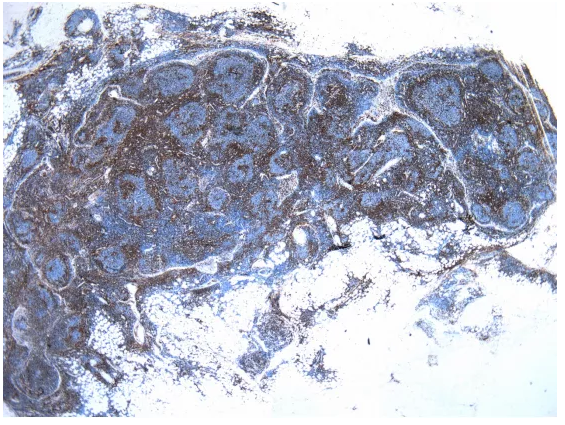
CD3显示滤泡间区分布,被膜内浸润细胞CD3阴性。
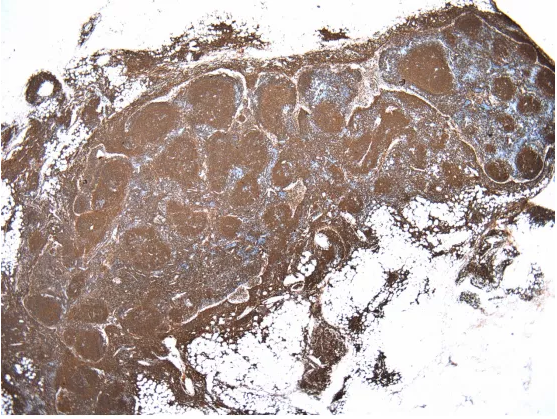
CD20显示滤泡结构,被膜内及脂肪组织内B细胞弥漫,这是肿瘤浸润的证据,提示淋巴瘤!
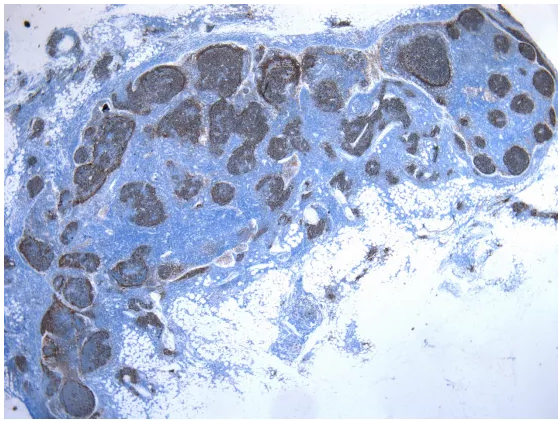
CD21显示FDC网致密规则,被膜外有淋巴滤泡形成。
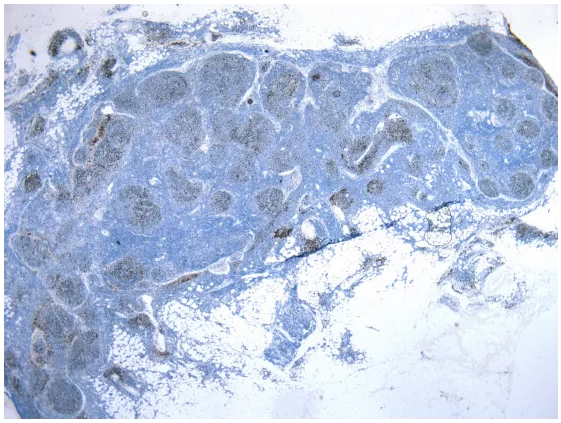
Ki67显示淋巴滤泡低增殖,提示淋巴瘤!被膜内淋巴细胞低增殖,结合CD20表达,这是一个低级别B细胞淋巴瘤。
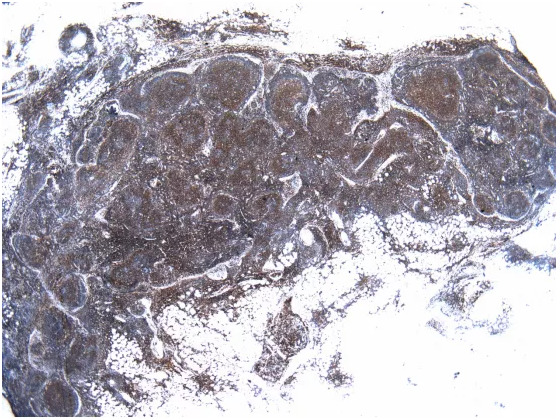
BCL2,淋巴滤泡、被膜内、脂肪组织内均阳性。这个时候需要与CD3进行比对(一定要进行比对,当生发中心发生萎缩时,B细胞数量会减少,但是T细胞数量不会减少,BCL2会出现生发中心阳性),淋巴滤泡内CD3阳性细胞远少于BCL2阳性细胞,提示BCL2阳性细胞为B细胞。
到此,可以确定淋巴滤泡内BCL2阳性,需要鉴别滤泡性淋巴瘤与其他低级别B细胞淋巴瘤(如边缘区淋巴瘤)滤泡植入,如果淋巴滤泡内表达CD10/BCL6,提示为滤泡性淋巴瘤,如果阴性,则需要考虑其他低级别淋巴瘤滤泡植入。
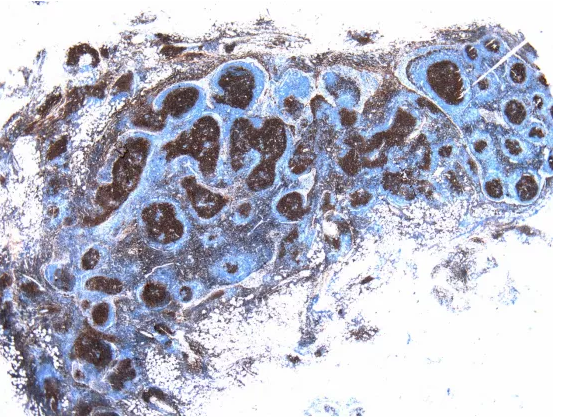
滤泡内CD10阳性,这是一个滤泡性淋巴瘤。滤泡间区、被膜内及脂肪内CD10阳性,这是肿瘤的证据!不是每一个滤泡性淋巴瘤都可以看到这种浸润的证据。剩下的工作就是补齐其他指标。
通过简单的几个指标,即可确定这个淋巴瘤的类型,生长模式及分级,再来回看HE染色体会其他的一些证据。

被膜内淋巴组织的浸润,大多见于低级别B淋巴瘤,也可见于炎症,血管免疫母细胞性T细胞淋巴瘤中很常见。淋巴滤泡的极向消失,星空现象消失,套区减薄或消失。
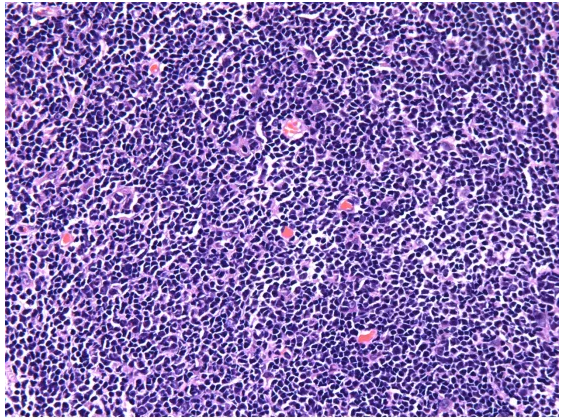
滤泡内细胞单一,缺乏母细胞。
这个病例综合低级别滤泡性淋巴瘤的一些诊断要点,只是滤泡不够拥挤,结构破坏不明显,诊断相对容易,如果注意到一些改变,诊断不困难,但是容易漏诊。
总结一下低级别滤泡性淋巴瘤的形态及免疫表型证据:
形态:
1、滤泡拥挤,结构破坏
2、套区减薄或消失
3、滤泡极性消失
4、生发中心内细胞形态单一,星空现象消失
5、被膜外浸润
免疫表型:
6、滤泡外B细胞弥漫;
7、生发中心低增殖;
8、生发中心外CD10表达(排除粒细胞表达)
9、生发中心非T细胞表达BCL2;
高级别滤泡性淋巴瘤因为BCL2可能阴性,与反应性滤泡鉴别困难,是一个诊断难点,以后会陆续介绍。
看最新的086文章,敬请关注公众号。
您的转发与点赞是我分享的动力源泉。

























共0条评论