[导读] 来源: 扫地僧一听;作者: 扫地僧一听
【本公众号仅做为学习笔记使用】
消化道息肉是指向腔内隆起的病变,根据整体形态分为有蒂性,无蒂性,广基性(山田分类I~IV型)等。在性质上可以分为上皮性病变和非上皮性病变,或者非肿瘤性病变(肿瘤样病变)和肿瘤性病变(良性·恶性)。今日将介绍日本胃良性上皮性息肉相关内容(肿瘤样病变和肿瘤)。
增生性息肉(hyperplastic polyp)
病理总论上的增生是指构成正常组织的细胞数量增加,组织整体变大。
广义的胃增生息肉是指:
①腺窝上皮型增生性息肉
②胃底腺型增生性息肉【胃底腺息肉】
③幽门腺型增生性息肉【幽门腺腺瘤(胃型腺瘤)】
现在,所谓增生息肉,一般指①腺窝上皮型增生性息肉(hyperplastic polyp of foveolar type或foveolar hyperplastic polyp)。
腺窝上皮增生(foveolar hyperplasia)
由腺颈部构成上部的腺窝上皮细胞(表层粘液细胞)的数量增加称为腺窝上皮增生(foveolar hyperplasia)(Fig.1)。在正常的胃粘膜中,腺窝上皮细胞到达表层后自然脱落,但是在腺窝上皮增生的状态下,由于不容易脱落,所以细胞会“过成熟”。即使在胃活检组织中发现了腺窝上皮增生,病理医生也不应该轻易地诊断为“增生性息肉”。
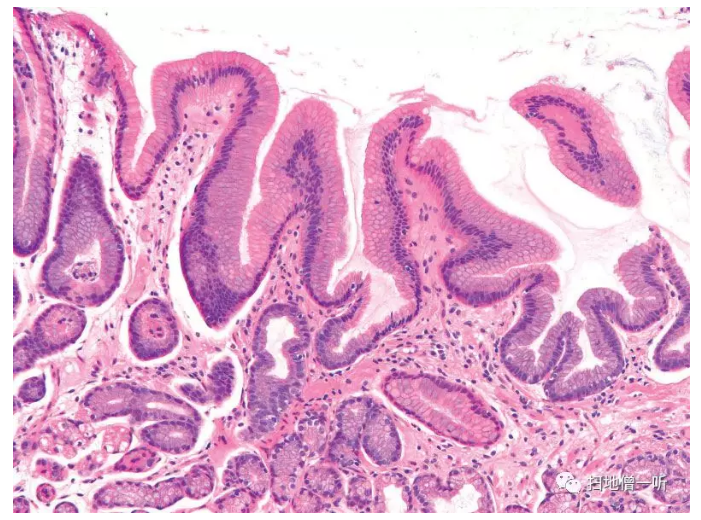
▲Fig.1:腺窝上皮增生(foveolar hyperplasia)
增生性息肉(腺窝上皮型)
在病理组织学上,伴随着腺窝上皮细胞数的增加,腺窝上皮会呈现S形曲线那样弯曲。囊胞状扩张和不规则的分枝也可见。上皮下的固有层(间质)的浮肿明显也是重要的特征。因此,与正常粘膜相比,腺窝和腺窝的距离(窝间部)较大。浮肿性间质经常是肉芽组织样毛细血管增加(Fig.2)。也有看起来像乳头状增殖的情况,需与低异型度分化型癌(腺窝上皮型)相鉴别。
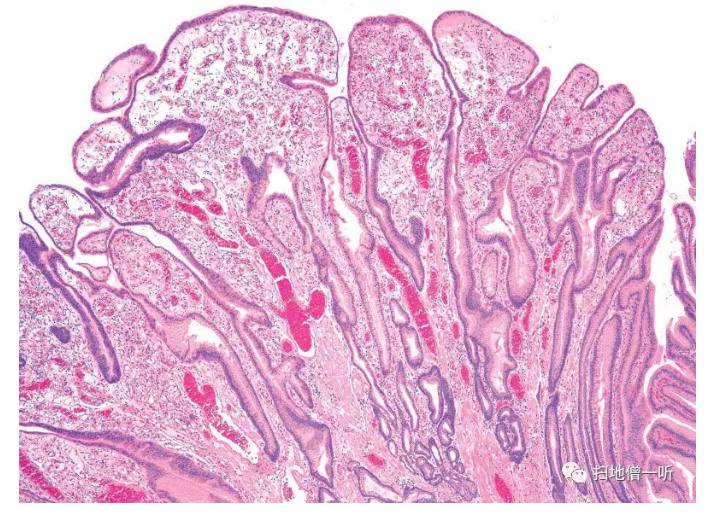
▲Fig.2:增生性息肉(腺窝上皮型)
增生性息肉的类似病变
食道胃连接部的炎症性息肉(inflammatory polyp at the esophago-gastric junction)
继发于反流性食管炎的反应性息肉,在扁平上皮侧可以观察到扁平上皮粘膜的再生性·增生变化和肉芽组织的增生,但是在胃粘膜侧可以观察到与腺窝上皮型增生性息肉相同的变化(Fig.3)。乍一看表现出较强异型性的间质细胞(bizarre stromal cell),但完全是良性的。
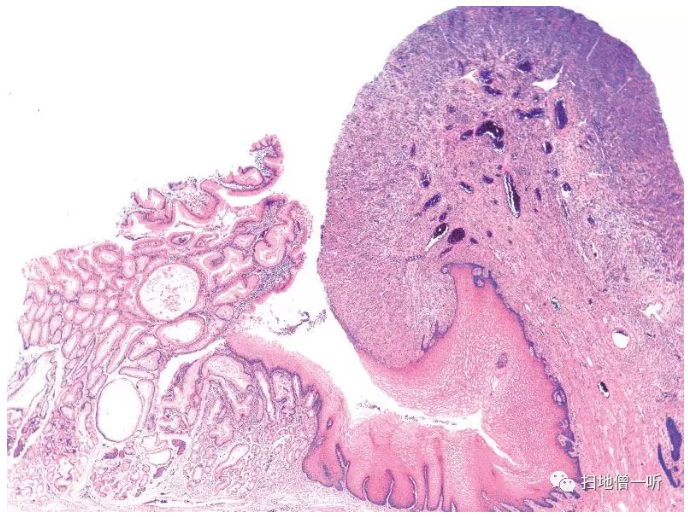
▲Fig.3:食道胃连接部的炎症性息肉
息肉病
① Cronkhite-Canada综合征(Cronkhite-Canada syndrome ; CCS)
在日本报告较多的非遗传性息肉病中,以消化道弥漫性息肉病和色素沉着,脱发和指甲萎缩为特征,伴有腹泻和低蛋白血症。在病理组织学上与增生性息肉类似。虽然仅通过活检难以诊断,但除了临床特征外,在息肉外平坦粘膜的活检中,发现与腺窝上皮增生,囊胞状变化,嗜酸性粒细胞·浆细胞浸润较强的浮肿性(粘液瘤状)间质等息肉部相同的观察结果也很重要(Fig.4)。
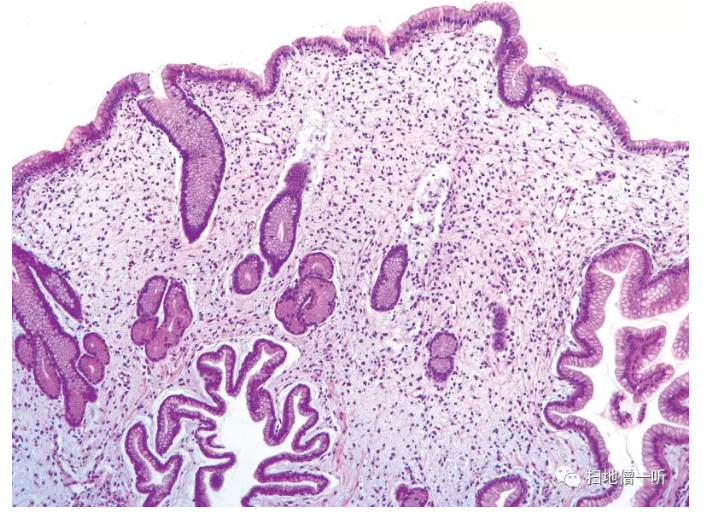
▲Fig.4:来自Cronkhite-Canada综合征平坦部分的活检组织像
② 幼年性息肉(juvenile polyposis;JP)
发生蛋白漏出性胃病,需与Cronkhite-Canada综合症相鉴别,息肉本身很难与增生性息肉进行鉴别(Fig.5)。胃癌的发生率很高,图6出现了肿瘤性异型的上皮(Fig.6)。
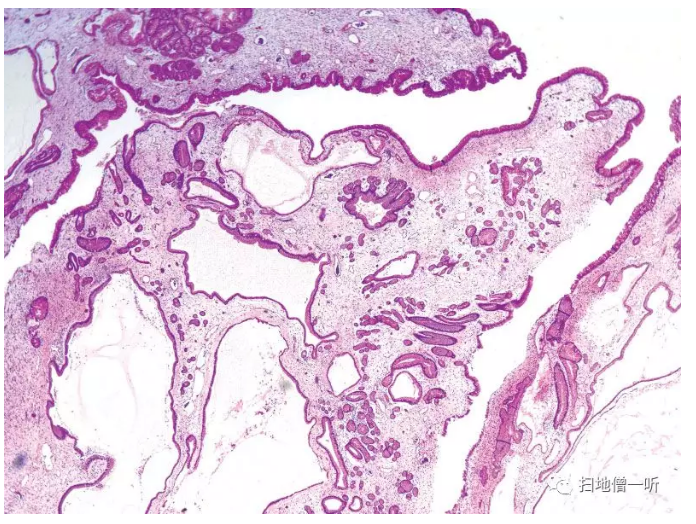
▲Fig.5:幼年性息肉
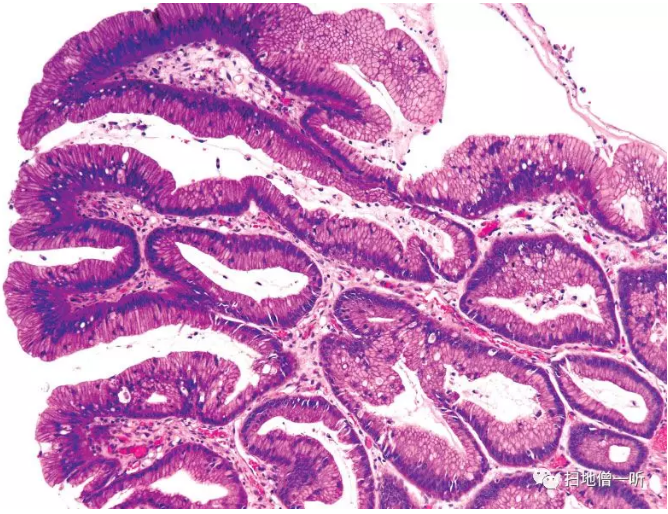
▲Fig.6:在幼年性息肉病(Fig.5的病例)的一部分中发现了腺窝上皮型的肿瘤性异型上皮(foveolar dysplasia)。
Peutz-Jeghers综合征(Peutz-Jeghers syndrome;PJS)
PJS是常染色体显性遗传的家族性肿瘤综合症,以小肠为中心被认为是多发错构瘤性息肉。在病理组织学上很难与增生性息肉进行鉴别。大的息肉常带茎,呈现分叶状的外观,从粘膜肌层向树枝状伸展平滑肌束,显示出粘膜被分割的组织结构(Fig.7)。也有散发性,被称为Peutz-Jeghers型(PJ型)息肉,但多发或胃以外也观察到PJ型息肉的情况下,有必要观察到PJS。
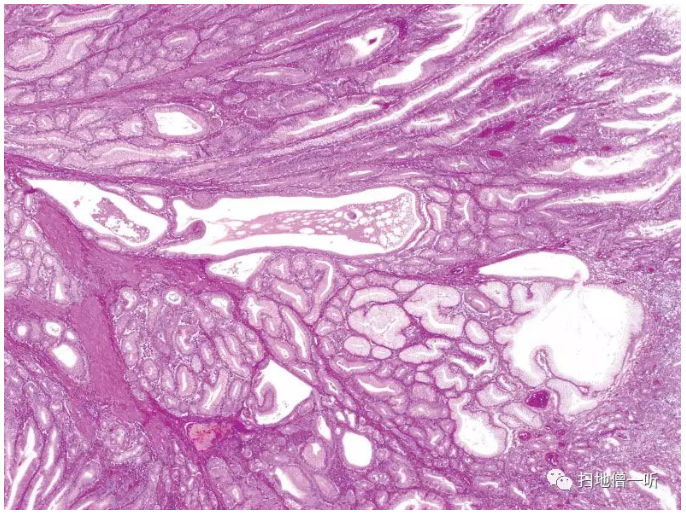
▲Fig.7:Peutz-Jeghers综合征
胃底腺息肉(fundic gland polyp;FGP)
FGP是由胃底腺增生而成的息肉,是家族性大肠腺瘤症(familial adenomatous polyposis;FAP)中作为多发的胃病变而受到关注的病变,而散发病例更多。H.pylori阴性,在没有萎缩的胃底腺粘膜上发生,无茎性的半球性隆起。从这一点来看,散发性的东西主要伴随CTNNB1(β-catenin)变异,与此相对,FAP的FGP是由于APC的失活造成的。因此,WHO分类(2010)中虽然没有显示“肿瘤性异型”,但被分类为肿瘤性息肉。
胃底腺息肉(FGP)
构成胃底腺领域粘膜上皮的成熟细胞是腺窝上皮细胞(表层粘液细胞),颈部粘液细胞(副细胞),壁细胞,主细胞和内分泌细胞,FGP中主要由壁细胞和主细胞组成的腺管数增加。腺窝上皮细胞通常不增殖,表面光滑。仅以胃底腺的“囊胞状”扩张为诊断依据的病理医生很多,确实是重要的观察结果,但与其这样,还不如关注“结构异常(disorganization)”。FGP中增殖和分化的方向性紊乱,直线有序的胃底腺的腺管结构和上下关系紊乱,颈部粘液细胞和腺窝上皮细胞出现在深部,壁细胞和主细胞存在于表层附近(Fig.8)。发现极少数显示肿瘤性异型的腺窝上皮,WHO分类中记载为FGP with dysplasia(Fig.9)。
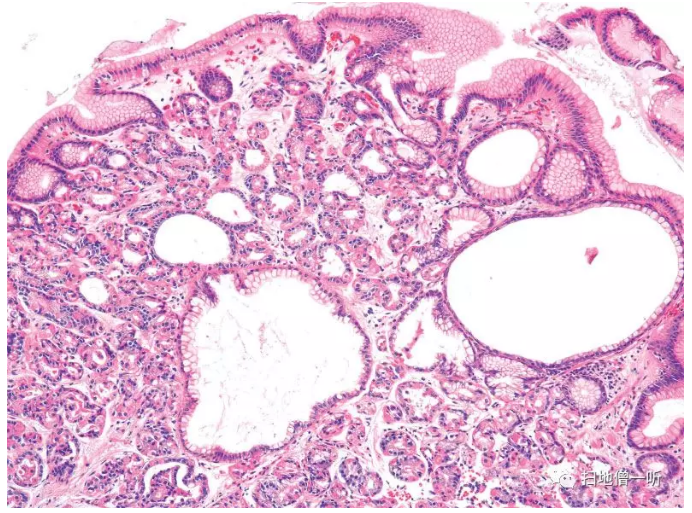
▲Fig.8:胃底腺息肉
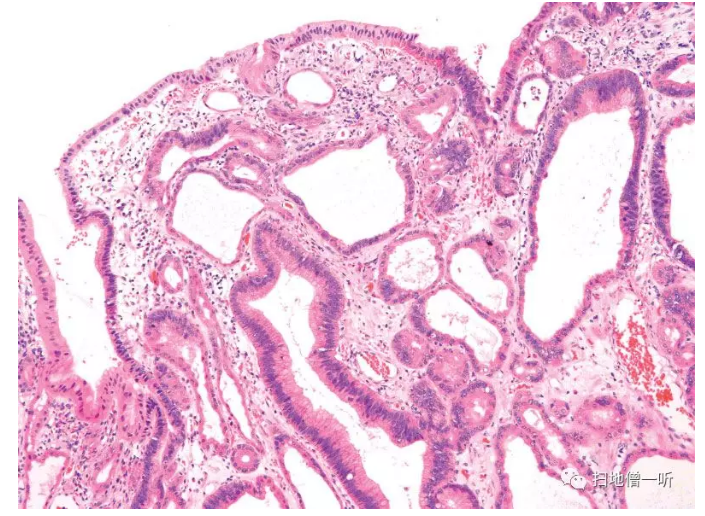
▲Fig.9:胃底腺息肉伴腺窝上皮型的肿瘤性异型上皮(foveolar dysplasia)
胃底腺息肉样病变(FGP-like lesion)
质子泵抑制剂(proton pump inhibitor;PPI)作为反流性食管炎等的维持疗法被认可是在2000年。从那时起,给人的印象是被诊断为FGP的病变增加了。在与PPI相关的组织结构变化中,日常观察到最多的应该是被称为parietal cell protrusions吧。不仅仅是PPI疗法的特异性所见,壁细胞像尖帽子一样变化,胃底腺呈锯齿状。在实施PPI维持疗法等情况下,有时胃底腺囊胞化,显示出与FGP酷似的组织结构(FGP-like lesion)(Fig.10),也有多发的情况。这些变化是可逆的,据说一旦脱离PPI就会消失,再用再发。FGP-like lesion被诊断为胃底腺息肉的情况也很多,被认为是给人留下“FGP最近很多”印象的原因之一。但是,笔者认为,胃底腺息肉的诊断不仅需要腺的囊胞化,还需要胃底腺粘膜的构成细胞·组织的“disorganization”。
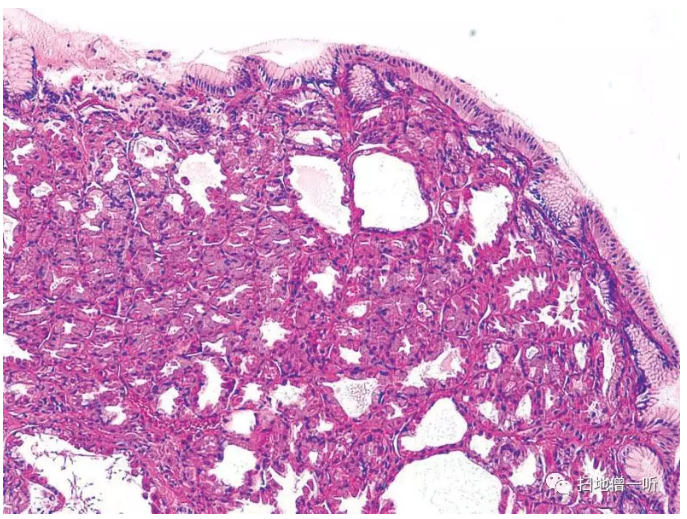
▲Fig.10:考虑为受PPI影响而形成的胃底腺息肉样病变
错构瘤性内翻性息肉(hamartomatous inverted polyp;HIP)
非肿瘤性粘膜有时会呈内翻性,凹陷性发展,称为粘膜下异位性胃腺(heterotopic submucosal gastric gland)。由于粘液的潴留会导致腺管囊胞化,因此也有被称为粘膜下囊胞(submucosal cyst)。由于上皮引起胃粘膜隆起,形成息肉状的称为HIP,也有称为heterotopic gastric gland polyp。
错构瘤性内翻性息肉(HIP)
非肿瘤性上皮与粘膜固有层和粘膜肌层相结合而陷入。上皮虽然有时只有腺窝上皮,但在深部多伴有幽门腺和胃底腺,感觉像是粘膜整体直接陷入一样。也有陷入的粘膜囊泡化的情况(Fig.11)。虽然癌变很少见,但存在可伴肿瘤性异型上皮。
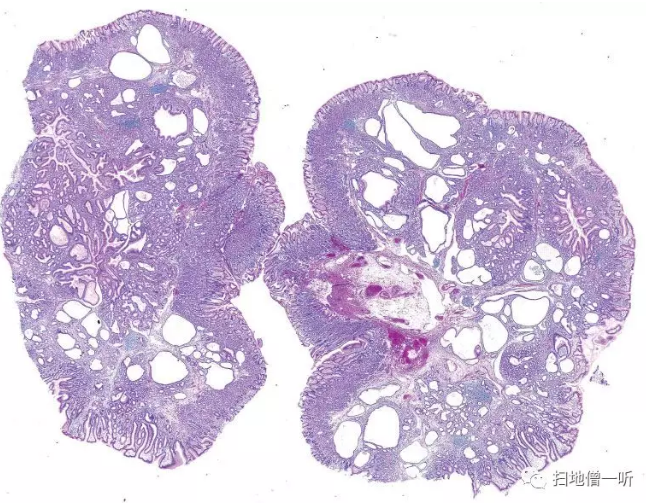
▲Fig.11:错构瘤性内翻性息肉
HIP类似病变
陷入下方的腺管作为显示囊胞化的病变,有gastrigitis cystica profunda. 如呈息肉状,也被称为gastrigitis cystica polyposa. 在吻合部胃炎中,这种变化也很明显,称为吻合部息肉样肥厚性胃炎(stomal polypoid hyastraclerros)(Fig.12)。
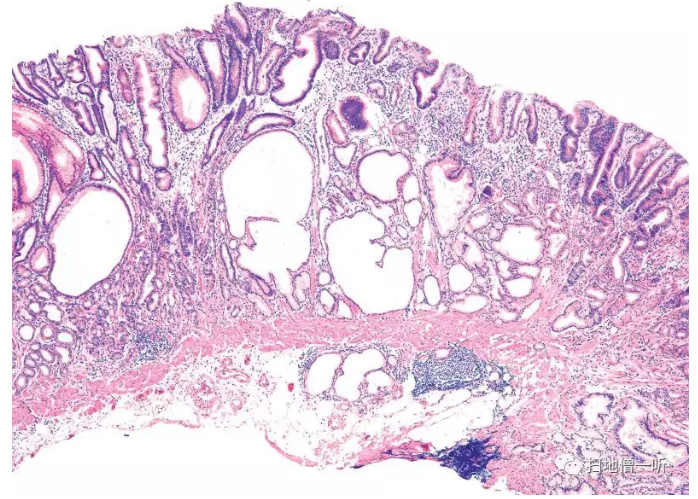
▲Fig.12:吻合口息肉样肥厚性胃炎
管状腺瘤(tubular adenoma)
肠型管状腺瘤,肠型腺瘤(tubular adenoma,intestinal type)
好发于H.pylori引起的萎缩性幽门腺粘膜,呈褪色扁平,呈广基性低隆起性病变(Fig.13)。显示向小肠上皮分化的细胞(具有嗜酸性细胞质的吸收上皮型细胞和杯细胞型细胞)呈筒状增殖。深部也有伴随Paneth细胞和内分泌细胞的情况。纺锤形的细长核排列在基底侧,表层和深部的核小型化。最表层的下部有增殖旺盛的区域,发现核分裂像,核密度变高。免疫组化示吸收上皮型和杯状细胞型肿瘤细胞分别为CD10和MUC2阳性表达。
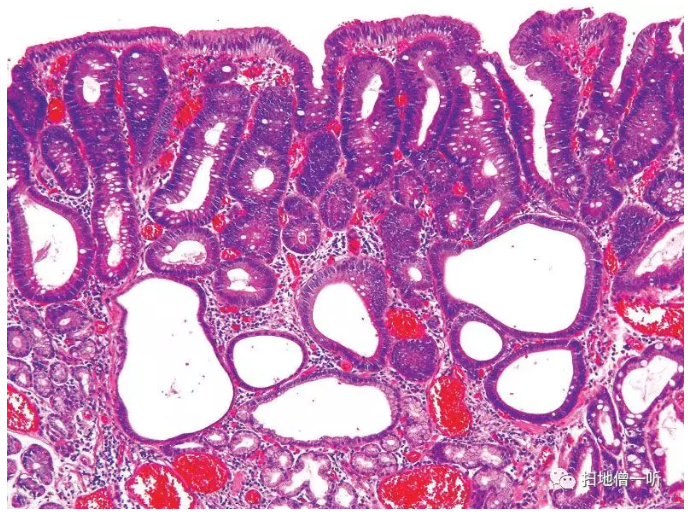
▲Fig.13:肠型管状腺瘤
胃型管状腺瘤,胃型腺瘤,幽门腺腺瘤(tubular adenoma,gastric type,pyloric gland adenoma)
在胃上部(胃底腺领域)被发现为息肉状的平滑隆起性病变。虽然被称为幽门腺腺瘤,但在幽门部几乎没有发生,是以胃底腺向颈部粘液细胞(副细胞)分化为主体的肿瘤(Fig.14)。H.pylori胃炎的情况很多,但也有发生在正常胃底腺粘膜上的情况。由具有淡明粘液性细胞质的较低长度圆柱细胞组成的囊胞状~管状腺管夹在狭窄的间质之间密集增殖。最表层的细胞是腺窝上皮型,显示出稍高的倾向。核整体为小型圆形,单调,缺乏异型性,仔细观察,可以看到小的核小体。在免疫染色中,最表层以外的肿瘤腺管被MUC6染色是其特征。MUC5AC虽然被染成了表层部分的主体,但也能看到与MUC6同时被染的细胞。肿瘤内也有向主细胞和壁细胞分化的细胞混在一起的情况。FAP也经常发生具有相同形态和基因变异(GNAS,KRAS,APC)的胃型腺瘤。
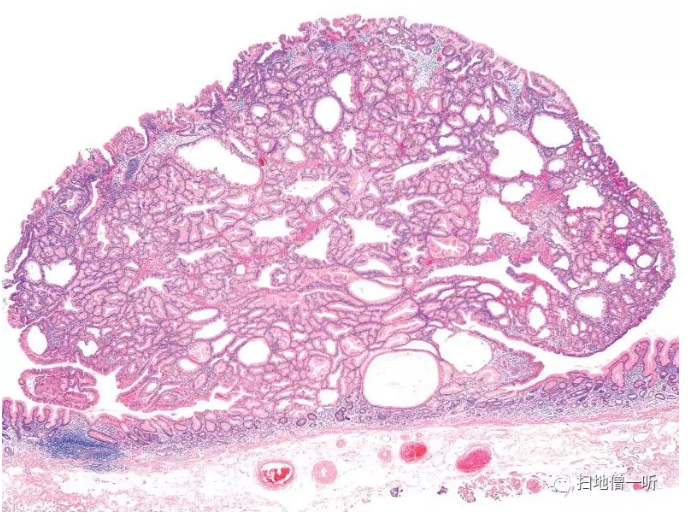
▲Fig.14:胃型管状腺瘤(幽门腺腺瘤)
关于胃的良性息肉,本文学习了从高频到少见的一系列病理学观察结果。有些病变乍一看似乎是恶性的,所以希望不要过度诊断。即使是罕见的,只要经历一次并掌握了其特征,就不会在鉴别诊断上费尽心思。





























共0条评论