[导读] 编译整理:强子
甲状腺髓样癌大部分病例可根据其典型组织学形态、特征性免疫组化而得到明确诊断,但由于其细胞形态和组织结构方面都有可能出现较大变异,甚至免疫组化也会有不典型表现,因此可谓甲状腺肿瘤中的“恶性黑色素瘤”。仅少见亚型方面,就可能会出现乳头状、嗜酸细胞型、滤泡亚型、透明细胞亚型、小细胞亚型、巨细胞亚型等。一方面,某些少见亚型的诊断会有较大难度;另一方面甲状腺的某些其他肿瘤可能会和髓样癌混淆。
近日,克利夫兰医学中心病理医师Hou等人在《Diagnostic Cytopathology》杂志报道了一例副节瘤样甲状腺髓样癌的诊断过程,为帮助大家更好的认识这一罕见亚型,并避免临床工作中的误诊误判,我们将该文要点编译介绍如下。
病例概况
患者女性,63岁,因甲状腺结节而就诊于内分泌科。超声检查,甲状腺左上极可见一2.0*1.9*0.9cm的界清、实性、低回声结节。超声引导下细针穿刺,行液基细胞学及直接涂片,巴氏染色送检。病理报告为非典型梭形细胞,需鉴别髓样癌、副节瘤、其他梭形细胞肿瘤。血清降钙素检查结果为131pg/mL(参考值0-5.1)。
根据上述结果,临床行甲状腺全切及颈部中央组淋巴结清扫。术后组织病理诊断为副节瘤样髓样癌。术后5个月,血清降钙素无法检出。遗传学检测RET基因无突变。患者无甲状腺疾病病史,头颈部无放疗史,无甲状腺、甲状旁腺及肾上腺疾病家族史。术后12个月时随访无显著异常。
病理结果赏析
液基细胞学标本中,肿瘤细胞黏附性好,呈三维簇状,细胞之间分界不清。背景中可见散在的单个肿瘤细胞。肿瘤细胞呈圆形、卵圆形或梭形,胞质稀少,部分细胞核可见核沟,偶见核内假包涵体。染色质粗糙,颗粒状。个别散在的细胞可见增大的、不规则细胞核。未见淀粉样物。细胞块免疫组化,因为细胞密度较低,所以降钙素及CEA检测未能得出明确结论。
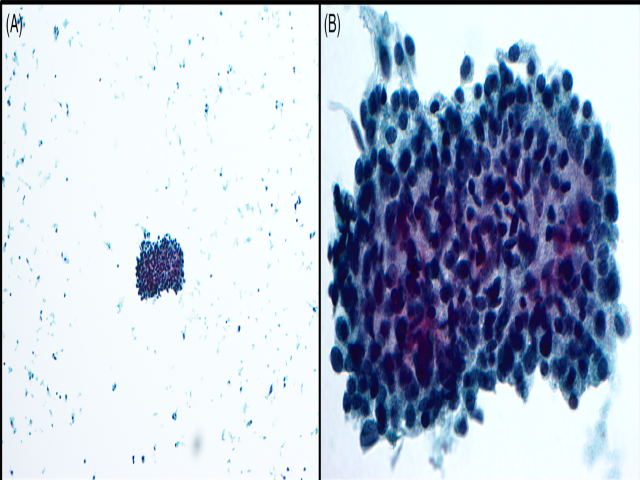
图1. 细针穿刺细胞学标本,瘤细胞呈三维簇状结构,背景中可见散在单个细胞。
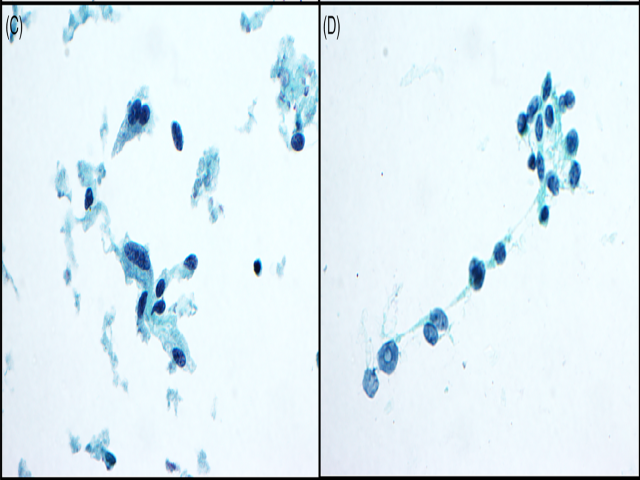
图2. 瘤细胞卵圆形或梭形,可见核沟,偶见核内假包涵体。
手术切除标本,甲状腺左叶可见一1.8*1.7*1.5cm界清、灰红色结节。镜下检查,该肿瘤与周围甲状腺实质分界清楚。瘤细胞呈带状、梁状,其间有纤维血管性间质分隔。瘤细胞卵圆形、多边形,染色质粗糙颗粒状,核仁不明显;胞质稀少至中等,嗜酸性。肿瘤细胞巢周边可见支持细胞。未见淀粉样物。未见核分裂及坏死。局灶可见出血。肿瘤内可见淋巴管受侵。标本中检出14枚淋巴结,4枚查见肿瘤转移。术后TNM分期为pT1bN1aMx。
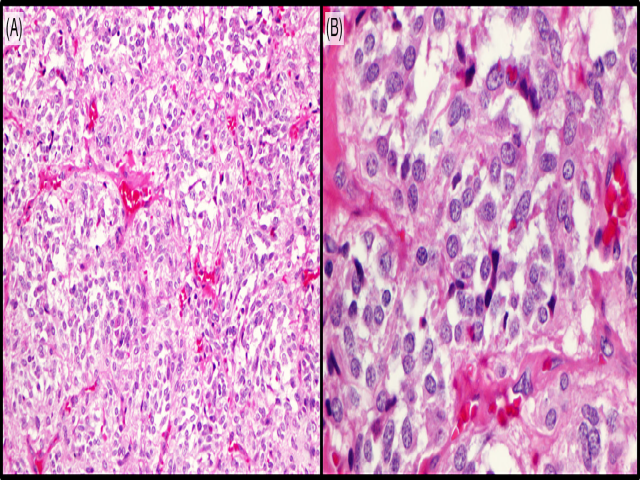
图3. 副节瘤样甲状腺髓样癌的组织学表现。瘤细胞呈器官样、梁状,细胞巢之间有纤维脉管性间质分隔。瘤细胞呈卵圆形、拉长表现,染色质细腻颗粒状,核仁不明显。细胞巢周边可见拉长或星形表现的支持细胞。
免疫组化检查,肿瘤细胞弥漫强阳性表达降钙素、CEA、Syn、CgA、TTF-1、CK7,Tg不表达。S100及SOX10可显示出肿瘤细胞巢周边的支持细胞。周围的正常甲状腺实质内,HE染色切片及免疫组化均未见C细胞增生的表现。
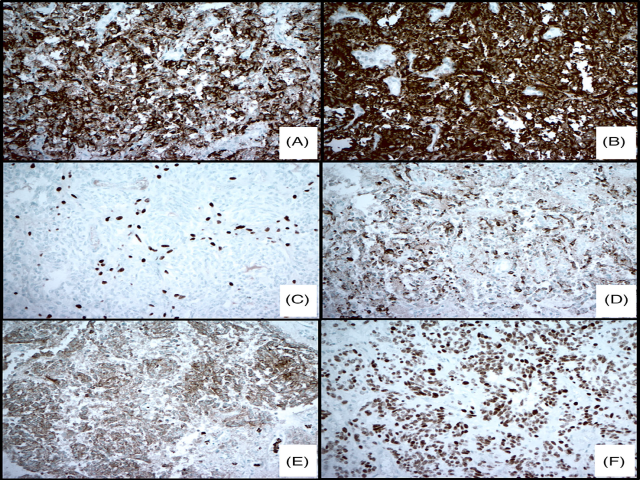
图4. 副节瘤样甲状腺髓样癌的免疫组化:A. CgA;B.Syn;C.SOX10(肿瘤细胞巢周边的支持细胞阳性);D.降钙素;E.CEA;F.TTF-1。
小结
副节瘤样甲状腺髓样癌是甲状腺的罕见肿瘤,所以很多相关信息尚未明确。根据目前报道的病例分析,患者年龄14-74岁不等,平均年龄55.2岁;除1例家族性病变外,其他8例散发者年龄45-74岁,平均60.4岁。患者大部分为女性。
病理学方面,报道中的该类肿瘤均为界清肿物,大小1.2-7.5cm不等,平均2.88cm。8例有随访信息的患者中,1-3年不等的随访时间结束,7例无病生存;1例在术后3年时死于肺转移。
病理诊断中需要注意,副节瘤样甲状腺髓样癌在细胞形态及结构方面与副节瘤、透明样变梁状肿瘤非常相似。甲状腺原发的副节瘤罕见,细针穿刺标本中一般富于血液;瘤细胞圆形至浆细胞样或梭形,排列呈簇状、腺泡状、散在分布、或呈合体样。副节瘤找那个细胞核可以均一表现,也可有程度不等的多形性,且可以出现核沟及核内假包涵体。免疫组化S100、SOX10在肿瘤细胞巢周边阳性,勾勒出肿瘤的器官样结构,但这一现象在部分髓样癌中也可以出现。此外,部分副节瘤还可以表达降钙素及CT,但总体而言其阳性率要低于髓样癌。不过,甲状腺原发的副节瘤一般不表达TTF-1。本文病例中CK7、降钙素、TTF-1强阳性均更支持髓样癌的诊断。
甲状腺透明样变梁状肿瘤中一般有透明样变的物质,细胞呈卵圆形至梭形,染色质细腻,细胞核异型性轻微,胞质中等量,可见显著核沟、核内假包涵体。本文病例中,Tg阴性不支持甲状腺嗜酸性肿瘤的诊断。此外,甲状腺透明样变梁状肿瘤用克隆号为MIB-1的抗体进行Ki-67检测时,可以表现为特征性的细胞膜、细胞质阳性。
点击下载英文文献
参考文献
Hou YJ,He X,Chute DJ.Paraganglioma-like medullary thyroid carcinoma: A case report and literature review[J].Diagnostic cytopathology,2020.
DOI:10.1002/dc.24403

















共0条评论