[导读] 编译整理:强子
胞质呈广泛透明表现的乳腺癌相对罕见,鉴别诊断需考虑到富于糖原的透明细胞癌、富于脂质的透明细胞癌、分泌性癌、肌上皮癌、大汗腺癌、转移性肾细胞癌、血管周上皮样细胞肿瘤、透明细胞肉瘤/软组织恶性黑色素瘤、其他发生于皮肤的透明细胞肿瘤等。不过,病理的魅力就在于其镜下形态多变。近日,美国佛罗里达大学病理专家Kavesh等在《International journal of surgical pathology》杂志的《病理陷阱》(《Pitfalls in Pathology》)栏目报道了一例细胞呈广泛透明表现的浸润性小叶癌,并就乳腺透明细胞肿瘤的鉴别诊断做了简述。为帮助大家更好的了解这一问题,我们将该文要点编译介绍如下。
病例展示
患者68岁,女性,无乳腺癌易感性相关家族史。常规乳腺钼靶检查发现左乳局灶密度不等,超声随访过程中发现该处1.5*1.6*1.1cm不规则肿物。超声引导下粗针穿刺活检,镜下见肿瘤性病变,瘤细胞胞质嗜酸性,细胞核大,总体呈片状及巢状排列。根据形态学所见,病理诊断为浸润性癌-非特殊类型。免疫组化瘤细胞强阳性表达ER、PR,不表达HER2。MRI检查,双乳均未见其他病灶;因此行超声定位下左乳区段切除(segmental mastectomy)并前哨淋巴结活检。
送检标本大体检查,在此前穿刺活检处可见1.3*1.1*0.9cm灰白色、质实、不规则肿物。镜下为浸润性多边形细胞,呈片状及实性巢状分布;局灶瘤细胞呈单行排列。大部分(>90%)瘤细胞胞质丰富、呈透明表现,极少数细胞胞质呈微囊状、或嗜酸性。瘤细胞细胞核增大,部分有显著核仁,但未见典型大汗腺样形态。
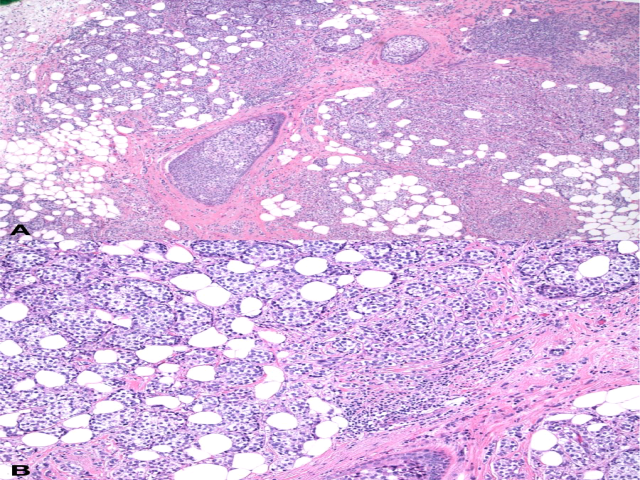
图1. 术后标本镜下可见浸润性及原位癌成分,胞质透明,细胞呈巢状及单行列兵样排列。
免疫组化方面,瘤细胞表达AE1/AE3,不表达SMMHC、p63、PAX8、S100;E-cadherin局灶呈胞质着色。部分瘤细胞巢周边的肌上皮表达SMMHC、p63,这些区域的瘤细胞胞质也为透明状。PAS及PAS-D均为阴性,提示胞质内并无糖原或黏液。
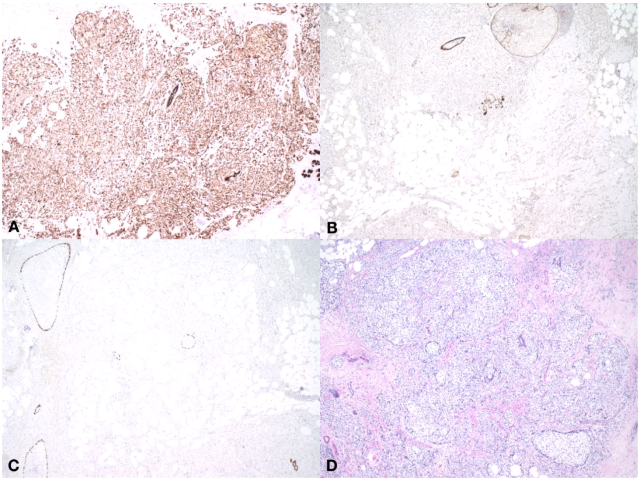
图2. 免疫组化及特殊染色,(A)瘤细胞表达AE1/AE3;(B)E-cadherin无着色,支持小叶癌的诊断;部分着色细胞为肌上皮;(C)p63,原位成分周边的肌上皮阳性,瘤细胞阴性;(D)PAS染色,胞质内无糖原成分。
讨论
局灶细胞呈透明改变的情况,在乳腺可见于正常/良性乳腺组织的腺泡细胞和肌上皮细胞、乃至多种乳腺癌中,不过,主要由透明细胞构成的恶性肿瘤在乳腺还是非常少见的。胞质透明的原因一般为胞质内黏液、糖原或脂质成分在制片过程中丢失所致。
乳腺中透明细胞恶性肿瘤最常见为富于糖原的透明细胞癌,这种肿瘤的胞质丰富、透明,内有PAS阳性物质,但淀粉酶消化后的PAS染色(PAS-D)为阴性。富于脂质的癌则表现为泡沫状、微小空泡状或颗粒状胞质,其原因为脂质蓄积而和糖原无关,PAS染色阴性;不过,可以通过在新鲜组织中进行油红O染色、或苏丹染色来证实脂质存在。大汗腺癌也可出现胞质透明改变,但此时胞质内有PAS-D染色阳性的颗粒状物质,且一般GCDFP-15阳性;同时该肿瘤一般并不表达ER、PR,但可表达AR。肌上皮恶性增生的情况下也常见胞质透明表现,但免疫组化中肌上皮相关标记如p63、SMMHC为阳性。某些特殊类型的乳腺癌中,ER、PR可以出现表达降低甚至阴性,但一般会有HER2的阳性表达。
除上述乳腺原发的病变之外,还要考虑到血管周上皮样细胞肿瘤、皮肤透明细胞肿瘤、其他肿瘤(如肾细胞癌)转移至乳腺、透明细胞肉瘤/软组织恶性黑色素瘤等。
具体到本例而言,粗针穿刺活检标本中,浸润性癌细胞呈巢状、胞质嗜酸性,因此并未考虑到浸润性小叶癌的可能。但切除标本中鉴于某些地方有单行列兵样排列的瘤细胞,因此加做了E-cadherin染色及其他指标,以排除混合性肿瘤的可能,并因此而最终得出了浸润性小叶癌的诊断结论。从鉴别诊断角度来说,富于脂质的癌中也曾有过小叶样形态的报道,且本例并未在新鲜标本中进行脂质相关染色,但免疫组化E-cadherin阴性的富于脂质的癌尚无报道。富于糖原的透明细胞癌也曾有过呈小叶状形态的相关报道,但其胞质内会有PAS阳性物质。
浸润性小叶癌有过多种胞质呈透明样改变的形态学亚型报道,如组织细胞样亚型、印戒细胞样亚型等,但呈广泛透明细胞改变者报道极少。通过本例提示大家,乳腺肿瘤的瘤细胞胞质呈广泛透明细胞改变时,鉴别诊断还应考虑到小叶癌的可能。
点击下载英文文献
参考文献
Kavesh MH,Sanchez D.Invasive Lobular Carcinoma With Extensive Clear Cells: A Pitfall in Diagnosis[J].International journal of surgical pathology,2019:1066896919881705.
DOI:10.1177/1066896919881705















共0条评论