[导读] 编译整理:强子
女性生殖道恶性黑色素瘤为罕见的肿瘤,主要发生于阴道、外阴,极罕见的情况下发生于宫颈。也正是由于其罕见,如组织学亚型为无色素性,此时病理诊断更是困难。英国医学会系列杂志《BMJ case reports》曾报道了一例宫颈原发无色素性恶性黑色素瘤病例并进行了相关讨论。为帮助大家更好的了解这一肿瘤、并避免误诊误判,我们将该文要点编译介绍如下。
病情简介
患者女性,42岁,2015年3月出现阴道排液1年余并伴宫颈肿物、阴道流血。妇检发现宫颈处1*1cm肿物。2015年9月,活检并大部分切除,在另一单位行病理检查,结果报告为血管黏液瘤(angiomyxoma)并切缘受累。切除后数月内,病情进展迅速,累及大部分宫颈并侵犯阴道。
腹部超声检查,见宫颈处2.7*1.8cm肿物。2015年12月,临床诊断为宫颈癌而行经腹全子宫切除并双侧输卵管-卵巢切除;未行淋巴结清扫。术后组织学诊断详情未明。至2016年1月,病变于阴道穹隆处复发。对症治疗1个月后,阴道穹隆处活检送病理检查,诊断为基底样鳞状细胞癌(basaloid squamous cell carcinoma)复发。
患者行4次紫杉醇、6次卡铂化疗后,至2016年6月,临床症状进一步恶化;2016年7月转诊至本文原作者所在单位。入院时一般状态极差,恶病质样,体能状态评分(ECOGPS)2分。临床可见多处淋巴结转移,右下腹最大者6*5cm,左下腹最大者2*1cm,胸骨柄处最大径4*3cm。同时左髂部、左侧腹股沟、右髂窝可见1*1cm皮下结节。妇科检查阴道内可见两个独立的肉质样肿物,一个较大、起自宫颈残端,直达阴道下1/3;另一处肿物起自阴道左侧壁、直达外阴。肿物质嫩,触之出血。肠镜检查,宫颈处肿物推挤支持前壁,但直肠黏膜未见受累迹象。
相关检查结果
血常规、电解质、X线平片检查均正常;腹部增强CT检查,膀胱后间隙可见一较大分叶状肿物,8.1*4.9*6cm,侵及膀胱;腹壁可见多处皮下结节,具体涉及右髂窝、脐部、腹壁后方等处。PET检查在宫颈残端可见高摄取的软组织结节,与直肠分界不清;同时左侧股骨、前腹壁、臀部、右侧骨盆后外侧壁等处均可见高摄取结节,胸骨柄处病灶高代谢。
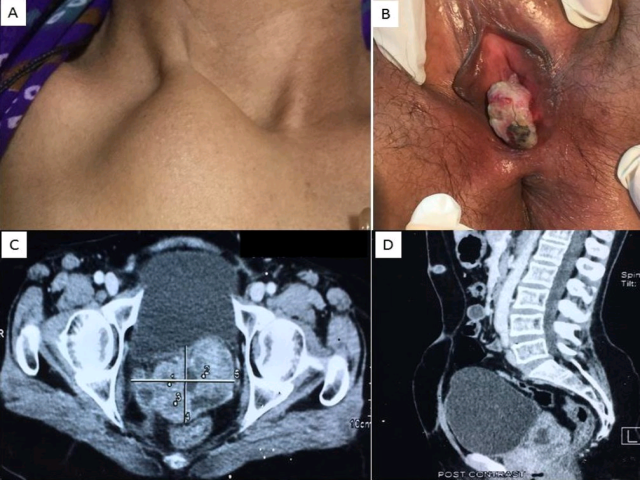
图1. 临床表现及腹部增强CT检查结果:(A)胸骨柄处病灶;(B)阴道外口所见病灶;(C、D)阴道残端处病变CT所见。
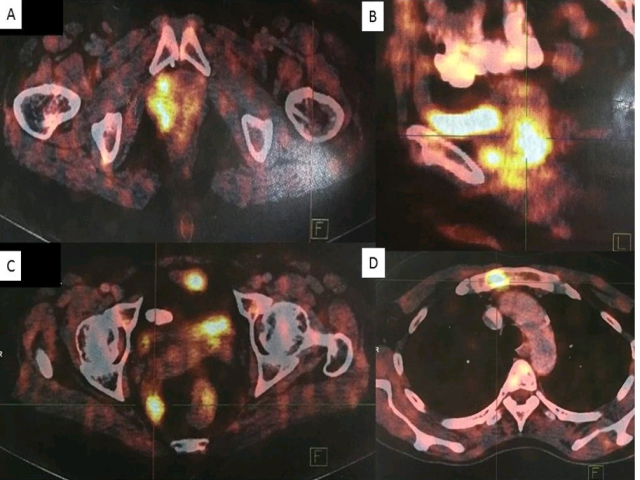
图2. PET检查,阴道残端处病灶可见高摄取(A、B),髂内淋巴结及盆腔淋巴结(C)、胸骨柄处病灶(D)均可见高摄取。
病理学所见
在本文原作者所在单位,对阴道穹隆处肿物活检,并复阅此前活检切片。组织学上,肿物被覆复层鳞状上皮,局部溃疡形成;上皮下为成片状生长、浸润性的肿瘤细胞。单个肿瘤细胞为圆形、卵圆形至梭形,细胞核具有多形性,呈圆形、卵圆形或拉长,空泡状,可见嗜酸性的显著核仁;胞质中等至丰富,嗜双色性至透明表现不等。连续切片未见黑色素颗粒。
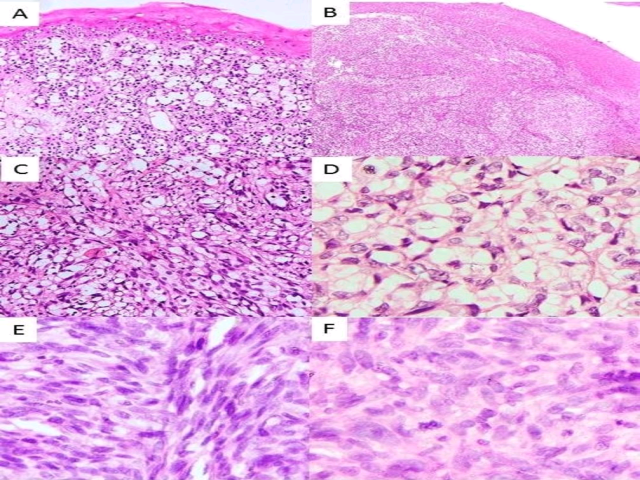
图3. 组织学所见:(A、B)肿物表面衬覆复层鳞状上皮,局灶溃疡形成;(C-F)瘤细胞在上皮下浸润性生长,呈片状分布,瘤细胞圆形、卵圆形至梭形,细胞核多形性、圆形至拉长,空泡状,核仁显著、嗜酸性;胞质中等量,嗜双色性至透明表现。
免疫组化检测,瘤细胞表达S-100、HMB45、Melan-A、CD10;不表达p40、SMA、广谱CK、desmin。综合上述资料,病理诊断为无色素性恶性黑色素瘤。瘤细胞及瘤细胞内浸润的淋巴细胞不表达PD-L1。
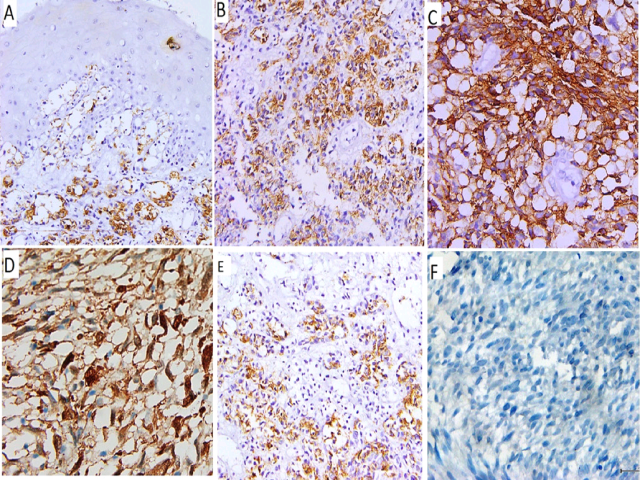
图4. 免疫组化检测,肿瘤表达HMB45,且可见肿瘤有亲上皮性(A、B);同时肿瘤表达CD10(C)、S-100(D)、Melan-A(E),不表达PD-L1(F)。
病例后续
由于该例无色素性黑色素瘤发病部位特殊,因此确诊前必须注意鉴别下述各种病变:低分化鳞状细胞癌、皮肤原发的无色素性恶性黑色素瘤转移、上皮样肉瘤、其他具有上皮样形态及多形性的肉瘤、间变性大细胞淋巴瘤。本例组织学表现中的亲上皮性、加之相关免疫组化标记,均支持恶性黑色素瘤的诊断;详尽临床检查、加之眼科检查排除了皮肤原发恶性黑色素瘤、葡萄膜恶性黑色素瘤,PET检查中也未见其他皮肤病灶。
由于患者具有广泛转移性病变,因此进行顺铂、长春花碱、达卡巴嗪方案的化疗。对于免疫治疗,患者表示无力负担。
化疗期间,出现化疗相关毒性及体重减轻。2017年6月,临床检查及CT复查,局部病灶控制良好,出现退缩;转移性病灶部分退缩。
小结
女性生殖道原发的恶性黑色素瘤非常罕见,但具有侵袭性。其中最常见为外阴恶性黑色素瘤,约占外阴恶性肿瘤的2.4-10%。需要注意的是,尽管外阴处皮肤面积仅占全身表面积的1-2%,但该处的恶性黑色素瘤却占女性恶性黑色素瘤的3-7%。宫颈处的黏膜恶性黑色素瘤更是罕见。
女性生殖道恶性黑色素瘤的发病机制还很不清楚。有病例报道在外阴恶性黑色素瘤中可查见HPV感染,但具体联系并不明确。
就临床表现来说,外阴恶性黑色素瘤可表现为斑疹、丘疹或结节,颜色不一、边界不对称。需要注意的是,高达27%的外阴恶性黑色素瘤为无色素性。因此,临床或皮肤镜检查考虑为恶性黑色素瘤的所有外阴病变均应活检证实或排除。宫颈恶性黑色素瘤则表现为外生性、息肉状肿物或界清、乃至溃疡状结节,色泽表现不一,大小自0.5cm至9cm均有报道。发生于宫颈处的恶性黑色素瘤、尤其无色素性恶性黑色素瘤相比外阴无色素性恶性黑色素瘤来说,更容易出现误诊。此前还有关于宫颈细胞学标本中对于恶性黑色素瘤诊断的文献,具体表现为细胞卵圆形、多边形、梭形等,细胞核大、不规则、深染,常见显著核仁。
就病理诊断而言,女性生殖道恶性黑色素瘤的病理报告应包括如下内容:具体类型,肿瘤大小,侵犯深度,有无溃疡及溃疡灶大小,核分裂计数,有无神经侵犯及脉管侵犯,有无色素颗粒,是否为垂直生长期,肿瘤内有无浸润的淋巴细胞。
Take-home message
1.宫颈病变表现为低分化肿瘤时,必须注意排除宫颈原发恶性黑色素瘤,这是确诊所需、也是后续积极治疗所需;
2.确诊宫颈原发恶性黑色素瘤之前,应注意排除其他部位原发肿瘤转移;
3.免疫组化表达CD10的恶性黑色素瘤可能进展较快,但这一点还需进一步研究证实;
4.女性生殖道恶性黑色素瘤的治疗首选手术;宫颈恶性黑色素瘤化疗方面尚无推荐方案;具体治疗方案选择应多学科讨论、并注意个体化选择。
点击下载英文文献
点击下载英文文献
参考文献
1.Srivastava P,Rath S,Hadi R.Primary amelanotic malignant melanoma of cervix masquerading as squamous cell carcinoma presenting with extensive metastases[J].BMJ case reports,2018.
DOI:10.1136/bcr-2018-224723
2.Gadducci A,Carinelli S,Guerrieri ME.Melanoma of the lower genital tract: Prognostic factors and treatment modalities[J].Gynecologic oncology,2018,150(1):180-189.
DOI:10.1016/j.ygyno.2018.04.562

















共0条评论