[导读] 编译整理:强子
乳腺硬化性腺病是一种良性病变,其特点为以小叶为中心、腺体和间质成分增生,且间质成分挤压腺体使得腺体结构紊乱。在硬化性腺病基础上,也可以出现上皮的增生甚至癌,具体如非典型小叶增生、小叶原位癌、导管原位癌等。近日,来自土耳其乌鲁达大学(Uludag University)的Narter等人报道了一例乳腺导管原位癌、合并硬化性腺病但同时前哨淋巴结有转移癌的病例。由于合并硬化性腺病的导管原位癌在影像学、乃至组织学层面均与浸润性癌极为类似,因此为避免临床实践中的误诊,我们将该文要点编译介绍如下,希望有助于大家的日常工作。
简介
乳腺硬化性腺病是一种发生于乳腺终末导管小叶单位的良性病变,首次描述是在1968年。按照世界卫生组织分类,该病变归属良性上皮性增生。不过,作为病理医师大家应该都不陌生:硬化性腺病与癌的鉴别堪称乳腺病理中让人挠头的难点之一。
硬化性腺病的病因还不明确,但可能是激素异常所致。虽然乳腺硬化性腺病是良性病变,但即使在无非典型的情况下,患者终生发生乳腺癌的风险也因此增加1.7-3.7倍。硬化性腺病也可伴有其他良性增生性病变如导管内乳头状瘤、纤维腺瘤,还可伴有非典型增生性病变、乃至浸润性癌。鉴于硬化性腺病本就难以与浸润性癌鉴别,因此伴非典型增生性病变时更是难以和浸润性癌鉴别,具体如硬化性腺病伴非典型小叶增生、导管原位癌、小叶原位癌等。
病例展示
患者女性,40岁,左乳肿物就诊。超声检查肿物位于左乳中偏上,呈实性,不规则、低回声,考虑为恶性病变;MRI检查提示恶性,且左侧腋窝淋巴结可见一1.3×0.9cm非典型表现淋巴结。乳腺病灶粗针穿刺活检,诊断为硬化性腺病基础上合并导管原位癌,因此转诊至本文作者所在单位外科。根据上述情况,行左乳肿物切除、并前哨淋巴结活检。
送检左乳肿物切除标本24×12×5cm,灰黄色;切面可见一处11×11×3cm灰白结节状区域。对结节病灶处广泛取材(20个组织块),组织学检查见腺管结构广泛增生;增生的腺管之间可见透明样变的间质增生、并挤压腺管使之结构紊乱。病变中以小叶中心的结构模式仍存在,同时腺管结构仍有两层上皮(中央为上皮细胞、周边为肌上皮细胞)。部分区域间质增生显著,并挤压腺体使之呈拉长表现,肌上皮层不明显的情况下,类似浸润性癌的表现。腺腔内可见砂粒体。
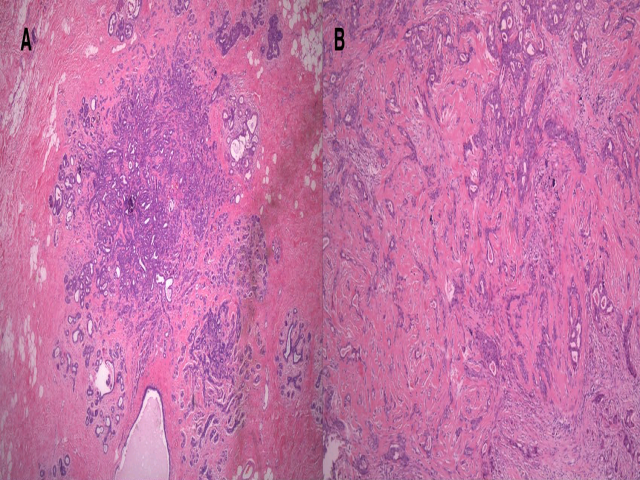
图1. (左)病变仍有小叶中心结构,但腺体及间质均有增生;(右)间质增生并压迫腺体,导致腺体呈拉长、紊乱表现。
紧邻上述病变处,可见高级别、部分伴中央坏死的实性及筛状导管原位癌病灶,其特点为腺腔内多形性、非典型细胞增生,累及整个腺腔。免疫组化检测,该处病灶表达HER-2、E-cadherin,局灶表达CK5/6,ER、PR、p53均为阴性,Ki-67增殖指数约为25%。肌上皮标记如calponin、p63、肌球蛋白重链、CD10在导管原位癌及硬化性腺病区域均为阳性。

图2. (左)硬化性腺病周边可见广泛导管原位癌病灶;(右)免疫组化肌上皮标记calponin,在导管原位癌及硬化性腺病区域均为阳性表达。
此外,前哨淋巴结中有1枚在其被膜下可见肿瘤细胞团;免疫组化CK阳性,证实为转移性癌细胞。有鉴于此,对切除标本已取材的20个组织块再次复阅、并对剩余标本加取材;对形态学有可疑的区域加做免疫组化肌上皮标记,但结果仍未见浸润性癌。根据上述结果,最终诊断为乳腺导管原位癌、合并腺病;前哨淋巴结中可见微转移,提示可能有未检出的微浸润性病变。鉴于上述情况,临床对患者进行了化疗及放疗。
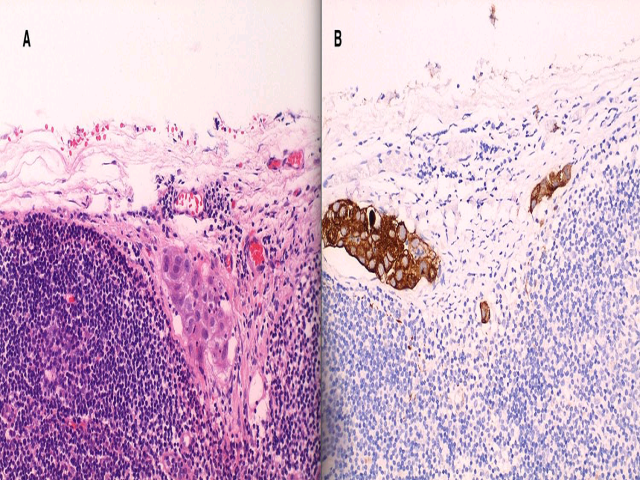
图3. (左)送检前哨淋巴结中,一枚被膜下可见微转移灶;免疫组化CK阳性,证实为转移癌。
讨论
乳腺腺病可伴发的非典型上皮增生中,最常见为非典型小叶增生,但也可出现导管原位癌、小叶原位癌;不过,由于相关病例数很少,因此具体发病率尚不清楚。也有研究称同时患有硬化性腺病及导管原位癌的患者,发生双侧乳腺癌的几率显著增加。
乳腺腺病与癌的鉴别,一直是病理医师头疼的诊断难点之一,因此腺病合并导管原位癌则更是令人纠结。不过,不管是否合并腺病,导管原位癌与浸润性癌的鉴别要点总是在于是否有肌上皮存在,形态学分析加免疫组化检测大部分情况下可以明确诊断。
有研究者对同时有腺病和原位癌的病例进行了研究,并提出有两种类型:A型是指原位癌病灶完全被腺病包裹;B型是指原位癌病灶局部和腺病相邻、但未完全包裹原位癌病灶。根据这一分类,本文病例属于B型。
值得注意的是,本文病例虽经仔细检查并免疫组化检测,原发灶内未见浸润性癌灶,但在前哨淋巴结内可见微转移。根据定义,导管原位癌是指非浸润性病变,因此不会发生转移;但此前也有导管原位癌出现淋巴结转移的病例报道。这可能是因为导管原位癌治疗过程中导致的上皮细胞医源性异位,也可能是因为技术所限、存在未能检出的浸润性病灶。有纳入1784例导管原位癌的病例中,发现前哨淋巴结转移率4%;作者认为这一比例是切除活检中导管原位癌发病率的4倍,因此他们认为所谓的前哨淋巴结转移实际是医源性所致的上皮异位。还有人对前哨淋巴结阳性的导管原位癌病例进行复阅,结果发现有60%会检出浸润性癌灶,因此这种情况也可能是由于取材或切片过程中、乃至病理检查中漏掉了浸润性癌灶所致。
小结
伴硬化性腺病的导管原位癌病理诊断困难,需考虑鉴别浸润性癌;仔细的形态学评估,加必要的免疫组化检测,可以明确诊断。同时还需注意,导管原位癌中可能会存在因技术所限等原因而未能检出的浸润性病灶。由于腺病患者本就发生癌的几率增加,因此导管原位癌伴腺病的病例更需注意仔细、彻底的检查有无浸润性病灶。
点击下载英文文献
参考文献
Narter S,Hasdemir S,Tolunay S.A case of extensive ductal carcinoma in situ and sclerosing adenosis with metastasis on sentinel lymph node[J].Tumori,2019:300891619870247.
DOI:10.1177/0300891619870247
















共0条评论