[导读] 编译整理:强子
宫颈胃型腺癌的“千姿百态”(二)
宫颈胃型腺癌的“千姿百态”(三)
2007年,Kojima等人首先提出了宫颈胃型腺癌(gastric-type endocervical adenocarcinoma,GAS)的诊断,其特点为形态学类似胃底腺上皮、且表达胃型黏蛋白。胃型黏蛋白也可见于黏液型微小偏离性腺癌,而该肿瘤目前被认为是胃型腺癌的高分化形式。2014年妇科肿瘤世界卫生组织分类中收录了宫颈胃型腺癌,不过其确切发生率等还并不完全清楚:有报道称该肿瘤在日本约占所有宫颈腺癌的20%,在中国约占7.2%;国际性研究称这一比例约为10%,该肿瘤仅次于普通型宫颈腺癌之后、为宫颈腺癌中第二常见类型。
康奈尔大学医学院(Weill Cornell Medical College)病理专家Pirog等在《Advances in Anatomic Pathology》杂志专门撰文,对这一肿瘤的形态学表现做了详细阐述。作为病理医师,了解并掌握这一问题非常有意义。我们将该文要点编译介绍如下,希望对大家的学习有一定帮助
概述
该肿瘤与普通型宫颈腺癌不同,其发病机制与人乳头瘤病毒(HPV)感染无关。不过需要注意的是,对这类肿瘤的宫颈组织进行PCR检测HPV时,由于周围宫颈上皮可能存在HPV感染,因此会产生假阳性结果。关于其分子机制的研究也正在进行中,目前有报道称宫颈胃型腺癌有41%表现为p53突变型染色,其中弥漫强阳性者24%、无着色者17%。二代测序证实有p53基因的突变。此外,部分病例与Peutz-Jeghers综合征有关。该综合征是由于STK11基因种系突变所致的常染色体显性遗传基本,而相关研究表明半数以上的散发宫颈胃型腺癌病例存在STK11基因突变。
宫颈胃型腺癌患者年龄平均49-51岁,这一点与普通型宫颈腺癌近似。临床表现方面,50-70%有阴道水样排液,50%具有出血,75%有宫颈的弥漫增大、即所谓桶状宫颈。59%的患者确诊时即为II期或更晚期,这可能是由于该肿瘤侵袭性强、加之宫颈细胞学筛查对这一肿瘤敏感性低所致。
该肿瘤预后显著差于普通型宫颈腺癌,即使考虑到分期因素也是如此;由于该肿瘤极易转移至卵巢、腹膜、腹腔、其他远处部位,加之对常规化疗方案效果差,因此明确诊断意义重大:对这类患者不建议保留卵巢,应考虑同时手术切除。
宫颈胃型腺癌的典型组织学表现
最初由Kojima等提出宫颈胃型腺癌这一名称时,其定义是有如下3项诊断指标的黏液腺癌:(1)胞质丰富;(2)胞质透明或弱嗜酸性;(3)细胞之间分界清晰。该肿瘤弥漫性浸润宫颈,常导致宫颈增大;典型情况下累及宫颈深部且分别向两侧扩展,累及宫颈管及宫颈下段。相比普通型宫颈腺癌来说,胃型腺癌在颈管的浸润范围要更大,一般侵及鳞柱状交界处。浸润性的腺体大小和形状不一,从小囊状腺体、拥挤的管状腺体直至类似纳氏囊肿的囊性扩张管腔均可,少见情况下囊性区域内可以出现复杂乳头状结构。
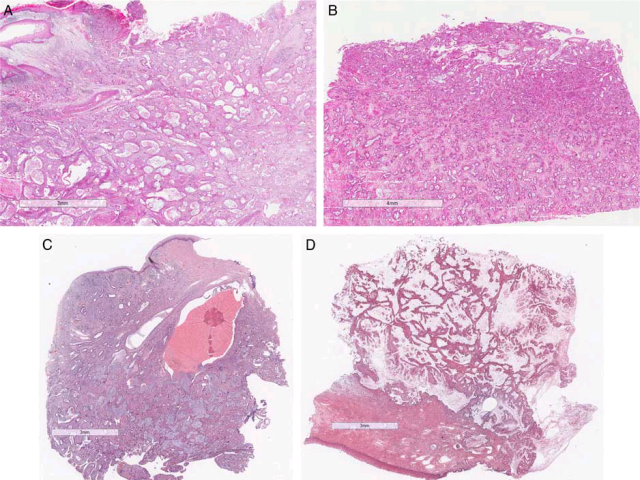
图1. 宫颈胃型腺癌低倍观,可见弥漫浸润宫颈。图中分别示囊性腺体(A)、管状腺体(B)、类似纳氏囊肿的囊性扩张腺腔(C)、内有乳头状结构的囊腔(D)。
部分病例中还可见特殊生长模式,即宫颈外口受累而出现糜烂、遍及被覆鳞状上皮处的黏膜。这种表现在普通型宫颈腺癌中并不常见,后者更容易局部侵犯鳞柱状交界处的间质。
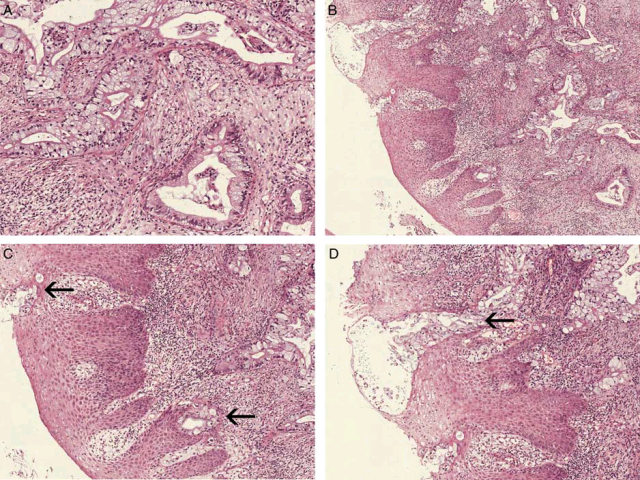
图2. (A)典型的宫颈胃型腺癌区域;(B)同一肿瘤,出现了宫颈外口的糜烂,低倍镜下可见肿瘤性腺体累及复层鳞状上皮;(C、D)高倍观,恶性上皮侵犯复层鳞状上皮。
从细胞学角度来说,典型情况下类似恶性黏液上皮的表现,即胞质丰富、透明、泡沫样或弱嗜酸性,细胞界限清晰。尽管肿瘤分泌胃型黏液,但其形态学表现还是最接近胰胆管肿瘤,常类似胰腺导管腺癌或胆管癌。实际按照本文作者意见,胰胆管肿瘤在形态学上基本和宫颈的胃型腺癌无法区分。
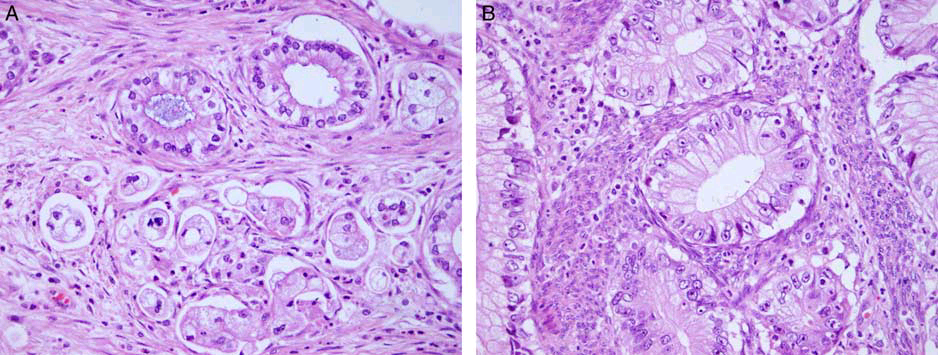
图3. 典型宫颈胃型腺癌的高倍观。瘤细胞胞质丰富、透明至排名样,细胞界限清晰。图A示分化好及分化差的腺体混杂在一起;图B示可见显著核仁。
与普通型宫颈腺癌中细胞核呈拉长、复层相反,宫颈胃型腺癌中的细胞核为圆形,位于基底,最常见单层排列;普通型宫颈腺癌中染色质粗糙、颗粒状,而宫颈胃型腺癌则染色质弥漫、细腻,透明样,可见明显核仁。宫颈胃型腺癌可表现为细胞核形态温和、细胞形态极为均一的微偏腺癌,或具有中重度异型的分化较差表现,后者细胞形态不规则、细胞核增大、细胞核失去在基底排列的特点、细胞核形态不一、可见大核仁。部分宫颈胃型腺癌完全由高分化成分(即微偏腺癌)构成,部分则存在自高分化、至低分化区域的移行,还有些则完全由显著异型的腺体构成而并无高分化成分。有核分裂,但一般比普通型宫颈腺癌要少。也可有凋亡,但比普通型宫颈腺癌要少的多,一般不易查见。浸润性腺体周边可见促纤维结缔组织增生性间质反应,尤其在深部、浸润性病灶的前缘。
宫颈胃型腺癌的前驱病变有宫颈腺体小叶状增生(lobular endocervical gland hyperplasia,LEGH)、胃型原位腺癌,因此在宫颈胃型腺癌中可见伴宫颈腺体小叶状增生,其特点为小管状、黏液腺在囊性扩张的管腔周围呈境界清楚的小叶状分布。中央的管腔形状不一,内壁可有起伏表现及乳头状凸起。周围小叶及囊性扩张管腔的腺体均为柱状细胞,胞质透明、充满黏液,细胞核位于基底,形态均一,圆形至卵圆形,核仁不明显。如具有宫颈腺体小叶状增生的结构特点及细胞学异型性,但没有明确浸润,则可以称之为宫颈腺体非典型小叶状增生。伴有腺体小叶状增生的宫颈浸润性腺癌病例中,小叶状增生一般见于黏膜表浅部位,而癌则位于较深处。
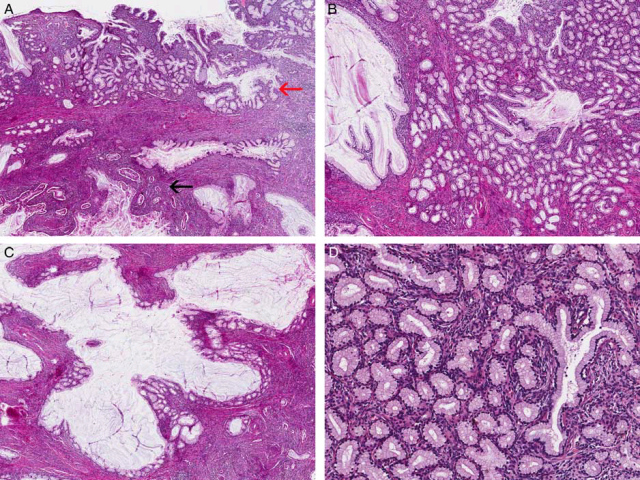
图4. (A)低倍镜下的宫颈腺体小叶状增生(红色箭头)及其下方的浸润性胃型腺癌(黑色箭头);(B)宫颈腺体小叶状增生中央为囊性扩张的导管,周围为增生的小腺体;(C)显著囊性改变的宫颈腺体小叶状增生;(D)宫颈腺体小叶状增生高倍观,腺体为形态均一、温和的黏液腺。
最近提出的宫颈原位微型腺癌并不常见,其特点为正常的腺体结构仍保持、或有腺腔内凸起,胞质丰富,透明、嗜酸性或泡沫样,偶见杯状细胞;细胞核有非典型,具体如增大、复层、核膜不规则、染色质块状或透明、显著核仁。
点击下载英文文献
参考文献
Pirog EC,Park KJ,Kiyokawa T,et al.Gastric-type Adenocarcinoma of the Cervix: Tumor With Wide Range of Histologic Appearances[J].Advances in anatomic pathology,2019,26(1):1-12.
DOI:10.1097/PAP.0000000000000216

















共0条评论