[导读] 作者:慧海拾穗
【前言】
经典型霍奇金淋巴瘤(CHL)分为四种亚型:结节硬化型、混合细胞型、淋巴细胞丰富和淋巴细胞消减型。CHL的诊断标志是在混合炎症背景下识别RS细胞,并具有正确的免疫表型。CHL除了上述四种亚型,还存在一些组织形态学变异型(如,黄色肉芽肿样反应的泡沫细胞、嗜酸性粒细胞增多、滤泡溶解、进行性生发中心转化、纤维化、坏死、非干酪样上皮样肉瘤样肉芽肿、Castleman病样改变和类似肉瘤样的梭形细胞增生),这些变异型不构成独立的亚型。不注意这些组织形态学的变化可能导致误诊。肿瘤累及局部淋巴结或以滤泡间病变为主也不是一个独立的亚型。AbdullGaffar等在《Annals of Diagnostic Pathology》杂志发表了题为《Hodgkin lymphoma with an interfollicular growth pattern: A clinicopathologic study of 8 cases》的文章,本文对主要内容进行翻译如下:
【摘要】
背景:经典型霍奇金淋巴瘤(Classic Hodgkin lymphoma,CHL)有四种亚型。不同组织形态学的变化可以在淋巴结内CHL中见到。以滤泡间病变为主(Primary interfollicular,IF)的CHL并不是一个独立的亚型,而是给诊断带来一定挑战的一个不常见的形态学变异。
目的:本文的目的是研究以滤泡间病变模式为主的淋巴结CHL发生率和与其他形态学变异的共存情况,探讨这种病变模式的诊断挑战和临床重要性,并在具有细微形态学特征的情况下寻找有助于组织学检查的方法,从而避免误解和漏诊误诊。
方法:我们对10年间的淋巴结CHL病例进行回顾性研究,复查审核以滤泡间病变为主的病例,收集并比较每例患者的临床和病理学特征。
结果:以滤泡间病变模式为主的病例有8例(8/103,7.8%),切除的淋巴结直径为1.5~2.4厘米,平均1.8厘米。显微镜下,滤泡间区域的RS细胞数量从偶尔散在到较多不等。RS细胞表达CD15和CD30,不表达LCA。6例为混合细胞型霍奇金淋巴瘤;3例伴有上皮样肉芽肿,1例伴有淋巴滤泡受累,1例为混合性。最初诊断为良性滤泡反应性增生1例、Castleman病1例、拟诊为霍奇金淋巴瘤3例。8例患者年龄范围为3~48岁,平均26岁;男女比例为7:1。5例患者出现颈部肿胀,无B症状,2例出现B症状,1例出现全身性淋巴结病和贫血相关的头晕和疲劳。6例临床分期为I和II期,2例无临床分期。6例随访时间从2年到11年不等,平均5.7年。1名患者11年后出现全身性淋巴结病和肝脾肿大,颈部淋巴结活检诊断为T细胞丰富的B细胞淋巴瘤,患者死于该疾病;最初误诊的病人2年后发展为结节性硬化型霍奇金淋巴瘤,随访时患者存活;其余4名患者病情良好,无复发。
结论:以滤泡间病变模式为主的淋巴结CHL容易漏诊,上皮样组织细胞、嗜酸性粒细胞和其他共存形态学变异的存在是有用的组织学线索;在可疑病例中,免疫组化研究是必要的。发生于年轻成人和儿童早期颈部淋巴结的病变主要为混合细胞型霍奇金淋巴瘤。病理医生在检查反应性淋巴结时应该意识到这种可能性。本研究临床意义有限,需要大宗病例研究来证实。
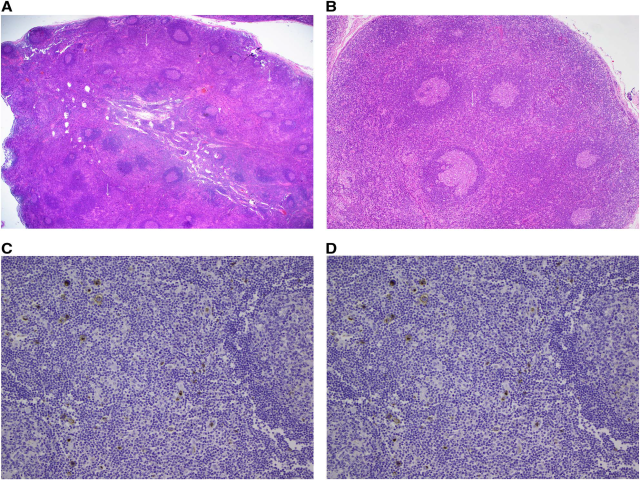
图1. A)一个发生于颈部淋巴结的霍奇金淋巴瘤病例,淋巴结结构存在,淋巴滤泡增生,滤泡间轻至中度膨大扩张(白色箭头);B)霍奇金淋巴瘤的淋巴结可见反应性淋巴滤泡,生发中心活跃,滤泡间区轻度扩张。滤泡间区和副皮质区(白色箭头)因肿瘤累及而呈斑点状外观(spotty appearance);C)滤泡间区肿瘤细胞CD15阳性,偶尔背景中的粒细胞显示阳性表达;D)滤泡间区肿瘤细胞CD30阳性;
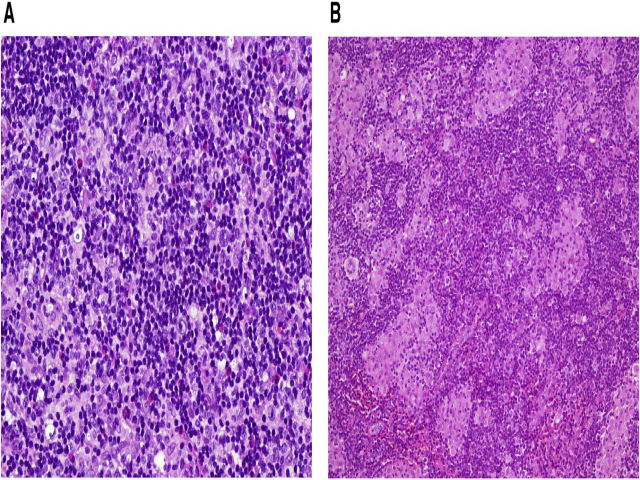
图2. A)扩大的滤泡间区显示混合性炎症细胞浸润,可见明显的嗜酸性粒细胞和上皮样组织细胞;少量的大而非典型的免疫母细胞样霍奇金细胞与炎症细胞混合存在;B)扩张的滤泡间区显示明显的肉瘤样上皮样肉芽肿,R-S细胞罕见;















共0条评论