[导读] 编译整理:强子
组织细胞肉瘤极为罕见,其形态学和免疫组化均表现为组织细胞特征。2016年版世界卫生组织淋巴造血系统肿瘤分类中,将其归为组织细胞和树突状细胞肿瘤。其实最初二十世纪七十年代,该肿瘤曾称之为组织细胞淋巴瘤。以往诊断的很多组织细胞肉瘤后续免疫组化检测均证实为间变性大细胞淋巴瘤、弥漫性大B细胞淋巴瘤。
鉴于该肿瘤罕见,诊断中可能会误判为其他类似病变,并因此导致临床误诊误治,美国病理学会(College of American Pathologists,CAP)官方期刊《Archives of Pathology & Laboratory Medicine》近期刊发了哈佛大学附属布列根和妇女医院(Brigham and Women’s Hospital and Harvard Medical School)钱晓华教授就组织细胞肉瘤撰写的专门文章。为帮助大家更好的了解并掌握该肿瘤,我们将该文要点编译介绍如下。
一.临床特点
组织细胞肉瘤年龄分布较广,主要见于成人,但儿童病例也有报道;男性稍多于女性。该肿瘤一般发生于结外,如胃肠道、表浅及深部软组织、肺、鼻腔;淋巴结、皮肤、脑等处的原发组织细胞肉瘤也有报道。
组织细胞肉瘤临床表现不一,可自局灶、孤立性病变直至广泛播散性病变不等。部分患者有淋巴造血系统病变病史;在成人与生殖细胞肿瘤有关、在儿童与自身免疫性淋巴细胞增生综合征(autoimmune lymphoproliferative syndrome)有关者也有报道。
该肿瘤的治疗主要是手术切除、化疗、放疗等联合治疗。生物学行为极具侵袭性,播散性病变患者的生存时间中位数仅为数月;局灶性病变者经积极临床干预,预后相对较好。
二.病理特征
组织细胞肉瘤大体多表现为肉质肿物,境界清楚,或呈浸润性,可伴程度不等的出血或坏死。镜下为黏附性差的多边形大细胞,呈片状排列;瘤细胞形态上皮样至多形性,胞质丰富、嗜酸性,直至空泡状、泡沫状不等;细胞核卵圆形至不规则,核仁显著程度不一。部分病例中局灶可见梭形细胞。核分裂及肿瘤性坏死易见,背景常见显著混合性炎症。
结外组织细胞肉瘤者很可能进行细针穿刺细胞学诊断。仅凭细胞形态诊断组织细胞肉瘤很有难度,常需辅以免疫组化等;但细针穿刺可用于证实肿瘤复发。组织细胞肉瘤的细胞学特点有细胞核呈肾型。胞质丰富、空泡状,多核的怪异细胞,细胞核呈部分重叠的“吃豆人(Pac-Man)”样,背景为淋巴浆细胞或中性粒细胞,有伸入运动(emperipolesis)等。
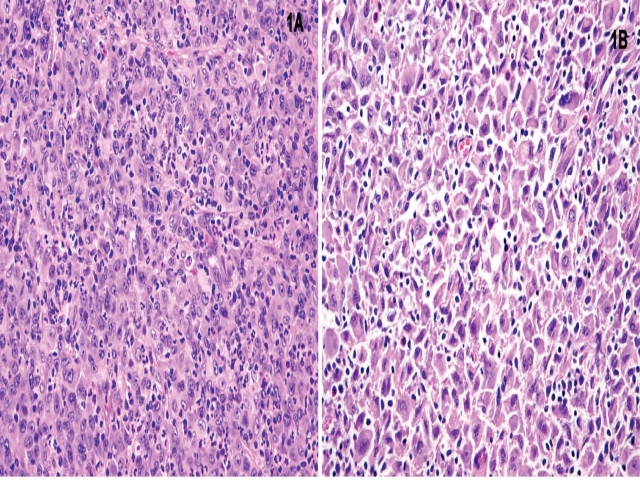
图1. 组织细胞肉瘤,左图示上皮样瘤细胞成片排列,瘤细胞胞质嗜酸性,核仁显著程度不一,背景中混有中性粒细胞为主的混合性炎症;右图示瘤细胞多形性,细胞核深染,瘤细胞黏附性差,背景中混有慢性炎症。
三.免疫组化
组织细胞肉瘤诊断中,免疫组化不可或缺;一方面需某些指标阳性以证实为真正的组织细胞分化,另一方面需某些指标阴性来排除其他类似肿瘤。
组织细胞肉瘤中的阳性指标有CD68、CD163、PU.1;部分病例还会表达CD31、CD34(胞质)、CD45RO。就证实组织细胞肉瘤诊断来说,建议至少应有CD68、CD163、CD4、溶菌酶这四项中的两项阳性。其中CD163比CD68的特异性更好。PU.1为转录因子,广泛炎症背景下、肿瘤细胞的细胞核表达该指标有助于观察。
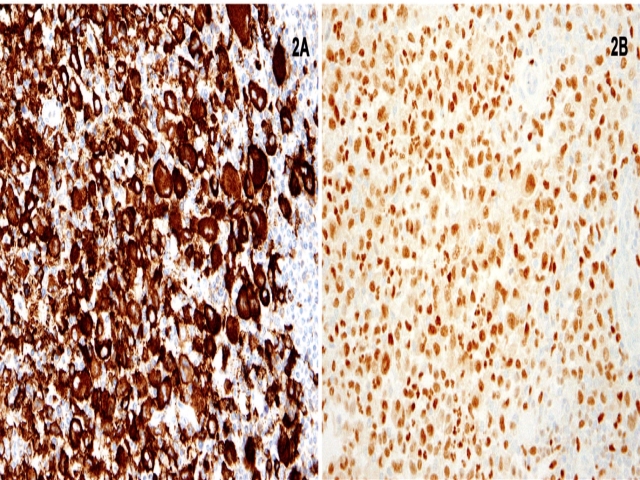
图2. 组织细胞肉瘤免疫组化,左图示CD163在胞质弥漫阳性,右图示PU.1细胞核弥漫阳性。
除上述阳性指标外,还需其他相应指标阴性以排除其他肿瘤可能,如Langerhan细胞标记(CD1a、langerin)、滤泡树突细胞标记(CD21、CD35)、髓细胞标记(CD13、MPO)、黑色素细胞标记(SOX10、HMB45、Mart-1)、上皮标记(CK、EMA)、血管标记(ERG)、B细胞和T细胞标记(CD20、PAX5、CD3)。
四.鉴别诊断
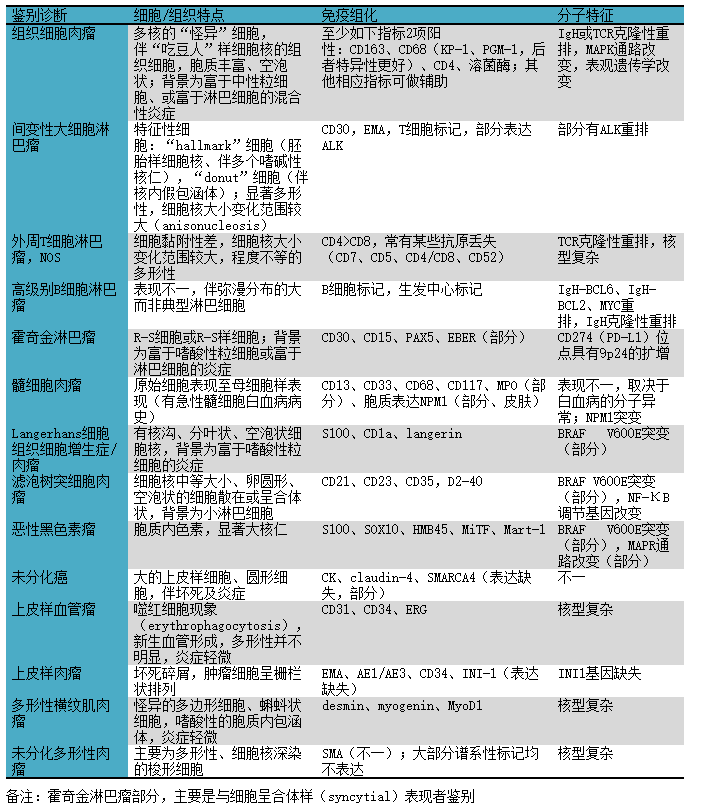
组织细胞肉瘤的鉴别诊断需考虑诸多形态学类似肿瘤,具体会涉及淋巴瘤、低分化或未分化癌、恶性黑色素瘤、肉瘤、树状突细胞肿瘤等;同时还需注意和其他组织细胞病变鉴别,如Langerhans细胞组织细胞增生症、Langerhans细胞肉瘤。具体可参阅下表。
表1. 组织细胞肉瘤鉴别要点
点击下载英文文献
参考文献
Hung YP,Xiaohua Qian.Histiocytic Sarcoma[J].Archives of pathology & laboratory medicine,2019.
DOI:10.5858/arpa.2018-0349-RS
















共0条评论