[导读] 编译整理:强子
按照2014年版世界卫生组织妇科肿瘤分类,子宫内膜间质相关病变包括了子宫内膜间质结节、低级别子宫内膜间质肉瘤、高级别子宫内膜间质肉瘤、未分化子宫肉瘤、类似卵巢性索间质的子宫肿瘤;其中大部分为子宫内膜间质结节、低级别子宫内膜间质肉瘤。这两者具有低级别的细胞学形态、相似的分子遗传学改变,其鉴别主要在于子宫内膜间质结节境界清楚,并无低级别子宫内膜间质肉瘤时的肌层侵犯和/或血管侵犯。
大部分低级别子宫内膜间质肉瘤会有向肌层的不规则、浸润性生长且常伴脉管侵犯;而子宫内膜间质结节则界限清楚、表现为膨胀性、非浸润性边界,挤压周围子宫内膜和肌层。妇科病理专家Tavassoli及Norris指出,子宫内膜间质结节可出现一处或多处(不超过3处)呈指状凸起、突入周围肌层,或紧邻肿瘤的周围肌层内可出现小的卫星结节(不超过3个);只要凸起的深度或卫星灶与主结节间的距离不超过3mm、且没有血管侵犯,仍可认为是间质结节。2014年版世界卫生组织妇科肿瘤分类也采纳了这一观点。不过,这实际是并无循证依据的。文献中曾有人提出建议将这组病变称之为伴有限浸润的子宫内膜间质肿瘤(endometrial stromal tumors with limited infiltration)并建议进行随访。
虽然标准说的很清楚,数据中的3个、3mm也规定的非常详细,但总有些肿瘤“不守规矩”。近日,英国病理专家Moore、McCluggage在国际妇科病理学会(International Society of Gynecological Pathologists)官方期刊《International Journal of Gynecological Pathology》杂志报道了一组超出上述标准、但尚不符合低级别子宫内膜间质肉瘤中“不规则、浸润性生长”标准的“子宫内膜间质结节”或“伴有限浸润的子宫内膜间质肿瘤”病例随访数据,研究结果表明有少部分患者会出现远处转移。根据这一结果,作者提出可将这组肿瘤视为有恶性潜能,将其称之为伴有限浸润的低级别子宫内膜间质肉瘤可能更为合适。为帮助大家更好的认识这一问题,并在临床病理诊断实践中引起重视,我们将该研究要点编译介绍如下。
研究内容
作者将本单位、以及会诊工作中诊断的子宫内膜间质结节、低级别子宫内膜间质肉瘤收集整理,找出其中肿瘤境界相对清楚、但边界不规整、且超出Tavassoli及Norris所提出标准(即可出现一处或多处、不超过3处凸起、但凸起的深度与主结节间的距离不超过3mm)而尚不足以明确诊断为低级别子宫内膜间质肉瘤的病例用于研究,有脉管侵犯者也纳入了该研究。尽管所有病例均超出了Tavassoli及Norris所提出的子宫内膜间质结节诊断标准,但无一出现大部分低级别子宫内膜间质肉瘤中的广泛累及肌层的典型表现。
符合上述纳入标准的病例总计19例,显微镜下均为子宫内膜间质结节或低级别子宫内膜间质肉瘤的典型细胞学表现,即形态学相对温和的低级别细胞,细胞核圆形或梭形,胞质稀少,病变内大量小动脉样血管壁。大部分病例均有免疫组化结果支持,如CD10、ER、PR阳性而desmin、h-caldesmon阴性或局灶阳性。其余临床病理相关信息可参阅原文。
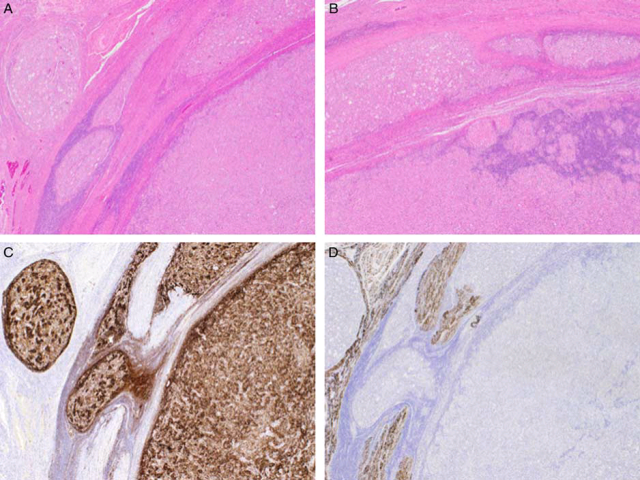
图1. 本文研究中代表性病例,肿瘤大体境界清楚,但镜下边界不规则、肿瘤主体之外有凸起和卫星灶;免疫组化CD10弥漫阳性、desmin阴性。
研究结果
患者年龄32岁至84岁不等,年龄中位数54岁。19例患者中,17例为子宫全切、2例为“子宫肌瘤”切除术后进一步进行了子宫全切;有16例具有随访数据,随访时间16个月至187个月不等。
所有病例中,肿瘤均局限于宫体;肿瘤大小10-150mm不等,中位数56.5mm(但有1例大小未知)。肿瘤凸起与肿瘤主体间的距离3.2mm至12mm不等,中位数4mm。本研究中所有的肿瘤凸起均与肿瘤主体相连,而并非卫星灶。此处需要指出的是,由于大部分为会诊病例,因此所阅切片数量有限,因此可能无法非常明确的判定具体某一肿瘤到底有多少凸起,但可以确定切片中凸起的最大距离。有2例具有脉管侵犯;有5例具有梗死性坏死灶,5例具有性索样区域,1例可见子宫内膜腺体,2例可见局灶上皮样形态 、5例局灶可见平滑肌分化;2例既有性索样区域、又有平滑肌分化。
按照2009年子宫肉瘤FIGO分期方案,所有肿瘤均为I期;9例5cm以下病例为FIGO分期IA,而其余10例为FIGO分期IB。
临床治疗方面,患者在手术、并确诊后,都接受了芳香化酶抑制剂来曲唑的辅助治疗。16个月至187个月不等(中位时间52个月)的随访时间内,1例在23个月后于小肠和腹面处出现肿瘤,手术切除证实为子宫内膜间质肿瘤。1例在135个月后出现了肱骨处病灶、活检证实为子宫内膜间质肿瘤转移,且后续51个月后出现了腰椎转移和肺转移;需要指出的是,首次子宫手术时,该患者即同时有FIGO分期IB期的子宫内膜腺癌。
就出现转移性肿瘤的这两个病例来说,第一例最初的分期为IA期,凸起的最大距离为4mm;第二例最初的分期为IB期,但遗憾的是未能复阅最初的病理切片,而仅根据病理报告内容,提示在肿瘤主体灶之外有微小侵犯。
随访期间,出现转移的两个病例均未死亡;一例死亡的患者死因与该肿瘤无关。两例具有脉管侵犯的病例在随访期间(分别为49个月、58个月)均未见复发迹象。
讨论
子宫内膜间质结节和低级别子宫内膜间质肉瘤在细胞形态学方面,均为低级别表现;其鉴别按照文献及WHO等著作提出的标准,主要在于境界是否清楚、有无浸润性生长和脉管侵犯。不过,大部分情况下,所谓的“标准”都有一定主观性;比如临床实践中就发现有些肿瘤无明显浸润性生长,但却具有少量(<3个)、小的(最大径<3mm)凸起,按照目前WHO分类及专家意见,也应归为子宫内膜间质结节。但,对于超过这一范畴、但却不满足低级别子宫内膜间质肉瘤诊断的病例该如何处理?其临床预后到底如何,相关研究甚少。
本研究为目前最大规模的伴有限浸润子宫内膜间质肿瘤预后报道,纳入研究并有随访数据的16个病例中,有2例(12.5%)出现了转移性病变。因此,本文作者提出对该组肿瘤应视为有恶性潜能。在尚无更大规模研究之前,本文作者认为将其归为伴有限浸润的低级别子宫内膜间质肉瘤更为合适。
点击下载英文文献
参考文献
Moore M.Uterine Endometrial Stromal Tumors With Limited Infiltration: First Report of a Case Series Indicating Potential for Malignant Behavior[J].International journal of gynecological pathology,2019.
DOI:10.1097/PGP.0000000000000593














共0条评论