[导读] 作者:王学利(河南省新郑市第二人民医院)
单形性嗜上皮性肠道T细胞淋巴瘤(monomorphic epitheliotropic intestinal T-cell lyphomas,MEITL)是一种罕见的原发于胃肠道的特殊类型外周T细胞淋巴瘤,原名为“Ⅱ型肠病相关性T细胞淋巴瘤”(enteropathy-associated T-cell lyphomas,EATL),占非霍奇金淋巴瘤(NHL)的近1%。因该肿瘤缺乏特异性临床表现,极易误诊误治,且起病侵袭,进展迅猛,预后极差。临床主要表现为长期慢性腹泻、腹痛、发热及腹部包块等症状,部分病例可发生肠穿孔。该肿瘤诊断时需结合临床表现、病理检查及免疫表型,我单位在临床外检工作遇到1例以肠穿孔为表现的MEITL,结合临床资料,病理及免疫组化结果,并复习相关文献,提高对该肿瘤的认识。
1.临床资料:
患者男,87岁,本院退休人员,主诉腹痛2小时,于2017年8月入我院普外科。急诊行腹部X光片提示肠管扩张明显,腹部CT提示结肠积气,乙状结肠部分肠壁增厚,保守治疗后遂行剖腹探查,小肠部分切除吻合术,送检手术标本至我科。
2.病理诊断
2.1大体:送检切除的肠管1段,长15cm,一侧切缘最大径2.7cm,另一侧切缘最大径3.2cm,距2.7cm切缘9cm距3.2cm切缘7cm处见肠壁局部增厚,黏膜皱襞增宽伴溃疡形成,局部伴穿孔,病变区大小为8*2.5*1cm,穿孔区大小为0.8*0.5cm,病变环绕肠壁生长,切面灰白色,质地细腻;余肠黏膜灰白色,光滑,皱襞存在,于肠周围检出淋巴结2枚。
2.2镜下:小肠壁内见中等大小淋巴样细胞弥漫浸润性生长,细胞核呈卵圆形,染色质颗粒状,可见核仁,核分裂象易见,局部黏膜溃疡形成(图1,2)。
2.3免疫组化:肿瘤细胞Bcl-2、CD3(图3)、CD56(图6)、CD8(图4)、CD38和granzymeB阳性表达,CD5和CD4散在阳性;Bc1-6、CD10、CD20(图5)、CD21、CD23、CD30、CD79a、Cyclin D1、Kappa、Lambda、MUM-1、PAX-5、TIA-1、MPO、TdT和CD138阴性,Ki-67增殖指数70-75%(图8);分子病理结果显示:EBER阴性(图9);后加做TCRαβ,肿瘤细胞阳性表达(图7)。
2.4诊断:部分小肠切除标本-考虑为单形性嗜上皮性肠道T细胞淋巴瘤,浸润肠壁全层至浆膜下层,肠周围淋巴结未见肿瘤累及(0/2)。注:单形性嗜上皮性肠道T细胞淋巴瘤旧称肠病相关性T细胞淋巴瘤 II型,本病为罕少见病例,建议必要时专科会诊。
后经上级医院会诊结果同意本单位病理诊断意见,患者继续接受保守治疗和对症处理,后因肠二次穿孔住院,因高龄患者全身系统衰竭和感染性休克,2017年12月26日死亡。
3.讨论
3.1临床资料:EATL属于非霍奇金淋巴瘤的一个特殊罕见的亚型,占非霍奇金淋巴瘤(NHL)的不足1%,2008 年WHO 将其分为经典型(Ⅰ型 EATL)和单形型(Ⅱ型EATL)两种类型。其中Ⅰ型常见于西方国家,约占80%,典型症状为乳糜泻,且与克罗恩病密切相关,我国发生Ⅰ型 EATL较为罕见;Ⅱ型常见于亚洲,以腹痛、肠穿孔为常见症状。2016年最新修订的WHO 分型中,两种类型的EATL 被划为两个独立的成熟T/NK细胞淋巴瘤的亚型。按照目前最新分型标准,肠道相关性T细胞淋巴瘤仅指原来的Ⅰ型EATL,原分型中的Ⅱ型 EATL则定义为单形性嗜上皮性肠道T淋巴瘤(MEITL)。既往发表的相关英文文献显示病例主要来自韩国、日本、新加坡等国家,其次是美国、瑞士等欧美国家,而中文文献显示中国病例主要来自北京和南京两地,考虑当地会诊病例较多,且临床医生比较关注有关。
EATL全球发病率为0.5-1.0 /10万,在我国报道仅占全部淋巴瘤0.2%,属罕见类型,MEITL更罕见。发病年龄较广,多在20-80岁,中位发病年龄64岁。以中老年男性为主,且男女比例为6∶1。最常发生于空肠或回肠,而发生于十二指肠、胃、结肠及胃肠道外的部位极为罕见。临床表现主要为消化道症状:明显吸收不良症状,如进行性加重消瘦、腹痛、腹泻等;消化道出血:有时便血为就医首发症状;肠穿孔:部分表现为急腹症;发热:常规无法控制;贫血:进行性加重的中重度贫血;一般无肝脾和淋巴结肿大,骨髓细胞学正常。影像学腹部CT检查有利于发现病变,但均缺乏特异性:早期表现肠黏膜增厚和不规则溃疡,中晚期表现为肠道肿块、肠腔狭窄、息肉样增生改变及肠系膜淋巴结增大。本例男性,87岁,以肠穿孔而就诊。
3.2病理诊断及鉴别诊断:由于免疫标志物并非绝对特异性指标,所以MEITL尚缺乏特异性诊断标准,需要结合患者的临床表现、组织学特征及免疫组化检测结果进行综合分析。
大体表现: 胃肠黏膜可见多发性、深浅不一的溃疡区,黏膜糜烂、增厚呈斑块状或息肉状伴穿孔及狭窄形成。而结直肠病变多为单发巨大溃疡,溃疡区环绕肠管近一周。
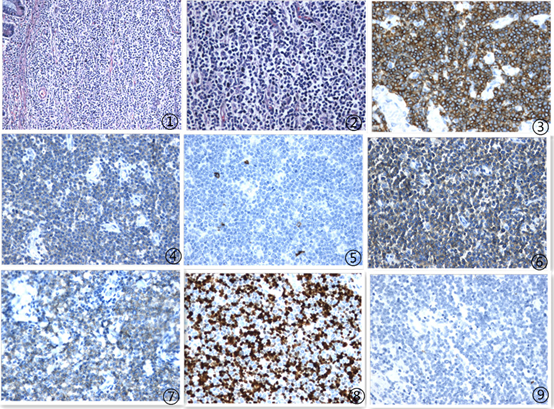
图1 肿瘤淋巴细胞侵犯肠黏膜腺体,100倍 图2 肿瘤细胞中等大小,圆形,核分裂多见,200倍 图3 肿瘤细胞CD3弥漫强阳性,EnVision法 图4 肿瘤细胞CD8阳性,EnVision法 图5 肿瘤细胞CD20阴性,EnVision法 图6 肿瘤细胞CD56强阳性,EnVision法 图7 肿瘤细胞TCRβ阳性,EnVision法 图8 肿瘤细胞增殖指数70-75% 图9 EBER阴性
病理诊断:镜下见肿瘤细胞常呈弥漫浸润性的分布于肠壁全层,肿瘤及周围肠黏膜可见肠绒毛萎缩和隐窝加深,上皮内淋巴细胞增多等肠病表现;肿瘤细胞形态单一,体积中等或偏小,核圆形且深染,核分裂象多见,可有小灶状坏死,背景中均可见组织细胞、中性粒细胞等炎症细胞。有时肿瘤细胞可伴有明显的噬血管现象。
免疫表型:肿瘤细胞均弥漫表达CD3、CD43 和TIA-1,而不表达CD4、CD5、CD20、CD79a。其中CD56和CD8弥漫阳性,而在EATL中阴性。EBER原位杂交结果为阴性,提示与EB病毒感染无关,且进一步排除了肠道结外鼻型 NK /T 细胞淋巴瘤。
本例镜下可见单一的中等或偏小的淋巴细胞弥漫浸润肠壁全层,核圆形深染,胞质淡染;可伴有炎性细胞浸润和穿孔溃疡区坏死形成。免疫表型:肿瘤细胞CD3、CD8和CD56阳性,EBER原位杂交阴性,故诊断符合MEITL。
鉴别诊断:METTL在病理学上需与以下类型的淋巴瘤进行鉴别:①弥漫性大B细胞淋巴瘤( DLBCL):中老年多见,男性多于女性。大体多为外生型或环周型肿块,镜下肿瘤细胞弥漫状分布,肿瘤细胞中等偏大,细胞形态较一致,胞浆嗜碱性,由免疫母细胞、中心母细胞样细胞组成,肿瘤细胞表达B细胞标记。②低分化癌: 肿瘤细胞分布弥漫,呈卵圆形或不规则形,细胞小至中等大,免疫组化染色肿瘤细胞示上皮性标记阳性。③结外NK/T细胞淋巴瘤:该肿瘤可累及胃肠道,镜下肿瘤细胞形态多样、异型性明显,嗜血管现象和坏死常见。免疫组化染色示瘤细胞表CD56、CD3、粒酶B和TIA- 1等标记物。原位杂交检测EBER阳性,但通常缺乏TCR基因重排。④黏膜相关淋巴组织结外边缘区淋巴瘤(MALT): 胃肠道最常见的惰性B细胞淋巴瘤,多与幽门螺杆菌感染有关。镜下由小至中等大小单核样 B 细胞、中心细胞样细胞组成。表达B淋巴细胞抗原标记物,但增殖指数较低。⑤肠道炎性反应性病变: 特别是小活检标本与克隆病、溃疡性结肠炎较难鉴别,需在行肠镜取活检时尽量采用深挖式、多取活检块。由于MEITL患者的症状缺乏特异性,内镜下亦呈多发性溃疡表现,临床上常被误诊为克罗恩病或肠结核。但其活检下可找到干酪样坏死灶或结核杆菌,由此可与之鉴别。
3.3发病机制:MEITL发病机制可能与麦胶性肠病、EB病毒感染有关,具体机制不详。分子检测T细胞受体(TCR)基因重排,常见8q24(c-myc)扩增。大多数MEITL来自γδ T细胞,某些病例会出现TCR沉默,某些表达TCRαβ。在TCRαβ和TCRγδ起源的MEITL肿瘤中均发现存在STAT5B激活突变。在以上特征中,MATK核染色是区分MEITL与经典EATL和其他NK/T或T细胞淋巴瘤非常有用的工具。
3.4临床治疗及预后:由于MEITL发病率低且恶性度高,目前尚无共识的治疗方案,治疗原则主要是手术和化疗。化疗是主要治疗方法,方案仍以CHOP(环磷酰胺、多柔比星、长春新碱、泼尼松)为主。如何选择手术或化疗主要依据诊断获取方式、肿瘤分期、患者体质及有无并发症。但疗效并不令人满意,目前亦尚未有更加理想方案,需进一步的探索和研究。
MEITL预后差,国内外报道中位生存期为4-9个月,5年生存率为13-19.7%。死亡主要原因为淋巴瘤复发、肠穿孔、全身衰竭。本例确诊后4个月后再出现肠穿孔,因全身多脏器功能障碍而死亡。
总之,由于MEITL发病率低,临床缺乏特异性症状,病程进展迅猛,诊断较为困难,容易发生误诊或误治,同时与克罗恩病、肠结核及其他类型胃肠道淋巴瘤难以区分,所以医务工作者应提高对该病的认识,做到早发现,早诊断和早治疗,提高患者的预后。
参考文献略














共0条评论