编译整理:强子
感染性胃炎-不止幽门螺旋杆菌那么简单(一)
感染性胃炎-不止幽门螺旋杆菌那么简单(二)
真菌
1.结合菌病(Zygomycosis,又称毛霉菌病)
免疫正常及免疫抑制者均可发生该病。胃肠道受累者大部分表现为发热、腹痛、外周血嗜酸性粒细胞增多、肿块形成,并常被误判为恶性肿瘤、炎症性肠病或其他慢性肉芽肿性病变。
组织学表现为黏膜显著嗜酸性粒细胞浸润及栅栏状肉芽肿,一般真菌菌丝周围可见坏死。肉芽肿性炎症中可有嗜酸性粒细胞、中性粒细胞、淋巴细胞、组织细胞及多核巨细胞,但不同病例中各细胞比例不一。毛霉菌的菌丝较粗,呈条带状,HE染色中略淡,罕有分节,呈钝角分支。无定型嗜酸性物质在菌丝周围呈显著放射状排列,即Splendore-Hoeppli现象是特征性表现;但该现象并不总是存在,也并非诊断所必需。

图1. 胃窦部毛霉菌感染,伴坏死碎屑。
2.念珠菌(Candida)
念珠菌在胃黏膜活检中的检出率不足1%,免疫正常及免疫抑制者均可发生;两类患者均表现为溃疡,其中免疫抑制患者更容易出现播散性病变。念珠菌性胃溃疡患者一般为45岁以上、由于抑酸治疗而胃酸过少、溃疡≥2cm。内镜下这类溃疡一般被覆厚的渗出物,有时可呈肿瘤样表现。
组织学检查,溃疡边缘的纤维素性渗出物中可见假菌丝及芽孢,免疫抑制患者则可见胃深层组织的受累。六铵银染色或PAS染色可显示真菌,周围伴炎症细胞浸润及坏死碎屑。需要注意的是,活检中查见念珠菌可能是口腔或食道感染所致的污染,也可能是继发性定植而并非原发感染。因此,如无相关临床信息或其他检查结果支持,仅靠活检诊断胃念珠菌病应确定有胃黏膜、黏膜下或更深处的侵犯。此外,念珠菌与恶性肿瘤也有一定关系:癌性溃疡患者中念珠菌的发生率是良性溃疡患者的两倍;因此有作者提出溃疡型病变中检出念珠菌要考虑到癌的可能。
寄生虫
1.异尖线虫病(Anisakiasis)
消化道异尖线虫病是食入含幼虫的生鱼而致病,胃部是最常见感染部位。常见症状有上腹疼痛、恶心、呕吐、腹泻,最早可发生于食入后1小时内,如不治疗也可持续数月。部分患者可出现严重过敏反应,如荨麻疹、血管性水肿等。内镜下查见成虫或幼虫可确诊。内镜下去除虫体可治愈,且是最有效的治疗方法。
病理医师应注意,显微镜下可能无法直接看到寄生虫。这种情况下可表现为慢性胃炎伴黏膜固有层内大量嗜酸性粒细胞浸润,尤其内镜下已经将寄生虫取出、或已经开始内科治疗的情况下更加显著。如查见寄生虫,其长度可达5cm,组织学切片可见Y型侧索、薄薄的多层角质层,角质层下方可见显著肌层。虫体周围可见以中性粒细胞和嗜酸性粒细胞为主的炎症。也可见伴坏死的肉芽肿及巨细胞,尤其在虫体降解的病例中更是显著。
2.隐孢子虫(Cryptosporidium)
免疫受损及免疫正常者均可感染隐孢子虫。胃肠道隐孢子虫感染最常见于小肠,以往认为胃部感染者罕见,但重度免疫受损患者似乎胃部隐孢子虫感染非常常见,尤其是艾滋病患者。即使在高效抗病毒治疗的今天,HIV感染患者机会性感染仍很常见。
内镜下约半数病例无显著改变,偶有糜烂。组织学黏膜面可见病原体,一般见于呈反应性增生的胃小凹处。病原体的密度似与组织学改变的程度呈正相关。HE染色切片中查见病原体即可做出诊断,但吉姆萨染色或革兰氏染色可更清晰的显示病原体。如有必要,可通过免疫组化、PCR、ELISA等辅助诊断。需要指出的是,如患者无免疫受损病史的情况下确诊为胃部隐孢子虫感染,可能意味着患者有HIV感染。
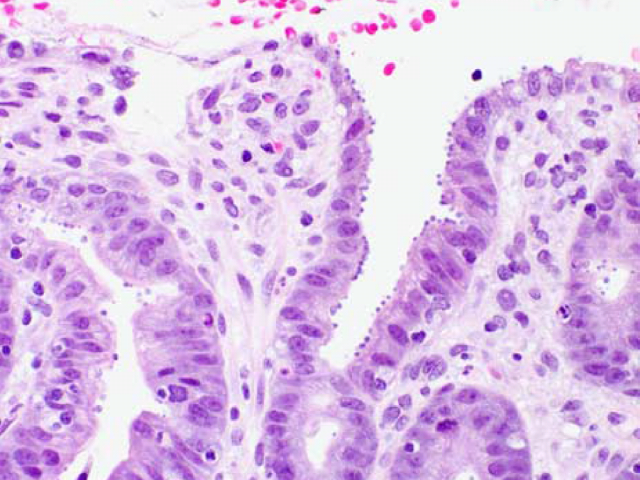
图2. 胃黏膜表面隐孢子虫感染,约2-5μm大小,背景为慢性活动性胃炎。
3.利什曼原虫(Leishmania)
胃部感染利士曼原虫者主要见于HIV阳性患者及免疫抑制患者。临床可无症状,也可表现为播散性利什曼病或内脏利什曼病。高达45%的患者内镜下胃黏膜正常。组织学检查可表现为慢性活动性胃炎,但病因诊断则需在黏膜固有层内巨噬细胞中查见利士曼原虫。吉姆萨染色可用于检出病原体,其中有一个棒状(rod-like)动基体(kinetoplast),这一点也可用于和组织胞浆菌的鉴别。
4.弓形虫病(Toxoplasmosis)
胃部弓形虫病并不常见,但可见于艾滋病患者,且一般会有胃肠道外其他表现。大部分患者会表现为腹痛。内镜下所见有溃疡性病变、黏膜皱襞增厚、胃窦狭窄、胃壁增厚。最常见受累部位是胃窦和胃底。
需要指出的是,与其他非典型感染或机会性感染一样,胃部弓形虫病患者如无免疫抑制相关病史,则应进行包括HIV检测在内的系列检测。
5.贾第鞭毛虫(Giardia)
胃部贾第鞭毛虫仅见于小肠也有贾第鞭毛虫感染的患者,且仅有11%的小肠贾第鞭毛虫患者会并发胃部贾第鞭毛虫。患者症状有消化不良、上腹疼痛、腹泻等。常见慢性萎缩性胃炎,但这是否完全由贾第鞭毛虫所致还不清楚,因为胃部贾第鞭毛虫患者活检标本中75-90%可见幽门螺旋杆菌感染。吉姆萨染色或免疫组化进行CD117检测有助于显示贾第鞭毛虫。其他如粪便检查或粪便抗原ELISA检测等可用于诊断。
6.粪类圆线虫(Strongyloides)
粪类圆线虫感染主要发生于免疫抑制患者,偶见于无免疫受损病史患者。慢性感染患者50%并无症状。粪类圆线虫可见于消化道多个部位,在胃部时组织学检查可表现为胃小凹内数量不等的杆状幼虫、虫卵、成虫。黏膜固有层能总是可见嗜酸性粒细胞,且嗜酸性粒细胞数量与感染的程度呈正相关。也可见表浅慢性炎症、上皮损伤、反应性增生。这些组织学改变更多见于胃窦而非胃底。尽管患者可无症状,但病理医师还是很容易做出诊断;需要注意的是对于免疫抑制患者来说,该病感染率较高,且可发生播散性病变并导致死亡。

图3. 胃小凹内可见粪类圆线虫幼虫,背景为慢性活动性炎症。
病毒
1.EB病毒(Epstein-Barr Virus)
世界上90%以上的人群会有EB病毒感染。对胃部EB病毒感染的关注点主要在于其和恶性肿瘤的关系:胃腺癌中约10%可检出EBV,胃淋巴瘤中10-20%可检出EBV,胃淋巴上皮样癌或伴显著淋巴细胞间质的癌中10%可检出EBV。不过,EBV DNA及EBV编码的小RNA(Epstain Barr Virus encoding small RNA,EBER)阳性淋巴细胞可见于伴癌或不伴癌的炎性胃黏膜。
虽然EBV可能不是胃炎的直接原因,但EBV感染可能与胃部病变有关。组织学胃黏膜可表现为黏膜固有层内非典型的单核样淋巴细胞浸润,形似弥漫性大B细胞淋巴瘤或MALT淋巴瘤;这些淋巴细胞为EBER阳性。儿童患者EBV与幽门螺旋杆菌共同感染似与严重的胃炎有关。EBV相关胃炎罕见,但病理医师应了解该病,并在遇到胃部非典型淋巴细胞浸润时注意和淋巴瘤进行鉴别。
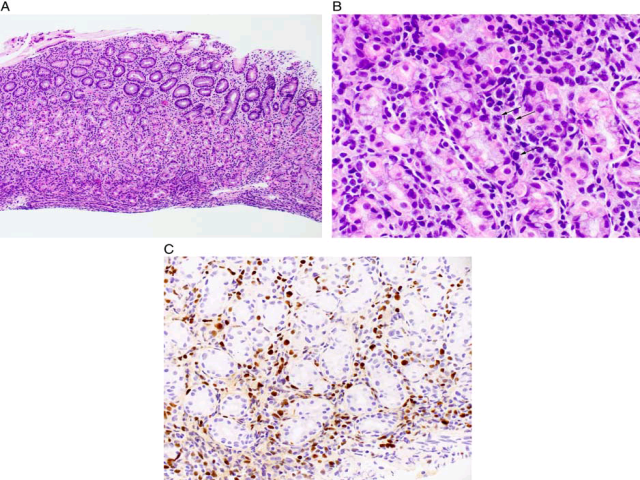
图4. 低倍镜下可见累及黏膜全层的慢性胃炎,高倍镜下黏膜固有层内可见增大的非典型淋巴细胞。EBER原位杂交这些淋巴细胞均为阳性,证实为EBV相关胃炎。
2.巨细胞病毒(Cytomegalovirus)
免疫抑制患者和免疫正常者均可发生巨细胞病毒性胃炎。实体性器官移植的患者中,由于巨细胞病毒感染可影响移植的效果甚至危及生命,因此早期诊断并及时治疗非常关键。实体性器官移植后胃部巨细胞病毒感染一个不常见、但却具有特异性的临床表现即为体位性上腹疼痛。
显微镜下,巨细胞病毒感染的胃黏膜可表现为溃疡,黏膜固有层内可见富于浆细胞的混合性炎症。黏膜中段上皮凋亡可能不是那么明显,但这一现象提醒我们需注意病毒感染。与消化管其他部位巨细胞病毒感染相反,巨细胞病毒所致胃炎中大部分并无病毒包涵体周围巨噬细胞簇或血管周围巨噬细胞簇。
巨细胞病毒感染时,胃小凹细胞、幽门腺、上皮细胞、黏膜固有层内巨噬细胞中可见典型的“枭眼”样病毒包涵体。免疫系统严重受损的患者病毒包涵体可能较少。尽管这一现象是巨细胞病毒感染的特征性表现,但HE染色切片中可能罕见或并不明显,因此免疫组化极有帮助。其他检查如PCR、原位杂交、血清学检测及培养等也可用于诊断。
治疗开始一周后,几乎所有患者症状均会缓解,但内镜下表现如溃疡等则需4-12周才可完全恢复。如前所述,尽管巨细胞病毒感染可见于免疫正常患者,但无免疫受损病史的患者查见巨细胞病毒感染,应立即进行相应检查以排除恶性病变或免疫抑制性病变。
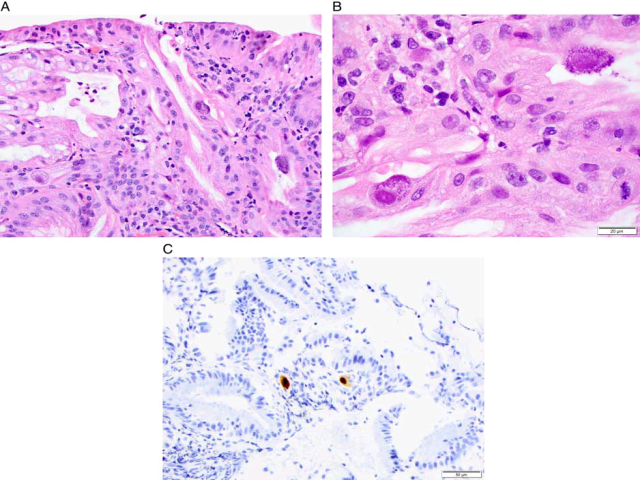
图5. 该例背景为慢性活动性胃炎,但部分细胞的核内可见枭眼状包涵体,胞质内也可见颗粒状、嗜碱性包涵体,符合巨细胞病毒感染的特征;免疫组化检测巨细胞病毒,显示胞核及胞质均有阳性表达。
点击下载英文文献
参考文献
Yee EU,Kuo E.Pathologic Features of Infectious Gastritis[J].Advances in anatomic pathology,2018,25(4):238-253.
DOI:10.1097/PAP.0000000000000187


















共0条评论