[导读] 根据美国阿肯色大学医学院及哈佛医学院病理学专家在《Advances in Anatomic Pathology》杂志撰写的感染性胃炎文章,我们已经对感染性胃炎进行了总体介绍。为更好的掌握这类病变,我们该文中某些常见或重要病变类型编译介绍如下。
编译整理:强子
感染性胃炎-不止幽门螺旋杆菌那么简单(一)
感染性胃炎-不止幽门螺旋杆菌那么简单(三)
细菌性胃炎
1.幽门螺旋杆菌(Helicobacter Polori)
幽门螺旋杆菌感染极为常见,儿童及成人均可发生。据估计,世界范围内至少一半人有此感染。1984年即由Marshall和Warren发现了该病菌与慢性活动性胃炎及胃溃疡的关系,目前已认识到该病菌与胃腺癌和胃黏膜相关淋巴组织(mucosa-associated lymphoid tissue,MALT)淋巴瘤有关。胃腺癌患者该病菌感染的可能性是常人的8倍,胃MALT淋巴瘤患者该病菌感染的比例为92%。
常规内镜检查可见不同程度的黏膜损伤,如水肿、糜烂、结节状改变,但大体表现相比组织学检查来说特异性较低。显微镜下的典型表现为胃窦部为主的慢性活动性炎症,黏膜固有层表浅部位有淋巴细胞及浆细胞浸润,小凹上皮中有数量不等的中性粒细胞浸润。黏膜深处伴生发中心的淋巴小结常与幽门螺旋杆菌感染有关,有作者称之为滤泡性胃炎(follicular gastritis);这一现象也的确具有相对特异性,且可能意味着更容易发生胃的MALT淋巴瘤。
与幽门螺旋杆菌感染相关的胃炎类型有多种,如半数以上的Russell小体胃炎(黏膜固有层内可见含有胞质内免疫球蛋白所致包涵体的浆细胞)中有此感染。淋巴细胞性胃炎、肉芽肿性胃炎等均有类似报道,但大部分均未完全明确,且需要注意的是普通人群中幽门螺旋杆菌感染本就很多见,加之相关研究中病例数量并不多,因此这些感染很可能是伴随现象。
不管相应炎症的类型是什么,显微镜下查见幽门螺旋杆菌即可做出该病菌感染的诊断。一般幽门螺旋杆菌多位于胃黏膜上皮表面或胃小凹内。大部分情况下病菌数量较大,常规HE染色即可查见;如病菌数量较少而难以确定、或形态学并不典型,也可通过银染色、吉姆萨染色或免疫组化来增加诊断的敏感性。当然,除组织学检查外,还有很多有创或无创方法可用于幽门螺旋杆菌的诊断;但需要指出的是分子检测无法识别出死亡的病原菌,因此无法做出是否为活动性感染的判断。

图1. 幽门螺旋杆菌,在胃小凹内或胃窦处表面上皮上方,呈特征性弯曲、逗点状。
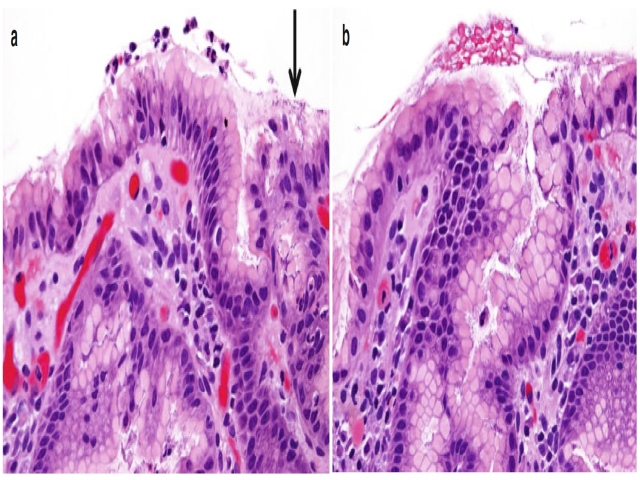
图2. 常规HE染色切片中的幽门螺旋杆菌,位于上皮表面,也可在胃小凹黏液内呈簇状。

图3. 幽门螺旋杆菌感染,胃小凹黏液中簇状分布的病菌。
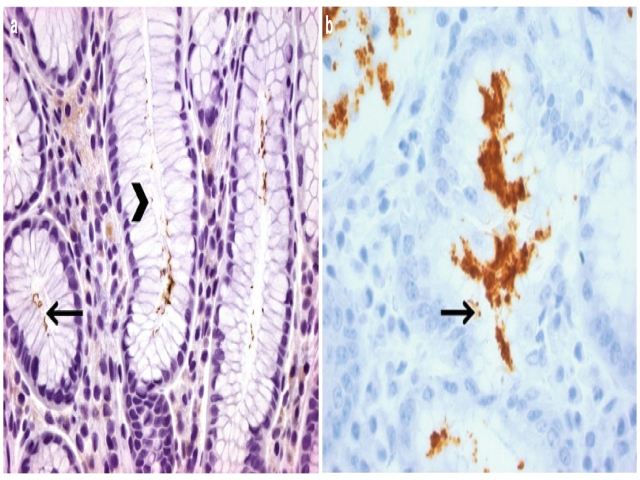
图4. 免疫组化检测幽门螺旋杆菌:左图中长箭头示阳性结果,短箭头所示小球状病菌可能是缺氧或治疗所致反应性改变,不要误判为非特异性着色。右图中箭头及簇状着色也是这种情况,不要误判为非特异性着色。
2.海尔曼螺旋杆菌(Helicobacter Heilmannii)
该病菌是一种紧密卷曲的细菌(tightly coiled bacillus),相比幽门螺旋杆菌来说要更长、更粗一些,可导致出现显著临床症状的胃炎。当年Heilmann等发现该病菌时就认为这一病原体和常见于狗、猫、猴子胃黏膜处的病菌类似,后续研究也发现人类感染该病菌者多见于和动物接触者。临床可见于儿童和成人,且其临床表现相似。
与幽门螺旋杆菌一样,该病菌也主要定植于胃窦部,且可能与胃溃疡、胃癌及MALT淋巴瘤有关。镜下表现与幽门螺旋杆菌类似,但炎症程度一般不是那么严重,且淋巴小结也相对少见,病原体数量要少于幽门螺旋杆菌胃炎。常规HE染色即可查见该病原菌,但吉姆萨染色或银染色可增强检出的敏感性;针对幽门螺旋杆菌的多克隆抗体免疫组化常与该病原菌产生交叉反应,如HE染色中无法可靠鉴别幽门螺旋杆菌和该病菌,也不能将免疫组化用于鉴别诊断。由于该病原体一般数量较少,且尿素酶活性较低,因此快速尿素酶试验及呼气试验可产生假阴性。由于该病原菌生长要求高,因此培养的效果也很长;PCR应该是最准确的检测方法。
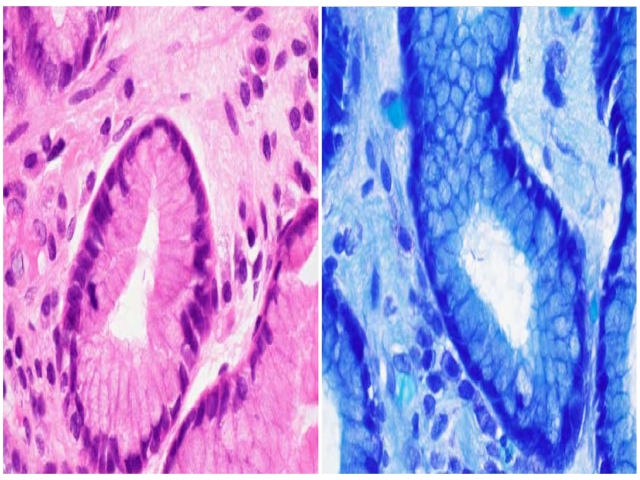
图5. 胃窦部胃小凹内可见海尔曼螺旋杆菌,吉姆萨染色更加明显。

图6. 组织化学银染中的海尔曼螺旋杆菌。注意这一例中有两种病菌,段箭头所示为幽门螺旋杆菌,长箭头所示为更长、更粗、致密卷曲的尔曼螺旋杆菌。
3. 梅毒螺旋体(Treponema Pallidum)
不管是梅毒感染的早期还是晚期,胃梅毒一般临床都不是很明显,但感染率似乎逐渐增加。未经治疗的胃梅毒并发症有出血、胃出口梗阻、穿孔等,约17%的患者会因并发症或临床考虑浸润性肿瘤而手术治疗。尤其性传播疾病风险高的患者出现不常见内镜表现、或对胃溃疡标准治疗方案无效时,需考虑到胃梅毒的可能。
活检标本中的主要表现为胃黏膜固有层内大量浆细胞浸润,且常在血管周围呈套袖状分布。偶有上皮内中性粒细胞、腺上皮受损、肉芽肿、继发性血管炎等。同时淋巴细胞浸润可非常致密并形成淋巴上皮样病变,可因细胞学非典型而考虑是否为恶性淋巴瘤。这种情况下需进行淋巴细胞克隆性分析已排除淋巴瘤。胃梅毒确诊主要依靠组织化学银染、或免疫组化检查,免疫组化敏感性及解读均优于组织化学。其他检查如血清学检查、分子生物学检查等各有优缺点,PCR应该是敏感性和特异性均兼顾的检查方法,对于早期感染尤其有用。
4.结核分枝杆菌(Mycobacterium Tuberculosis)
免疫受损及免疫正常者均可感染结核分枝杆菌,但一般多表现为肺部病变,很少以胃部受累作为首诊症状。结核性胃炎内镜下一般表现为结节状或溃疡,有时呈恶性表现,主要累及胃窦及幽门处。由于主要发生于远端胃,因此临床可类似消化性溃疡并伴或不伴胃出口梗阻。胃穿孔者罕见,但可致命。
组织学上表现为和其他器官结核杆菌感染相似的组织学特征,即伴干酪样坏死的上皮样肉芽肿。抗酸染色查见阳性病菌可作出诊断,但仅凭镜下所见很难查见病原菌;因此胃内容物或其他体液的培养、或PCR用于确诊,尤其对于儿童患者更是值得推荐。
5.放线菌病(Actinomycosis)
放线菌在人体为共生菌,但如黏膜受损则可导致机会性感染及脓肿;腹腔内放线菌病的诱发因素有胃肠道手术、内脏穿孔,也有术后数年才发生手术相关放线菌感染的报道。患者可自青年至老年不等,男性发病多于女性。
组织学上,放线菌多见于慢性胃炎及溃疡中黏膜表面渗出物内。可见放线菌特征性的“硫磺颗粒”样表现及脓肿形成。一般炎症性病变主要位于黏膜下层内,但部分病例中炎症及纤维化可累及肌层。也可出现伴随黄色肉芽肿性炎症。特殊染色如六铵银染色、PAS染色等有助于显示病原体。镜检及培养仍是该病诊断的金标准。该病早期诊断很关键,早期确诊后积极抗生素治疗可避免不必要的手术。
备注:本文中图1、图5来自原文,其余各图来自Scott等人所著2013年版《Atlas of Esophagus and Stomach Pathology》。
点击下载英文文献
参考文献
Yee EU,Kuo E.Pathologic Features of Infectious Gastritis[J].Advances in anatomic pathology,2018,25(4):238-253.
DOI:10.1097/PAP.0000000000000187



















共0条评论