编译整理:强子
胃部伴神经内分泌分化的肿瘤包括了高分化(低级别、低度恶性)神经内分泌瘤和低分化(高级别、高度恶性)神经内分泌癌以及混有腺癌和神经内分泌癌的混合性腺神经内分泌癌。其中神经内分泌癌又可分为大细胞性、小细胞性。胃原发的小细胞性神经内分泌癌十分罕见,在胃癌中不足0.1%,约占胃部神经内分泌肿瘤的15%。韩国庆尚国立大学(Gyeongsang National University)Cha等人在《Clinical Endoscopy》杂志报道了一例超声内镜指导下活检确诊、表现为皮革胃的胃原发小细胞癌。为帮助大家深入了解该病,我们将该文编译介绍如下。
病例展示
患者女性,80岁,因上腹疼痛入作者所在医院。入院前曾在其他单位行内镜检查,考虑为Borrmann分型IV型的进展期胃癌,但活检送病理检查未能证实恶性诊断。患者主要表现为餐后腹部疼痛,最近数月内逐渐加重。入院体检除上腹部疼痛外,未见其他显著异常。家族史无显著异常。过去十余年曾用过高血压药物及糖尿病药物。实验室检查CEA、CA19-9均在正常范围内。腹部CT示自胃体直至胃窦处胃壁不规则增厚,淋巴结及周围组织未见转移或浸润性病变。PET-CT未见更多其他改变。
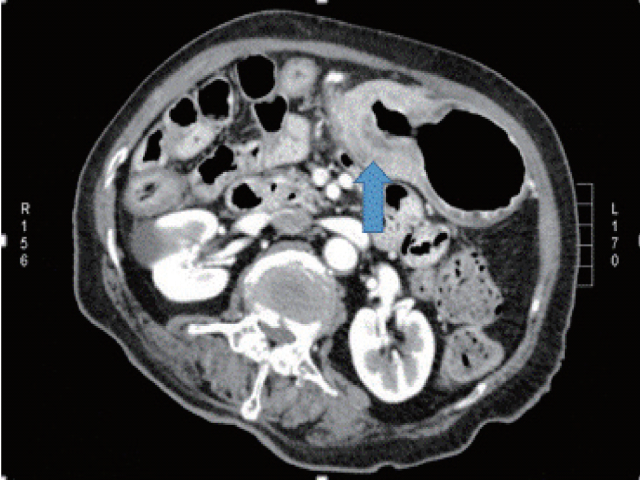
图1. 腹部CT,自胃体至胃窦处胃壁弥漫增厚(箭头所示)。
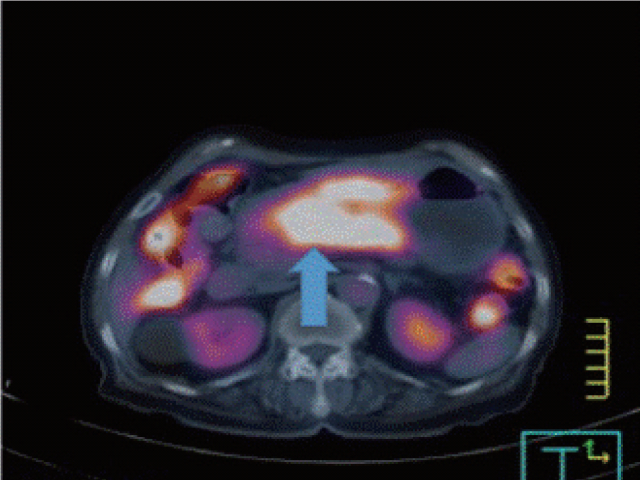
图2. PET-CT,胃窦至胃体处可见FDG摄取,最大标准摄取值7.76。
上消化道内镜检查,胃黏膜皱襞增厚,胃腔变窄。胃镜下表现仍考虑Borrmann分型IV型的进展期胃癌。多点活检,但病理结果均未报告恶性病变。
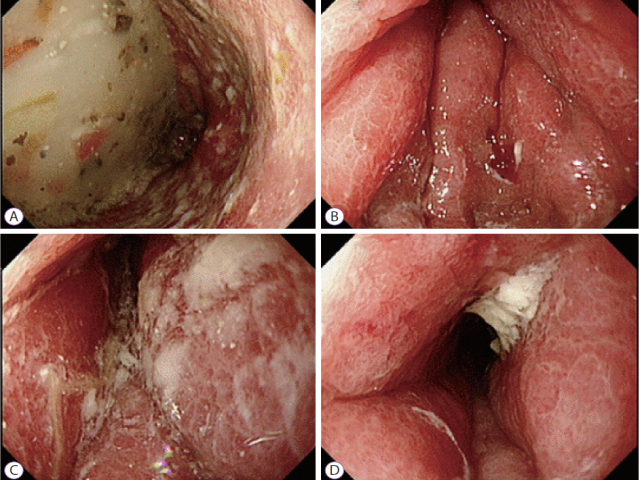
图3. 上消化道内镜检查,自胃窦至胃体处胃壁弥漫性增厚,舒张性差。
超声内镜检查见黏膜层、肌层呈弥漫性等回声;但黏膜下层增厚、呈弥漫性稍低回声,厚约12mm。淋巴结未见肿大,但胃周围可见少量腹水。
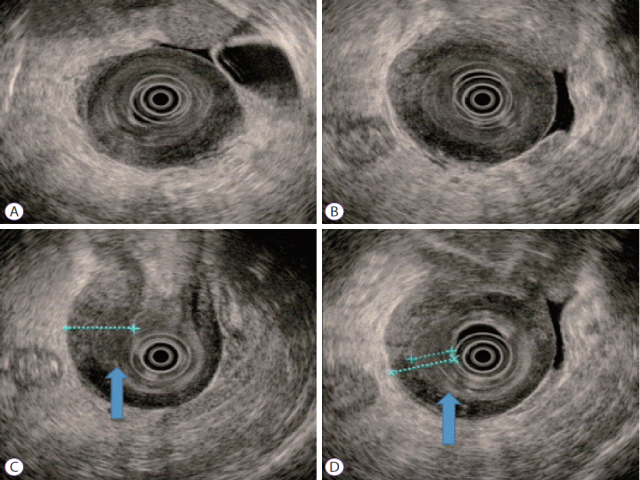
图4. 超声内镜检查,黏膜下层可见均质稍低回声的增厚(箭头所示),于最厚处定位,对该处黏膜下行深挖洞活检。
超声内镜引导下于胃窦最厚处深挖洞活检(bite-on-bite biopsy)多块,以获取黏膜下组织送病理检查。显微镜下见小而均一的细胞致密分布,细胞核深染,胞质稀少。免疫组化CK、CD56阳性,TTF-1阴性,Ki-67增殖指数近100%。
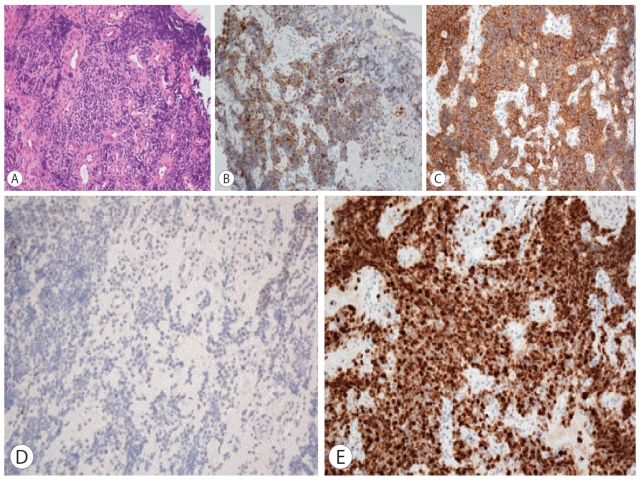
图5. 病理检查结果:肿瘤细胞体检小,细胞核不规则,细胞质数量少。瘤细胞表达CK(B)及CD56(C);不表达TTF-1(D);Ki-67增殖指数极高(E)。
综合上述资料,确诊患者为胃部原发的小细胞性神经内分泌癌。行依托泊苷加顺铂方案化疗,一个周期后因副作用无法耐受而终止。确诊3个月后患者死于肿瘤进展。
讨论
一般说来,胃部原发小细胞性神经内分泌癌临床表现的进展性与肺部小细胞癌近似。有报道称这类患者几乎均会在确诊1年内死亡。胃部原发小细胞性神经内分泌癌脉管侵犯比例高,浸润程度较深,伴显著远处转移。由于这类肿瘤罕见,且缺乏随机对照试验,因此尚无明确的标准治疗方案。
第一例胃部原发小细胞性神经内分泌癌报道于1976年。一般说来该肿瘤术前很难做出准确诊断,据报道仅约40%的病例可在术前确诊。常规内镜下活检一般无法取到黏膜下浸润的肿瘤细胞,这种情况下的活检标本可能仅为肿瘤表面被覆的正常黏膜。
所谓皮革胃,是指低分化肿瘤细胞弥漫性浸润胃壁,使得胃壁出现纤维化。内镜下胃壁变厚、僵硬、舒张受限,胃腔变窄,黏膜皱襞也会出现相应改变,如黏膜皱襞变粗大、蠕动消失。由于肿瘤细胞在胃壁内浸润性生长,因此黏膜表面一般仅见充血、糜烂而无明显溃疡。
超声内镜由于可准确的判断浸润性病变,因此可能会增加胃镜诊断、乃至皮革胃诊断的准确性。超声内镜下,皮革胃正常胃壁的分层结构消失,而表现为胃壁的低回声性增厚。本例胃壁分层结构尚存,但黏膜下层表现为低回声的增厚。此外,超声内镜对于选择合适的取材部位也很有意义,超声引导下深挖洞活检可以获取充分的组织供病理检查。有鉴于此,本文作者认为超声内镜引导下深挖洞活检对于内镜下可疑恶性病变、但活检阴性病例而言,是有效且安全的确诊手段。
免疫组化对于胃原发小细胞癌的诊断非常关键。该肿瘤的免疫组化与肺部小细胞癌的免疫组化表现类似,但Syn、CgA、NSE、CD56、S-100等一般的神经内分泌标记物均阳性。
点击下载英文文献
参考文献
Cha RR,Cho JK,Kim WS,et al.Primary Gastric Small Cell Carcinoma (Presenting as Linitis Plastica) Diagnosed Using Endoscopic Ultrasound-Guided Biopsy: A Case Report[J].Clinical endoscopy,2018.
DOI:10.5946/ce.2018.114


















共0条评论