整理作者:强子
食管炎性病变病理面面观(上)
三.淋巴细胞为主性食管炎
1.淋巴细胞性食管炎
近些年将食管黏膜上皮内淋巴细胞数量增多、而无大量中性粒细胞的情况称之为淋巴细胞性食管炎。目前淋巴细胞性食管炎诊断中的具体阈值尚无统一规定,相关研究中所用指标有上皮内淋巴细胞数量低至每高倍视野12个者,也有高达每高倍视野50个以上者。也有专家指出不要关注数字上的阈值,而应关注上皮损伤,即乳头周围的水肿。实际工作中一般按照每高倍视野20-30个上皮内淋巴细胞,且乳头周围更加显著,并伴水肿,由此而诊断淋巴细胞性食管炎。无嗜酸性粒细胞或中性粒细胞浸润也是很关键的。
该病临床表现最多见为吞咽困难,临床一般考虑EoE。约1/3的患者内镜下表现完全正常,其他患者则可能表现为食管环或食管蹼、斑块、白色渗出、甚至纵行裂隙。
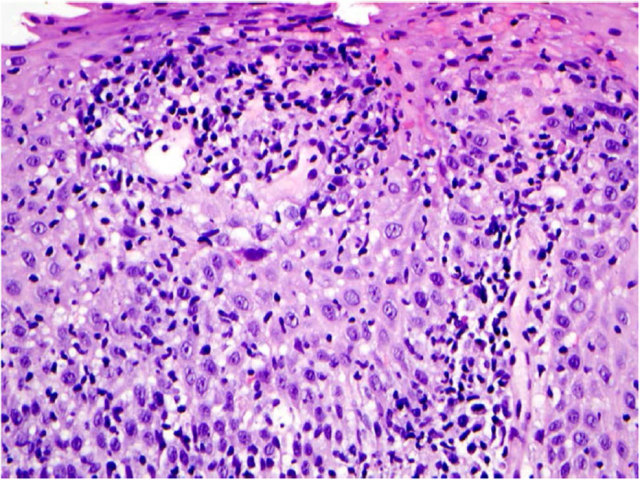
图7. 淋巴细胞性食管炎,上皮内可见显著淋巴细胞浸润,乳头周围出现水肿;做出这一诊断时,必须不能有显著粒细胞浸润。
2.扁平苔藓及苔藓样食管炎
扁平苔藓及苔藓样食管炎也表现为淋巴细胞性食管炎。皮肤扁平苔藓主要累及中年人,无明显性别差异;但累及口腔黏膜时多见于中年女性。皮肤及口腔黏膜均受累的扁平苔藓患者大部分会有食管受累,偶有食管受累作为首发表现者。内镜下可表现为黏膜红斑、质脆、溃疡,一般累及食管中、上段。食管近端可出现狭窄。少部分病例可进展为鳞状细胞异型增生及癌。
扁平苔藓累及食管黏膜时,典型组织学表现为上皮-间质交界处淋巴细胞带状浸润,基底细胞层出现破坏,上皮层散在退变的角化细胞(Civatte小体)。退变的角化细胞及基底层显著炎症细胞浸润是与淋巴细胞性食管炎鉴别的有用线索,后者浸润的炎症细胞主要在乳头周边。
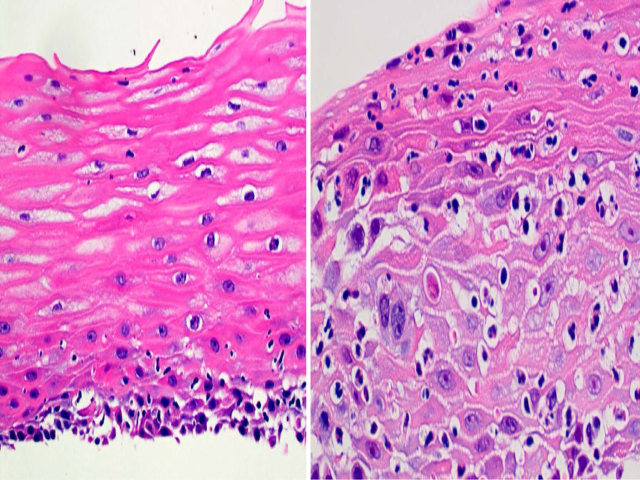
图8. 扁平苔藓累及食管,组织学表现与皮肤类似。上皮-间质交界处可见淋巴细胞浸润,基底层有破坏;上皮层内散在退变性角化细胞,即Civatte小体(图b中箭头),这一点有助于明确诊断。
所谓苔藓样食管炎是指淋巴细胞扁平苔藓样浸润,但不仅出现在上皮层,黏膜固有层也有类似浸润。这类患者直接免疫荧光检测一般不会出现阳性结果,但与扁平苔藓累及食管时一样,均可进展为肿瘤。据报道该病与HIV感染及病毒性肝炎有关,且扁平苔藓与苔藓样食管炎均和风湿性疾病、应用多种药物有关,这表明至少部分病例中,相关表现可能是药物所致的黏膜损伤。
需要指出的是,黏膜活检标本中上皮内淋巴细胞浸润增多还可见于Crohn病患者,且黏膜固有层可见上皮性肉芽肿。大部分情况下,由于已知Crohn病史,因此可以很直接的诊断肉芽肿性食管炎。无病史的情况下,则需注意排除其他感染所致肉芽肿及结节病。
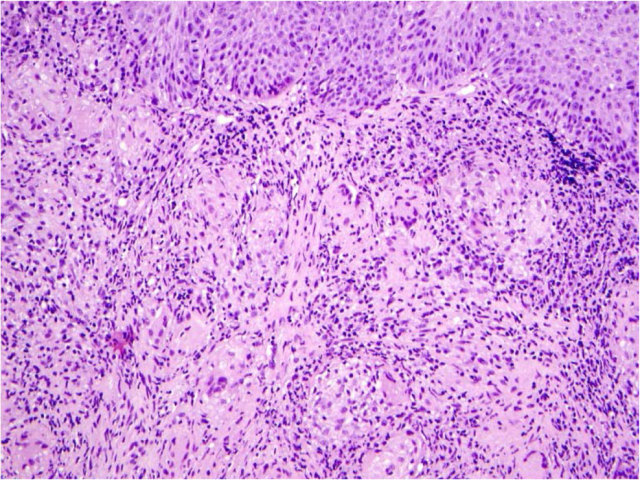
图9. 肉芽肿性食管炎,多见于西方国家的Crohn病患者;肉芽肿上方的鳞状上皮内常见显著淋巴细胞浸润。
四.中性粒细胞为主的炎症细胞浸润
中性粒细胞为主的食管炎一般是感染性或药物性,混杂有嗜酸性粒细胞和/或淋巴细胞时则很可能与反流有关。因此遇到中性粒细胞为主的食管炎,应全面活检,评估有无角化过度、病毒包涵体、混杂的其他炎症细胞、有无药物残余等。角化过度、黏膜浅层有中性粒细胞浸润且伴微脓肿,一般是念珠菌性食管炎的典型表现。内镜下则表现为白色斑块。
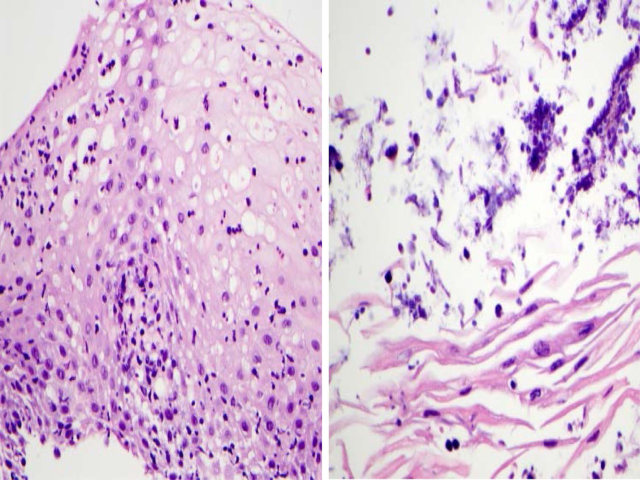
图10. 中性粒细胞为主的食管炎,伴角化过度则一般与念珠菌感染有关。内镜下表现为白斑,显微镜下角化过度的表面可见菌丝及孢子。
五.无炎症、或炎症轻微的活检标本
无炎症细胞的活检标本应仔细评估有无病毒包涵体、凋亡是否增多、核分裂是否增加、有无异常核分裂、表浅有无坏死、黏膜下有无纤维化、血管周围是否有淀粉样物沉积等。食管黏膜腐蚀伤可表现为表浅坏死,由于缺乏明显炎症,因此很容易被误判为固定假象或组织处理假象。
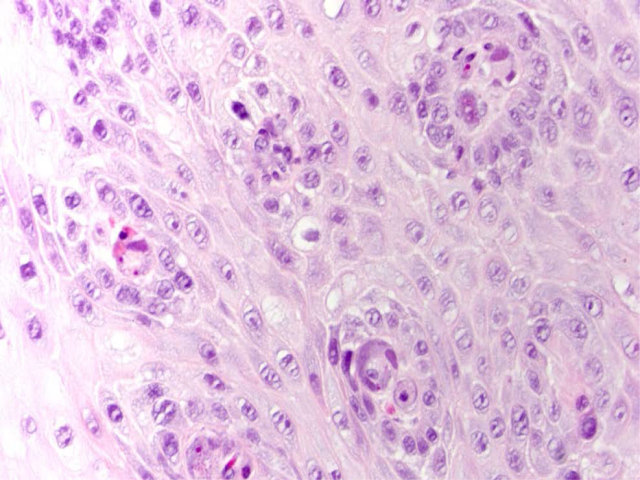
图11. 免疫缺陷患者食管活检标本,很容易漏诊病毒性包涵体。本例乳头状结构中可见巨细胞病毒感染所致包涵体,但黏膜内炎症并不明显。
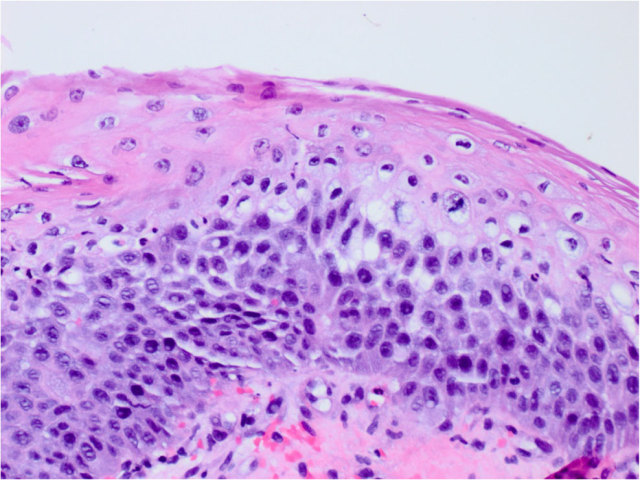
图12. 食管黏膜腐蚀性损伤,炎症表现轻微,唯一表现可能是表浅处的坏死。镜下呈显著的两层样,表浅为淡染的坏死层,下方为嗜碱性的再生层。
1.淀粉样变性
食管淀粉样变性由于病变是间质及血管而不是上皮层,因此活检标本中常漏诊。
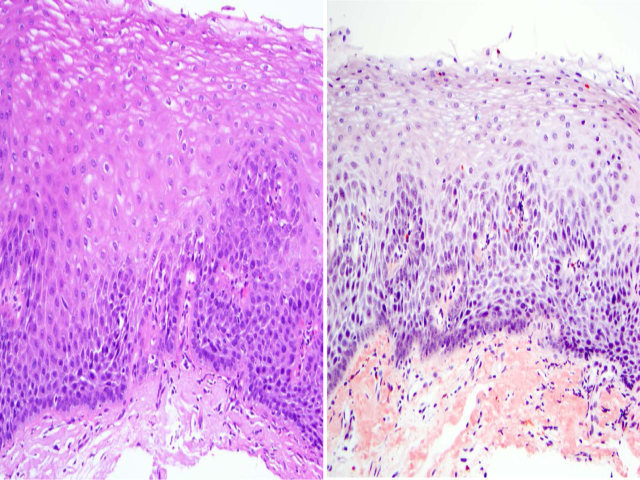
图13. 系统性淀粉样变性累及食管,由于病变主要为黏膜固有层、间质及血管,而不是上皮,因此活检标本中很容易漏诊;刚果红染色(图b)有助于证实诊断。
2.移植物抗宿主病变
移植物抗宿主病变表现在食管者与其他上消化道处表现类似,但相比胃和十二指肠活检来说,食管活检确诊移植物抗宿主病变的敏感性较差。骨髓移植患者可疑移植物抗宿主病变时,食管表现出诊断性特征者仅不足1/3。与其他部位表现类似,主要为凋亡增加;但其他感染性病变(如巨细胞病毒感染)及药物相关黏膜损伤(如免疫抑制剂)可掩盖这一现象。

图14. 在确诊移植物抗宿主病变方面,食管活检并不如胃及十二指肠活检那么敏感。食管黏膜一般表现为凋亡增多(细箭头所示)及退变的角化细胞(粗箭头所示)。
3.放疗性食管炎
放疗患者出现放疗性食管炎的比例不足1%,一般发生于临床病程早期。内镜下无特异性,组织学特征有助于明确诊断,如凋亡增加、黏膜下腺体退行性变、上皮及间质中细胞学非典型性、上皮细胞增大且具有空泡状胞质。此时的非典型改变与肿瘤性病变类似,应结合临床病史,并注意基底层细胞并无核浆比增加,细胞无显著核分裂。
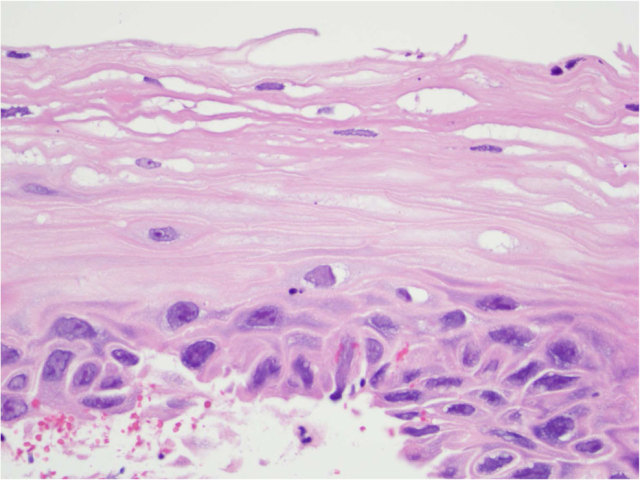
图15. 放疗性食管炎,可见显著非典型,并可疑似肿瘤性病变。基底层细胞的细胞核增大、深染,但核浆比低,且无核分裂。
4.食管白斑
食管白斑内镜下形似糖原棘皮症、食管乳头状瘤或念珠菌性食管炎,此前也曾称为食管过度角化。该类病变一般发生于食管中段,常为多灶性,与饮酒有关。内镜下病变境界清楚,为半透明白色凸起。组织学上鳞状上皮棘层显著肥厚,伴角化过度及角化不全;如出现显著颗粒层、且表面出现紧密的角化层则称之为表皮样化生(epidermoid metaplasia)。病变与周围黏膜分界清楚。
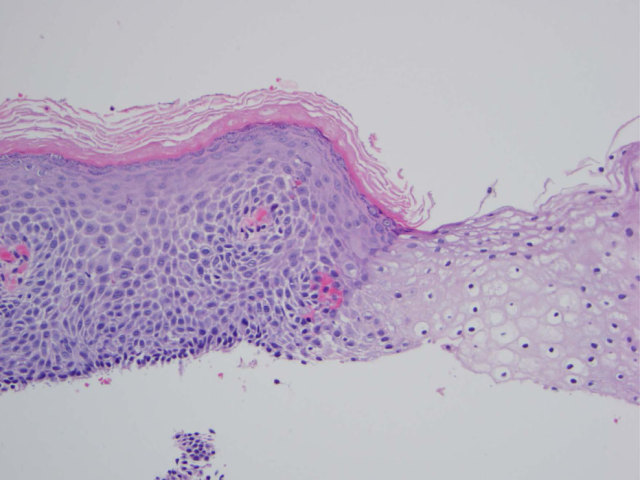
图16. 食管白斑/表皮样化生(图左),与正常黏膜(图右)之间分界清晰。病变可见显著颗粒层,其上为致密的角化层。注意这类病例中周围黏膜可能会伴有异型增生或癌。
食管炎性病变病理面面观(上)
参考文献
Johncilla ME.Esophagitis unrelated to reflux disease: current status and emerging diagnostic challenges[J].Virchows Archiv,2017.
DOI:10.1007/s00428-017-2238-4























共0条评论